Программа модернизации системы здравоохранения каратузского района на 2011-2012 годы
| Вид материала | Программа |
- Об утверждении Программы модернизации здравоохранения Абанского района Красноярского, 1211.11kb.
- Программа модернизации здравоохранения томской области на 2011-2012 годы раздел III., 768.4kb.
- «О реализации программных мероприятий модернизации здравоохранения Волховского муниципального, 34.44kb.
- «Модернизация здравоохранения Челябинской области на 2011-2012 годы», 166.34kb.
- Об утверждении региональной программы модернизации здравоохранения краснодарского края, 422.25kb.
- Программа модернизации здравоохранения Красноярского края на 2011-2012 годы Паспорт, 3675.07kb.
- Программа модернизации здравоохранения алтайского края на 2011-2012 годы г. Барнаул,, 3998.33kb.
- Омерах по реализации Программы модернизации здравоохранения Республики Дагестан, 82.75kb.
- Программа модернизации здравоохранения Новосибирской области на 2011 2012 годы. Новосибирск, 13153.4kb.
- Программа модернизации здравоохранения Новосибирской области на 2011 2012 годы. Новосибирск, 13150.29kb.
ПОРЯДОК
Организации медицинской помощи женщинам в период беременности, родов и послеродовом периоде в Каратузском районе
Организация медицинской помощи женщинам в период беременности, родов и послеродовом периоде осуществляется в соответствии с приказами Министерства здравоохранения и социального развития РФ от 02.10. 2009 №808н «Об утверждении Порядка оказания акушерско-гинекологической помощи ».
1. Медицинская помощь женщинам в период беременности оказывается в рамках первичной медико-санитарной и специализированной медицинской помощи в МУЗ Каратузская ЦРБ
2 Порядок оказания медицинской помощи женщинам в период беременности включает в себя два основных этапа:
первый – амбулаторный, осуществляемый врачами акушерами-гинекологами, а в случае их отсутствия при физиологически протекающей беременности – врачами общей практики (семейными врачами), медицинскими работниками фельдшерско-акушерских пунктов (при этом, в случае возникновения осложнения течения беременности должна быть обеспечена консультация врача акушера-гинеколога и врача-специалиста по профилю заболевания);
второй – стационарный этап, осуществляемый:
- при акушерской патологии в родильном отделении на койках патологии;
- при соматической патологии в специализированных отделениях муниципальных учреждений здравоохранения или многопрофильных учреждений здравоохранения (КГБУЗ «Краевая клиническая больница», МУЗ «Городская клиническая больница № 6 им. Н.С. Карповича»
г. Красноярск, МУЗ «Городская клиническая больница № 20
им. И.С. Берзона» г. Красноярск, КГБУЗ «Красноярский краевой противотуберкулезный диспансер № 1», КГБУЗ «Красноярский краевой онкологический диспансер им. А.И. Крыжановского»).
3. Главным врачом, районным гинекологом МУЗ Каратузская ЦРБ разрабатывается и утверждается «Порядок оказания акушерско-гинекологической помощи» в муниципальном учреждении и листы маршрутизации женщин в случае возникновения осложнений в период беременности, в том числе при экстрагенитальной патологии.
4. При физиологическом течении беременности осмотры беременных женщин проводятся:
врачом акушером-гинекологом – не менее десяти раз;
врачом терапевтом, врачом стоматологом – не менее трех раз (первый осмотр проводится не позднее 7-10 дней после первичного обращения в женскую консультацию, а затем в каждом триместре);
врачом оториноларингологом, врачом офтальмологом – не менее двух раз;
врачом генетиком – при наличии показаний (отягощенный семейный анамнез по врожденной и наследственной патологии, отягощенный акушерский анамнез, возраст женщины старше 35 лет, воздействие неблагоприятных факторов в период предшествующий зачатию и в эмбриональном периоде (острые инфекционные заболевания, прием лекарственных препаратов, профессиональные вредности, тяжелые экстрагенитальные заболевания), позитивный биохимический скрининг, наличие ультразвуковых маркеров патологии плода);
другими специалистами – по показаниям, с учетом сопутствующей патологии.
Кардиотокография проводится дважды в сроке 32 и 36 недель беременности; дополнительно – по показаниям.
Допплерометрия проводится всем беременным женщинам из группы риска по ФПН в 26-28 недель беременности.
4.1. Скрининговое ультразвуковое исследование плода проводится трехкратно: при сроках беременности 11-14 недель (оптимальные сроки –
11-12 недель) – специалистами МБУЗ «Минусинская ЦРБ», 20-22 недели и 32-34 недели – специалистами МУЗ «Каратузская ЦРБ». При наличии показаний проводится дополнительное ультразвуковое исследование.
Беременные женщины с выявленными пороками развития плода и беременные женщины из группы риска по врожденной и наследственной патологии на ультразвуковое исследование направляются в КГБУЗ «Красноярский краевой консультативно-диагностический центр медицинской генетики».
4.2. Забор крови беременных женщин, вставших на диспансерный учет в женской консультации в ранние сроки, для проведения биохимического скрининга уровней сывороточных маркеров I триместра (плазменный альбумин, ассоциированный с беременностью и свободная бета-единица хорионического гонадотропина человеческого) проводится при сроке беременности 11-14 недель (оптимальные сроки – 11-12 недель) специалистами МБУЗ «Минусинская ЦРБ».
Забор крови беременных женщин, вставших на диспансерный учет в женской консультации свыше 12 недель, для биохимического скрининга уровней сывороточных маркеров II триместра (альфафетопротеин, хорионический гонадотропин, неконъюгированный эстриол) проводится при сроке беременности 16-20 недель.
Доставка (с соблюдением требований) образцов сыворотки крови в КГБУЗ «Красноярский краевой консультативно-диагностический центр медицинской генетики» осуществляется 1 раз в 3 дня.
5. Основной задачей диспансерного наблюдения женщин в период беременности является предупреждение и ранняя диагностика возможных осложнений беременности, патологии плода, родов, послеродового периода и патологии новорожденного.
6. При постановке беременной женщины на учет, в соответствии с заключениями профильных специалистов врачом акушером-гинекологом до 11-12 недель беременности решается вопрос о возможности вынашивания беременности.
Беременные женщины с экстрагенитальной патологией направляются на специализированный прием к врачу акушеру-гинекологу КГУБЗ «Краевая клиническая больница» с целью проведения адекватного объема диагностических и лечебных мероприятий, своевременного решения вопроса о прерывании или пролонгировании беременности у женщин с тяжелой соматической патологией. Окончательное заключение о возможности вынашивания беременности, с учетом состояния беременной женщины, осуществляется врачебной комиссией.
Для искусственного прерывания беременности по медицинским показаниям при сроке до 22 недель беременности женщины направляются в гинекологическое отделение имеющее возможность оказания специализированной (в том числе реанимационной) помощи женщине (при наличии специалистов соответствующего профиля, по которому определены показания для искусственного прерывания беременности):
Заключение о возможности вынашивания либо прерывания беременности при наличии врожденного или наследственного заболевания у плода осуществляется до 22 недель беременности Пренатальным консилиумом.
7. Основными критериями качества работы женской консультации, оцениваемой органами управления здравоохранения муниципальных образований, главным врачом МУЗ Каратузская ЦРБ являются:
удельный вес беременных женщин, поступивших под наблюдение в ранние сроки (до 12 недель);
доля преждевременных родов из числа женщин закончивших беременность;
доля преждевременных родов в сроке 22-27 недель родов из числа женщин закончивших беременность;
показатели материнской и перинатальной заболеваемости и смертности;
отсутствие антенатальной гибели плода;
отсутствие врожденных аномалий развития у новорожденных, подлежащих пренатальной диагностике и не выявленных во время беременности;
показатель абортов на 1000 женщин фертильного возраста;
разрыв матки до госпитализации;
несвоевременная госпитализация при гипертензии средней степени тяжести, обусловленной беременностью;
несвоевременная госпитализация при переношенной беременности;
отсутствие запущенных случаев онкопатологии женской половой сферы и молочных желез;
охват беременных женщин биохимическим скринингом на сывороточные маркеры не менее 85%;
охват трехкратным скрининговым ультразвуковым исследованием плода не менее 90%.
Вопросы организации деятельности женской консультации, организации деятельности врача акушера-гинеколога женской консультации, штатные нормативы персонала женской консультации (кабинета), стандарт оснащения женской консультации регулируются приказом Минздравсоцразвития России от 2 октября 2009 № 808н.
8. Оказание медицинской помощи женщинам в период беременности осуществляется в соответствии со стандартами медицинской помощи.
9. При угрожающем аборте до 22 недель лечение беременной женщины низкой и средней группы риска осуществляется в гинекологическом отделении или в родильном отделении МУЗ Каратузская ЦРБ по месту жительства, средней группы риска осуществляется в гинекологическом отделении или в родильном отделении МРЦ г. Минусинска.
10. При угрожающем аборте до 22 недель лечение беременной женщины высокой группы риска осуществляется в гинекологическом отделении КГБУЗ «Краевая клиническая больница»
11. Врачи женских консультаций осуществляют плановую госпитализацию беременных женщин на родоразрешение с учетом степени риска возникновения осложнений в родах.
12. При сочетании осложнений беременности и экстрагенитальной патологии беременная женщина госпитализируется в учреждения здравоохранения по профилю заболевания, определяющего тяжесть состояния.
12.1. При экстрагенитальной патологии беременная женщина госпитализируется в профильное соматическое отделение учреждений здравоохранения вне зависимости от срока беременности при условии совместного наблюдения и ведения врачом-специалистом по профилю заболевания и врачом акушером-гинекологом:
группы низкого риска - в профильное соматическое отделение по месту жительства;
группы среднего риска – в Красноярский краевой противотуберкулезный диспансер №5 г. Минусинск, Филиал №3 КГБУЗ "Красноярский краевой кожно-венерологический диспансер №1" г. Минусинск, профильные соматические отделения МБУЗ «Минусинская ЦРБ»
Группы высокого риска – в профильные соматические отделения КГБУЗ «Краевая клиническая больница», КГБУЗ «Красноярский краевой кожно-венерологический диспансер №1», КГБУЗ «Красноярский краевой онкологический диспансер», КГУЗ «Красноярский краевой противотуберкулезный диспансер № 1»
12.2. При наличии акушерской патологии свыше 22 недель беременная женщина группы низкого риска госпитализируется в отделение патологии беременности родильного отделения МУЗ Каратузская ЦРБ по месту жительства.
При наличии акушерской патологии свыше 22 недель беременная женщина группы среднего риска госпитализируется в отделение патологии беременности родильных домов межрайонных центров (МРЦ г.Минусинск)
При наличии акушерской патологии свыше 22 недель беременная женщина группы высокого риска госпитализируется в отделение патологии беременности родильных домов г. Красноярска (по профилю).
13. В случаях угрозы прерывания беременности и преждевременных родов после 22 недель беременности госпитализация женщины осуществляется в родильный дом межрайонных центров (г. Минусинск, и в МУЗ «Родильный дом № 2» г. Красноярск, где имеется отделение реанимации новорожденных, в том числе родившихся с экстремально низкой массой тела (500-999 г).
14. При сроке беременности 25 и более недель при наличии у плода тяжелых врожденных пороков развития и иной выраженной патологии госпитализация беременных женщин для родоразрешения осуществляется в родильные дома МАРКЦ г. Минусинск,)
и в родильные дома г. Красноярска (по профилю), где имеются отделения (палаты) реанимации и интенсивной терапии для новорожденных, обслуживаемые круглосуточно работающим врачом неонатологом, владеющим методами реанимации и интенсивной терапии новорожденных.
15. При сроке беременности 35-36 недель с учетом течения беременности по триместрам, оценки риска осложнений дальнейшего течения беременности и родов на основании результатов всех проведенных исследований, в том числе консультаций врачей специалистов, врачом акушером-гинекологом формулируется полный клинический диагноз и определяется место планового родоразрешения:
Беременные женщины направляются на родоразрешение:
группы низкого риска – в родильное отделение МУЗ Каратузская ЦРБ по месту жительства;
группы среднего риска – в родильные дома межрайонных центров
(г.Минусинск)
группы высокого риска – в родильные дома г. Красноярска (по профилю) в соответствии с «Порядком оказания специализированной акушерско-гинекологической и реанимационно-анестезиологической помощи жительницам г. Красноярска и края в акушерском реанимационно-консультативном центре муниципального учреждения здравоохранения «Родильный дом № 1» г. Красноярска», утвержденным министерством здравоохранения Красноярского края.
Беременная женщина и члены ее семьи заблаговременно информируются врачом акушером-гинекологом об учреждении здравоохранения, в котором планируется родоразрешение.
Вопрос о необходимости дородовой госпитализации решается индивидуально.
16. В родильные дома г. Красноярска согласно профилю направляются беременные женщины на родоразрешение после предварительного согласования с администрацией МУЗ Каратузская ЦРБ.
в родильное отделение МУЗ «Городская клиническая больница № 20 им. И.С. Берзона» – при наличии заболеваний сердечно-сосудистой, эндокринной системы и крови;
в МУЗ «Родильный дом № 2» г. Красноярск – при невынашивании беременности и родоразрешение женщин с преждевременными родами;
в МУЗ «Родильный дом № 5» г. Красноярск – женщины с резус-конфликтной беременностью (Rh и АВО изосенсибилизация), заболеваниями центральной нервной системы, с гепатитом В и С;
в МУЗ «Родильный дом № 1» г. Красноярска – женщины с гестозом и рубцом на матке.
в МУЗ «Родильный дом № 4» г. Красноярска – женщины с заболеваниями органов дыхания и туберкулезом любой локализации.
При сочетании осложнений беременности и тяжелой экстрагенитальной патологии беременные женщины родоразрешаются в специализированных краевых учреждениях здравоохранения по профилю заболевания, определяющего тяжесть состояния (КГБУЗ «Краевая клиническая больница». КГБУЗ «Красноярский краевой противотуберкулезный диспансер № 1», КГБУЗ «Красноярский краевой онкологический диспансер им. А.И. Крыжановского»).
И.о. Зам. Главного врача МУЗ Каратузская ЦРБ Петерфи В.А.
Врач гинеколог МУЗ Каратузская ЦРБ Беллина И.И.
УТВЕРЖДАЮ
И.о.главного врача
МУЗ «Каратузская ЦРБ»
____________В.М. Чихачев
«___»___________2011
Порядок
оказания медицинской помощи женщинам в период родов и в послеродовой периоде в МУЗ Каратузская ЦРБ
1. Медицинская помощь женщинам в период родов и в послеродовой период оказывается в рамках первичной медико-санитарной, специализированной медицинской помощи в МУЗ Каратузская ЦРБ
2. Вопросы организации деятельности родильного отделения, штатные нормативы персонала родильных домов (отделений), стандарт оснащения родильного отделения регулируются , приказом Министерства здравоохранения и социального развития России от 2 октября 2009 № 808н.
3. С целью обеспечения доступной и качественной медицинской помощью беременных женщин, рожениц и родильниц в МУЗ Каратузская ЦРБ разработан порядок оказания медицинской помощи женщинам в период беременности, родов и в послеродовой периоде,
В зависимости от коечной мощности, оснащения, кадрового обеспечения учреждения здравоохранения, оказывающие медицинскую помощь женщинам в период родов и в послеродовый период, является первой группой по возможности оказания медицинской помощи:
первая группа – муниципальные учреждения здравоохранения службы родовспоможения, входящие в состав центральных районных больниц и центральных городских больниц, количество родов в которых не превышает 500 в год, в которых не обеспечено круглосуточное пребывание врача акушера-гинеколога;
4.1. Показаниями для госпитализации беременных женщин на родоразрешение в акушерские стационары первой группы (низкая степень риска) являются:
отсутствие экстрагенитальной патологии у беременных женщин;
пролапс митрального клапана без гемодинамических нарушений;
компенсированная патология дыхательной системы (без дыхательной недостаточности);
увеличение щитовидной железы без нарушения функции;
миопия I и II степени без изменений на глазном дне;
хронический пиелонефрит без нарушения функции;
инфекции мочевыводящих путей вне обострения;
заболевания желудочно-кишечного тракта (хронический гастрит, дуоденит, колит);
отсутствие специфических осложнений гестационного процесса при данной беременности (гестоз, преждевременные роды, задержка внутриутробного роста плода);
головное предлежание плода при некрупном плоде (до 4000 г) и нормальных размерах таза матери;
отсутствие в анамнезе у женщины эпизодов анте-, интра- и ранней неонатальной смерти;
рубец на матке при неосложненном течении послеоперационного периода в анамнезе и при отсутствии осложнений настоящей беременности;
отсутствие осложнений при предыдущих родах, таких как гипотоническое кровотечение, глубокие разрывы мягких тканей родовых путей, родовая травма у новорожденного.
При риске возникновения осложнений родоразрешения беременные женщины направляются в учреждения здравоохранения второй и третьей группы в плановом порядке.
4.2. Показаниями для госпитализации беременных женщин на родоразрешение в учреждения здравоохранения второй группы (средняя степень риска) являются:
пролапс митрального клапана без гемодинамических нарушений;
переношенная беременность;
предполагаемый крупный плод;
анатомическое сужение таза I-II степени;
тазовое предлежание плода;
поперечное и косое положение плода;
низкое расположение плаценты, подтвержденное при ультразвуковом исследовании в сроке 34-36 недель;
мертворождение в анамнезе;
многоплодная беременность;
кесарево сечение в анамнезе при отсутствии признаков несостоятельности рубца на матке;
рубец на матке после консервативной миомэктомии или перфорации матки при отсутствии признаков несостоятельности рубца;
беременность после разрывов промежности III – IV степени при предыдущих родах;
многоводие;
преждевременные роды, включая дородовое излитие околоплодных вод, при сроке беременности свыше 34 недель, при наличии возможности оказания реанимационной помощи новорожденному в полном объеме и отсутствии возможности госпитализации в учреждение здравоохранения третьей группы (высокой степени риска);
заболевания органов зрения (миопия высокой степени с изменениями на глазном дне, отслойка сетчатки в анамнезе, глаукома);
задержка внутриутробного роста плода I-II степени.
4.3. Показаниями для госпитализации беременных женщин на родоразрешение в учреждения здравоохранения третьей группы (высокая степень риска) являются:
преждевременные роды, включая дородовое излитие околоплодных вод, при сроке беременности менее 35 недель, при отсутствии противопоказаний для транспортировки;
предлежание плаценты, подтвержденное при ультразвуковом исследовании в сроке 34-36 недель;
беременность после лечения бесплодия любого генеза, беременность после экстракорпорального оплодотворения и переноса эмбриона;
преэклампсия, эклампсия;
холестаз, гепатоз беременных;
кесарево сечение в анамнезе при наличии признаков несостоятельности рубца на матке и рубец на матке после корпорального кесарева сечения ;
рубец на матке после консервативной миомэктомии или перфорации матки при наличии признаков несостоятельности рубца;
беременность после реконструктивно-пластических операций на половых органах, разрывов промежности III – IV степени при предыдущих родах;
задержка внутриутробного роста плода II-III степени;
изоиммунизация при беременности (Rh-конфликт);
наличие у плода врожденных аномалий развития, требующих хирургической коррекции;
метаболические заболевания плода (требующие лечения сразу после рождения);
водянка плода;
тяжелое много- и маловодие;
заболевания сердечно-сосудистой системы (ревматические и врожденные пороки сердца вне зависимости от степени недостаточности кровообращения, пролапс митрального клапана с гемодинамическими нарушениями, оперированные пороки сердца, аритмии, миокардиты, кардиомиопатии, хроническая артериальная гипертензия);
тромбозы, тромбоэмболии и тромбофлебиты в анамнезе и при настоящей беременности;
заболевания органов дыхания, сопровождающиеся развитием легочной или сердечно-легочной недостаточности;
диффузные заболевания соединительной ткани, антифосфолипидный синдром;
заболевания почек, сопровождающиеся почечной недостаточностью или артериальной гипертензией, аномалии развития мочевыводящих путей, беременность после нефрэктомии;
заболевания печени (токсический гепатит, острые и хронические гепатиты, цирроз печени);
эндокринные заболевания (сахарный диабет любой степени компенсации, заболевания щитовидной железы с клиническими признаками гипо- или гиперфункции, хроническая надпочечниковая недостаточность);
заболевания крови (гемолитическая и апластическая анемия, тяжелая железодефицитная анемия, гемобластозы, тромбоцитопения, болезнь Виллебранда, врожденные дефекты свертывающей системы крови);
заболевания нервной системы (эпилепсия, рассеянный склероз, нарушения мозгового кровообращения, состояния после перенесенных ишемических и геморрагических инсультов);
миастения;
злокачественные новообразования в анамнезе либо выявленные при настоящей беременности вне зависимости от локализации;
сосудистые мальформации, аневризмы сосудов;
перенесенные в анамнезе черепно-мозговые травмы, травмы позвоночника, таза;
прочие состояния, угрожающие жизни беременной женщины, роженицы и родильницы при отсутствии противопоказаний для транспортировки.
5. При поступлении беременной женщины (роженицы) в приемное отделение учреждения здравоохранения проводится санитарная обработка беременной женщины (роженицы). При отсутствии противопоказаний к госпитализации в физиологическое родовое отделение, беременная женщина (роженица) госпитализируется в отделение патологии беременности (родовый блок), при наличии противопоказаний – в обсервационное отделение. При неотложных состояниях беременная (роженица) переводится в отделение анестезиологии и реаниматологии.
6.Выписка родильницы из родильного отделения после физиологических родов осуществляется на 3 сутки после проведения неонатального скрининга и проведения БЦЖ новорожденному на третьи сутки.
В случае выписки родильницы и новорожденного из учреждения здравоохранения в более ранние сроки неонатальный скрининг осуществляется на амбулаторном этапе специалистами детской поликлиники по месту жительства.
7. Перед выпиской родильницам после операции кесарево сечение и всех осложненных родов осуществляется проведение ультразвукового исследования органов малого таза.
8. При выписке родильницы лечащим врачом даются разъяснения о пользе и рекомендуемой продолжительности грудного вскармливания (от 6 месяцев до 2 лет с момента рождения ребенка), индивидуальные рекомендации по контрацепции.
9. После выписки из учреждения родовспоможения родильница направляется в женскую консультацию по месту жительства для диспансерного наблюдения в послеродовом периоде. При этом учитывается соматический статус здоровья родильниц и особенности течения беременности и родов.
Врач акушер-гинеколог женской консультации после физиологических родов осуществляет осмотр в течение первых дней после выписки, через 6-8 недель после родов с рекомендациями по контрацепции.
И.о. зам. главного врача МУЗ Каратузская ЦРБ Петерфи В.А.
Врач гинеколог МУЗ Каратузская ЦРБ Беллина И.И.
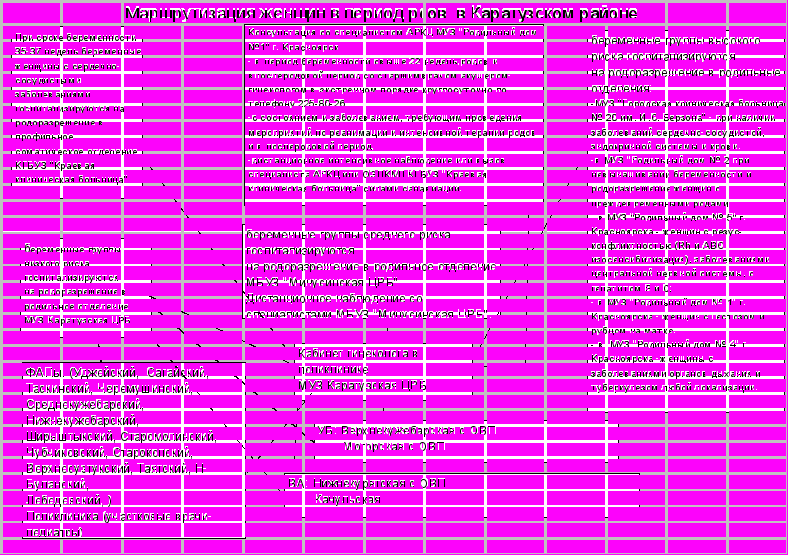
| п    ри сроке беременности 35-37 недель беременные женщины с сердечно-сосудистыми заболеваниями госпитализируются на родоразрешение в профильное соматическое отделение КГБУЗ "Краевая клиническая больница" ри сроке беременности 35-37 недель беременные женщины с сердечно-сосудистыми заболеваниями госпитализируются на родоразрешение в профильное соматическое отделение КГБУЗ "Краевая клиническая больница" |
| онсультация со специалистом АРКЦ МУЗ "Родильный дом №1" г. Красноярск - женщины в период беременности свыше 22 недель,родов и впослеродовой период со старшимврачом акушером-гинекологом в экстренном порядке круглосуточно по телефону 225-80-26. -с состоянием и заболеванием, требующим проведения мероприятий по реанимации и интенсивной терапии родов и в послеродовой период, -   дистанционное интенсивное наблюдение или вызов специалиста АРКЦ или ОЭПКМП КГБУЗ "Краевая клиническая больница" дистанционное интенсивное наблюдение или вызов специалиста АРКЦ или ОЭПКМП КГБУЗ "Краевая клиническая больница" |
| беременные группы высокого риска госпитализируются на родоразрешение в родильные отделения: -МУЗ "Городская клиническая больница № 20 им. И.С. Берзона" - при наличии заболеваний сердечно-сосудистой, эндокринной системы и крови. -в МУЗ "Родильный дом № 2 при невынашивании беременности и родоразрешение женщин с преждевременными родами - в МУЗ "Родильный дом № 5" г. Красноярска - женщин с резус-конфликтностью (Rh и АВО изосенсибилизация), заболеваниями центральной нервной системы, с гепатитом В и С; - в МУЗ "Родильный дом № 1" г. Красноярска - женщин с гестозом и рубцом на матке. - в МУЗ "Родильный дом № 4" г. Красноярска -женщины с заболеваниями органов дыхания и туберкулезом любой локализации. |
| отделение МРЦ г. Минусинска  беременные женщины беременные женщины группы среднего риска госпитализируются в родильное отделение на родоразрешение |
| беременные женщины группы низкого риска госпитализируются н    а родоразрешение в родильное отделение МУЗ Каратузская ЦРБ а родоразрешение в родильное отделение МУЗ Каратузская ЦРБ |
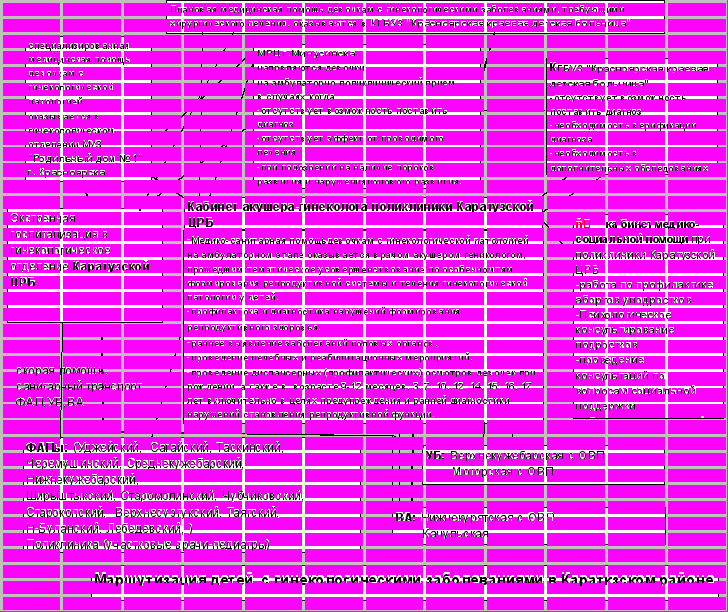
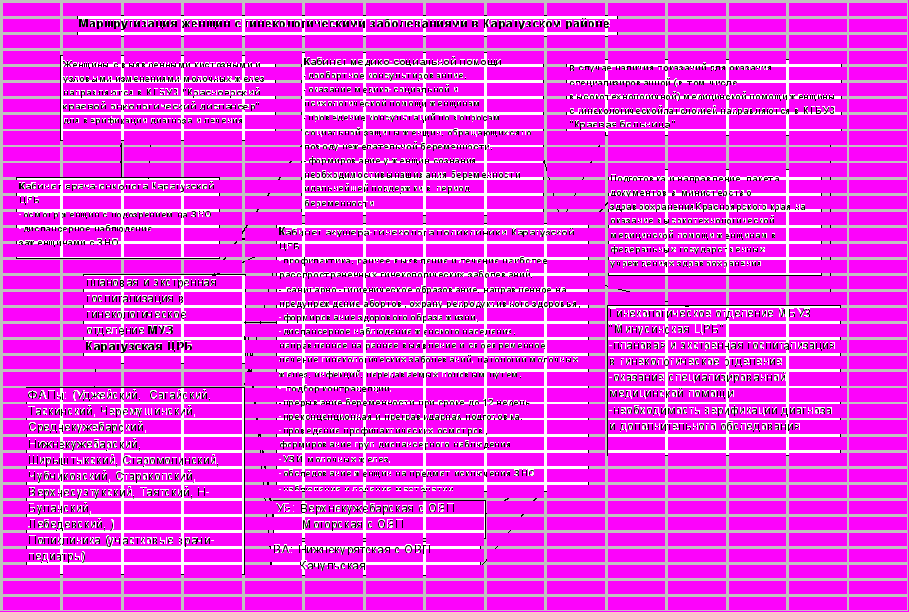
| Ф  АПы: (Уджейский, Сагайский, Таскинский, Черемушинский, Среднекужебарский, Нижнекужебарский, АПы: (Уджейский, Сагайский, Таскинский, Черемушинский, Среднекужебарский, Нижнекужебарский,Ширыштыкский, Старомолинский, Чубчиковский, Старокопский, Верхнесуэтукский, Таятский, Н-Буланский, Лебедевский, ) Поликлиника (участковые врачи-педиатры) |
| К   абинет гинеколога в поликлинике абинет гинеколога в поликлинике М  УЗ Каратузская ЦРБ УЗ Каратузская ЦРБ |
| У  частковые Больницы: Верхнекужебарская и Моторская. частковые Больницы: Верхнекужебарская и Моторская. |
| Врачебные амбулатории: Нижнекурятская с ОВП и Качульская. |
В КАРАТУЗСКОМ РАЙОНЕ
| СЕТЕВОЙ ГРАФИК РЕАЛИЗАЦИИ ПРОГРАММЫ МОДЕРНИЗАЦИИ ЗДРАВООХРАНЕНИЯ КАРАТУЗКОГО РАЙОНА НА 2011-2012 гг. | | |||||||||||
| Мероприятия | Ответственная организация | Ответственные лица | Плановое финансирование, источник | Дата начала | Дата окончания | Дата начала | Дата окончания | | ||||
| ФБ | КБ | КФОМС | МБ | | ||||||||
| 9.1 Заключение межмуниципального соглашения на оказание акушерско-гинекологической помощи женщинам средней группы риска с МБУЗ "Минусинская ЦРБ" | Администрация Каратузского района, МУЗ "Каратузская ЦРБ" | Инкин В.И. Чихачев В.М. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.2 Увеличение % постановки на учет женщин по беременности до 12 недель до 83%, охват УЗИ до 95% и биохимическим скринингом до 90% | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Косинова А.В. Белина И.И. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.2.1 Подворовый обход на уровне ФАП, активного патронажа на дому. | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Косинова А.В. Белина И.И. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.2.2 Проведение разъяснительной работы среди населения о вреде прерывания беременности и преимущества ранней постановки на диспансерный учет по беременности (до 12-ти недель) | МУЗ "Каратузская ЦРБ" | Косинова А.В. Белина И.И. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.2.3 Организация на ФАПах, в Центрах ОВП, врачебных амбулаториях, женских консультациях информационных стендов по оказанию акушерско-гинекологической помощи женщинам в период беременности и родов и в послеродовом периоде (порядки оказания помощи, маршрутизация, социальное обеспечение) | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Косинова А.В. Белина И.И. Бочарава Г.И. | | | | | 02.05. 2011 | 31 декабря 2012 | 02.05.2011 | 31 декабря 2012 года | | |
| Организация дистанционного динамического наблюдения беременных женщин по программе "Пренатальный мониторинг" в МУЗ "Каратузская ЦРБ". | МУЗ "Каратузская ЦРБ" | Косинова А.В. Белина И.И. | | | | | 01.03. 2011 | 31 декабря 2012 | 01.03.2011 | 31 декабря 2012 года | | |
| 9.3 Осуществление дистационного наблюдения беременных женщин группы среднего риска" в МАРКЦ МБУЗ "Минусинская ЦРБ". | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Косинова А.В. Белина И.И. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.4 Осуществление дистанционного динамического наблюдения беременных женщин группы высокого риска в АРКЦ "Родильный дом №1" г. Красноярск | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Петерфи В.А. Косинова А.В. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.5 Осуществление работы выездных консультативных форм помощи (выездные бригады для осмотра женщин и детей на удаленных территориях) | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Петерфи В.А. Косинова А.В. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.6 Реализация мероприятий по долгосрочной районной программе "Обеспечение качественной медицинской помощью женщин в период беременности и родов":обследование женщин на TORCH-инфекции,обеспечение бесплатными контрацептивами,бесплатный проезд еременных от пунктапроживания до ЛПУ | Администрация Каратузского района, МУЗ "Каратузская ЦРБ" | Инкин В.И. Чихачев В.М. Петерфи В.А. Косинова А.В Белина И.И. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.7.1 Обучение врачей акушеров-гинекологов основам компьютера, принципами работы специального программного обеспечения | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Петерфи В.А. Косинова А.В. | | | | | | | 01.05.2011 | 31 декабря 2012 года | | |
| 9.7.3 Осуществление преемственности совершенствования системы поэтапного оказания медицинской помощи женщинам и детям в зависимости от степени риска материнской и младенческой смертности на каждом уровне и этапе между фельдшером ФАП(центр ОВП, врачебная амбулатория) - ЖК – стационар – МАРКЦ - АРКЦ | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Петерфи В.А. Косинова А.В. Белина И.И. Стрельников ГИ | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.7.4 Ежеквартально анализировать работу ФАПов, врачебных амбулаторий, Центров ОВП ,участковых больниц, женской консультации, родильного отделения по соблюдению этапности оказания медицинской помощи женщинам в период беременности, родов, после родовом периоде | МУЗ "Каратузская ЦРБ" | Чихачев В.М. Петерфи В.А. Косинова А.В. Белина И.И. Стрельников ГИ | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.8. Соблюдение этапности и маршрутизации медицинской помощи женщинам в период беременности и родов и послеродовом периоде | МУЗ "Каратузская ЦРБ" | Косинова А.В. Белина И.И. Стрельников ГИ | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.9 Соблюдение стандартов оказания медицинской помощи женщинам в период беременности и родов и послеродовом периоде | МУЗ "Каратузская ЦРБ" | Петерфи В.А. Белина И.И. Стрельников ГИ | | | | | 01.05. 2011 | 31 декабря 2012 | | | | |
| 9.10 Обеспечение 95% ультразвуковым скринингом в 16-20 недель беременных женщин , взятых на учет по беременности в МУЗ "Каратузская ЦРБ" | МУЗ "Каратузская ЦРБ" | Петерфи В.А. Белина И.И. Стрельников ГИ | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.11 Обеспечение 90% беременных женщин биохимическим скринингом в 16-20 недель от числа , взятых на учет по беременности в МУЗ "Каратузская ЦРБ". | МУЗ "Каратузская ЦРБ" | Петерфи В.А. Белина И.И. Стрельников ГИ | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.13.Обеспечение 100% обследование беременных в I триместре УЗИ и забора крови на сывороточные маркеры на базе женской консультации МБУЗ "Минусинская ЦРБ" | МУЗ "Каратузская ЦРБ" | Петерфи В.А. Белина И.И. Стрельников ГИ Косинова А.В. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.12Осуществление своевременной доставки анализов в КГУЗ "Красноярский краевой консультативно-диагностический центр медицинской генетики" - один раз в три дня | Администрация Каратузского района, МУЗ "Каратузская ЦРБ" | Инкин В.И. Чихачев В.М. Петерфи В.А. Косинова А.В. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.17 Работа кабинета медико-социальной помощи, работа с отделом ЗАГС по вопросам планирования семьи, беременности и партнерских родов | Администрация Каратузского района, МУЗ "Каратузская ЦРБ" | Косинова А.В. Белина И.И. Дека В. В. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | | |
| 9.18 Повышение квалификации врачей анестезиологов-реаниматологов, педиатров и неонатологов по вопросам интенсивной терапии в педиатрии и неонатологии, в том числе по выхаживанию новорожденных с экстремально низкой массой тела (500-1000 г.) | Администрация Каратузского района, МУЗ "Картузская ЦРБ" | Чихачев В.М. Петерфи В.А. Косинова А.В. Мельбарт Р.Я. | | | | | 01.05. 2011 | 31 декабря 2012 | 01.05.2011 | 31 декабря 2012 года | 01.05. 2011 | 31 декабря 2012 |
| | | | | | | | | | | | | |
К 2012 году планируется выйти на следующие показатели:
| Показатель | 2010 | 2011 | 2012 |
| Материнская смертность | 0 | 0 | 0 |
| Перинатальная смертность | 4,4 | Не более 4,1 | Не более 6,0 |
| Младенческая смертность | 20,8 | 9,0 | 11,0 |
| Мертворождаемость | 4,4 | Не более 4,1 | Не более 3,5 |
| Ранняя неонатальная смертность | 0,0 | 0,0 | 2,5 |
Демографические показатели педиатрической помощи в Каратузском районе
Численность обслуживаемого населения района на 01.01.2011г. составляет 16805 человек, из них 13171 взрослого, 3043 детского. В течение последних 3 лет численность постоянного населения уменьшилась незначительно - на 2%, темп сокращения населения составил в абсолютных цифрах 187
Следует отметить, что, показатель рождаемости в районе, начиная с 2002 года, имеет стойкую тенденцию к росту, составляет 13,5 на 1000 населения в 2010 году, в 2009 году – 11,9 на 1000 населения),
Показатель младенческой смертности в нашем районе нестабильный – в 2008 году составил 23,8 на 1000 родившихся живыми, в 2009 году младенческой смерти в Каратузском районе не зарегистрировано, в 2010 отмечается рост до 26,3 на 1000 родившихся живыми. По каждому из случаев проводились патологоанатомические конференции. Ведется еженедельный мониторинг смертности детей первого года жизни, экспертные советы по младенческой смертности.
Случаев материнской смертности в районе не наблюдается более 10 лет. Проводятся мероприятия, направленные на снижение рисков материнских потерь.
У детей, как и в обще-возрастной структуре на первом месте болезни органов дыхания – 159,6 на 1000 населения (2009 год – 221,9 на 1000 населения); на втором месте болезни органов пищеварения – 85,8 на 1000 населения (2009 год – 71,1 на 1000 населения); третье место в 2010 году занимают болезни эндокринной системы, расстройства питания и нарушения обмена веществ – 30,4 на 1000 населения. В сравнении с 2009 годом показатель увеличился на 4,3% (28,7 на 1000 населения), в связи с введением в бригаду врачей для проведения медицинских осмотров врача-эндокринолога и повышением выявляемости заболеваний эндокринной системы, расстройства питания и нарушения обмена веществ, при проведении медицинских осмотров.
ОРГАНИЗАЦИЯ ПЕДИАТРИЧЕСКОЙ ПОМОЩИ В КАРАТУЗСКОМ РАЙОНЕ
Прием детей осуществляется:
2-абулаториями участковых больниц: (Верхнекужебарская с дневным отделением на 6 коек и Моторская с отделением сестринского ухода на 25 коек);
- двумя врачебными амбулаториями с врачами ОВП (Нижнекурятская и Качульская)
- четырнадцатью фельдшерско-акушерскими пунктами: (Уджейский, Сагайский, Таскинский, Черемушинский, Среднекужебарский, Нижнекужебарский, Ширыштыкский, Старомолинский, Чубчиковский, Старокопский, Верхнесуэтукский, Таятский, Н-Буланский, Лебедевский.)
- поликлиника (участковые врачи-педиатры): 3 педиатрических участка.
- врачами специалистами поликлиники: ( хирург, невролог, фтизиатр, окулист, гениколог, ЛОР – врач, инфекционист, врач - ФД, и др.)
Стационарная помощь детям в Каратузском районе осуществляется в детском отделении ЦРБ с коечным фондом: в системе ОМС – 9 коек круглосуточного пребывания и - 4 койки дневного пребывания, кроме того имеются - 4 бюджетные койки.
Диспансеризация 14-летних подростков
- Заболеваемость детского населения Каратузского района имеет тенденцию к снижению. Снижение показателя за 5 лет составило 4%. В структуре заболеваемости детей, ведущие места занимают болезни органов дыхания, болезни органов пищеварения и заболевания кожи.
- В связи с включением в национальный проект «Здоровье» новых мероприятий, направленных на совершенствование оказания медицинской помощи матерям и детям, планируется проведение диспансеризации 14-летних подростков. Планируется осмотретьв Каратузском районе 343 детей в возрасте 14 лет, в том числе в 2011 году – 167 человек, в 2012 году - 176 человек.
- Диспансеризация подростков позволит оценить репродуктивную функцию путем проведения осмотра акушером-гинекологом, урологом-андрологом и эндокринологом.
- Планируется, что 1/3 осмотренных детей будет нуждаться в ультразвуковом обследовании, а 20% от числа обследованных на УЗИ, в гормональном обследовании. На основании обследования будут разработаны индивидуальные программы лечения, что позволит обеспечить реализацию репродуктивных функций в последующем.
-
-
-
- Восстановительное лечение детей до 3 лет
-
- Оказание реабилитационной помощи детям-инвалидам с заболеваниями нервной системы и опорно-двигательного аппарата проводится на базе реабилитационного центра медико-социальной и психолого-педагогической помощи краевого государственного бюджетного учреждения здравоохранения «Красноярская краевая детская больница», который функционирует с 1990 года.
- За год реабилитацию прошли 5 детей из Каратузского района, среди которых, 80% составляют дети, страдающие детским церебральным параличом.
- Основа работы специалистов центра – комплексный подход к реабилитации с использованием современных технологий и методов лечения с разработкой индивидуальной программы реабилитации для каждого пациента.
- В лечении используются универсальные принципы реабилитации – сочетание нейрофизиологического, биомеханического и психофизиологического компонентов.
- Комплексный подход включает как медицинскую, так и психолого- педагогическую реабилитацию, а также социальную помощь детям и родителям.
- В связи с развитием технологий выхаживания недоношенных детей, в том числе родившихся с экстремально низкой массой тела, потребность в реабилитации и восстановительном лечении детей раннего возраста значительно возрастает.
- Обеспечение доступности детям первичной медицинской помощи в Каратузском районе реализовано за счет выездных бригад специалистов ЦРБ, выезжающих в отдаленные территории 2 раза в неделю, а также дальнейшее развитие бесплатного проезда женщин с детьми первого года жизни до центральной районной больницы.
- Число детей Каратузского района получивших высокотехнологическую помощь в федеральных медицинских учреждений остается стабильным. В 2009 году за счет квот федерального бюджета пролечено 3 ребенка, в 2010 году – 2 ребенка.
- Наиболее востребованным из высокотехнологичных (дорогостоящих) видов медицинской помощи являются кардиохирургия 80%, травматология 12% и нейрохирургия – 8%.
