Ісс – наявність клінічних проявів запалення внаслідок бактеріальної колонізації сечової системи без визначення топіки ураження (нирки, сечовий міхур та/або уретра). Гострий пієлонефрит
| Вид материала | Документы |
- Протокол надання медичної допомоги хворим на пієлонефрит інформація про розробників, 370.42kb.
- Директиви Європейського Парламенту та Ради 2001/20/єс про наближення закон, 1606.74kb.
- Директиви Європейського Парламенту та Ради 2001/20/єс про наближення закон, 514.64kb.
- Міністерство охорони здоров’я україни уніфікована методика з розробки клінічних настанов,, 2963.02kb.
- Інститут нефрології амн україни, тел. 512, 270.29kb.
- Огляд законодавства щодо компенсацій та пільг громадянам, які постраждали внаслідок, 276.56kb.
- Гострий апендицит карта, 479.82kb.
- Наказ моз україни від 28 січня 2011 р. №39, 7215.06kb.
- Реферат на тему, 62.19kb.
- Протокол №2 від 27. 06. 2007, 40.34kb.
ПРИНЦИПИ ДІАГНОСТИКИ ТА ЛІКУВАННЯ ХВОРИХ З ІНФЕКЦІЯМИ СЕЧОВОЇ СИСТЕМИ
Степанова Н.М.
Інститут нефрології АМН України
Інфекції сечової системи (ІСС) належать до найпоширеніших захворювань людини як в амбулаторній, так і в госпітальній практиці [1,4,7,16]. Під цим терміном приховується ряд хвороб, різнорідних як з точки зору епідеміології й етіології, так і патогенезу, клінічних проявів та прогнозу. Тому, ми вважаємо за необхідне представити загальноприйняті сьогодні визначення термінології ІСС.
ІСС – наявність клінічних проявів запалення внаслідок бактеріальної колонізації сечової системи без визначення топіки ураження (нирки, сечовий міхур та/або уретра).
^ Гострий пієлонефрит – перший епізод бактеріально обумовленого ураження інтерстицію нирки.
Хронічний пієлонефрит – інфекційно індуковане вогнищеве запалення інтерстицію нирок з формуванням рубців і наступним ураженням усіх структур нефрона.
Цистит – гострий або хронічний запальний процес лише слизового шару сечового міхура або слизового, підслизового та м’язевого шарів відповідно.
^ Уретрит – запалення слизової сечовипускного каналу.
Уретральний синдром – персистуюча або рецидивуюча дизурія у хворих з істиною бактеріурією.
^ Безсимптомна бактеріурія – безсимптомна наявність більш ніж 100 тисяч бактеріальних колоній утворюючих одиниць (КУО) в 1 мл сечі.
Імперативне сечовипускання – відчуття необхідності термінового сечовипускання.
^ Дизурія – відчуття болю, печії або дискомфорту під час сечовипускання.
Реінфекція – поновлення бактеріурії з ідентифікацією того ж самого або іншого збудника, як этіологічного чинника через 10 діб після лікування з підтвердженою ерадикацією уропатогена (той самий мікроорганізм може бути висіяний, якщо він персистує у периуретральній ділянці).
Рецидив – це поновлення бактеріурії з тим самим збудником до
10 доби після антибактеріальної терапії, яка привела до стерилізації сечі.
На сьогодні не існує єдиної точки зору стосовно класифікації інфекцій сечової системи взагалі та пієлонефриту зокрема [3,4], що утруднює практичну роботу лікарів. Відомі класифікації пієлонефриту, на наш погляд, не співвідносяться з сучасними уявленнями про етіологію і патогенез цього захворювання та не узгоджуються з МКХ – 10. Ми вважаємо, що для розмежування ІСС необхідно використовувати топічний класифікаційний підхід: інфекція нирок – пієлонефрит; інфекція сечовивідних шляхів – уретрит, уретральний синдром, цистит; інфекція передміхурової залози – простатит.
^
Пропонуємо наступну класифікацію ІСС, яка відповідає вимогам клінічної практики та МКХ-10:
Інфекція нирок
- гострий пієлонефрит (N 10.1);
- хронічний пієлонефрит (N 11).
Інфекція сечових шляхів
- гострий цистит (N 30,0);
- хронічний цистит (N 30,1);
- уретрит та уретральний синдром (N 34);
- інфекція сечових шляхів неуточненого генезу (N 39,0).
Діагноз ІСС може встановлюватися на догоспітальному етапі або в стаціонарі як попередній, але протягом 3–7 днів він повинен бути визначений топічно.
Необхідність визначення критеріїв ускладнених інфекцій обгрунтована, насамперед, об’ємом та тривалістю лікування, а також умовами його проведення (амбулаторно або в стаціонарі) (рис.1).
Неускладнені ІСС – це инфекціі у здорової, сексуально активної, невагітної жінки віком від 16 до 65 років, які не супроводжуються лихоманкою. ІСС у осіб чоловічої статі, або за наявності анатомічних чи функціональних порушень у жінок є, відповідно, ускладненими [4,10,13]. Критерії неускладненої та ускладненої ІСС подані в табл.1.
| Критерії | Неускладнені | Ускладнені |
| Демографічні | Молоді невагітні жінки | Чоловіча стать та жінки похилого віку |
| Стан сечовивідних шляхів | Анатомічні та функціональні аномалії відсутні | Анатомічні та функціональні порушення |
| Інвазивні урологічні процедури | Немає | Цистоскопія, уретроскопія, катетеризація нирки та інші ендоуретральні маніпуляції |
| Супутні захворювання | Відсутні | Сечокам’яна хвороба, кісти нирок, цукровий діабет, гіперплазія передміхурової залози та інші |
| Репродуктивний статус | Сексуально активні жінки | Вагітні, постменопаузальний період |
| Збудники | Переважно один | Може бути мікстінфекція |
| Лікування | Амбулаторне | Стаціонарне |
Критерії неускладнених та ускладнених ІСС
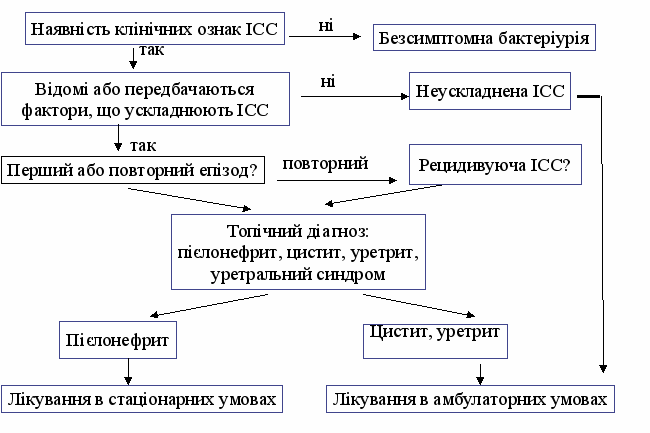 Рис. 1. Алгоритм ведення хворих з ІСС.
Рис. 1. Алгоритм ведення хворих з ІСС.Встановити топічний діагноз необхідно, оскільки інфікування нирок пов’язано з можливістю формування життєво небезпечних ускладнень. Стан хворого вже сам по собі дає можливість диференціального діагнозу – при ураженні нирок з’являються ознаки запалення (підвищення рівня С-реактивного білку крові, лейкоцитоз, лихоманка), які ніколи не супроводжують ІСШ. Однак в останні роки простежується тенденція до малосимптомного перебігу пієлонефриту, що утруднює діагностику як його хронічної, так і гострої форми. Так, відсутність лихоманки не виключає наявність пієлонефриту, а біль у поперековій ділянці може бути незначною і пояснюватися радикулярним синдромом, гінекологічною патологією та інш. Тому уточнення характеру болю не повинно обмежуватись виявленням симптому Пастернацького та спробою пропальпувати нирки. Вважаємо необхідним звернути увагу лікарів і на епізоди дизурії, особливо рецидивуючого характеру, які не завжди пов’язані з інфекцією (опущення матки, перегин уретри у повних і літніх жінок, зловживання солоною та гострою їжею, неврастенія).
Наводимо основні діагностичні критерії ІСС.
^ Гострий уретрит.
Місцеві симптоми:
● відчуття болю, печії або дискомфорту під час сечовипускання;
● виділення з сечовипускного каналу (особливо ранком перед сечовипусканням).
^ Загальний аналіз сечі:
● лейкоцитурія (піурія); може бути в обох порціях сечі (двостаканна проба).
Бактеріологічне дослідження виділень та сечі, видова ідентифікація збудника:
● найчастіші збудники – E. Coli, Proteus mirabilis, Klebsiella pneumoniae, Klebsiella spp., S. Saprophyticus, S.epidermidis, Proteus spp., Chlamydia trachomatis, Ureaplasma urialiticum, Mycoplasma hominis, Candida.
^ Хронічний уретрит.
Місцеві симптоми:
● часте сечовипускання;
● відчуття сверблячки та дискомфорту в уретрі;
● можуть бути незначні виділення з сечовипускного каналу.
^ Загальний аналіз сечі:
● лейкоцитурія (піурія); частіше тільки в першій порції сечі (двостаканна проба).
Бактеріологічне дослідження виділень та сечі, видова ідентифікація збудника:
● найчастіші збудники – E. Coli, Proteus mirabilis, Klebsiella pneumoniae, Klebsiella spp., S. Saprophyticus, S.epidermidis, Proteus spp., Chlamydia trachomatis, Ureaplasma urialiticum, Mycoplasma hominis, Candida.
Уретроскопія:
● можливі ознаки запалення морганієвих лакун, уретральних залоз.
^ Гострий цистит.
Загальноклінічні симптоми:
● відчуття болю та важкості над лобком;
Місцеві симптоми:
● часте (іноді кожні 30 хвилин) імперативне сечовипускання;
● відчуття болю, печії або дискомфорту під час сечовипускання;
● можливе виділення крапель крові після сечовипускання.
^ Загальний аналіз сечі:
● лейкоцитурія (піурія), більша в першій порції сечі;
● еритроцитурія, гематурія
Бактеріологічне дослідження сечі та видова ідентифікація збудника:
● рівень бактеріурії ≥ 105 КУО/мл;
● найчастіші збудники – E. Coli, Proteus, Staphylococcus, Klebsiella.
^ Хронічний цистит.
● Клініко-лабораторні прояви хвороби визначаються наявністю ремісії чи загострення. Якщо протягом 6 місяців спостерігається білше 2 загострень, або 3 та більше загострень продовж року – такий цистит є рецидивуючим.
^ Місцеві симптоми:
● часте (іноді кожні 30 хвилин) імперативне сечовипускання;
● відчуття болю, печії або дискомфорту під час сечовипускання;
● можливе виділення крапель крові після сечовипускання.
^ Загальний аналіз сечі:
● помірна лейкоцитурія;
● можлива еритроцитурія;
Бактеріологічне дослідження сечі та видова ідентифікація збудника:
● рівень бактеріурії ≥ 102-107 КУО/мл;
● найчастіші збудники – E. Coli, Proteus mirabilis, Klebsiella spp., S.epidermidis, Proteus spp., Pseudomonas spp., Enterococcus spp., Staphylococcus spp., Candida.
^ Гострий пієлонефрит.
Загальноклінічні симптоми:
● підвищення температури тіла до фебрильних цифр з пропасницею, проливним потом або без них;
● артралгії та міалгії;
● головний біль, інколи запаморочення;
● тошнота, інколи блювота;
● можливе підвищення або зниження артеріального тиску.
^ Місцеві симптоми:
● біль та напруга м’язів у поперековій ділянці;
● дизурія, ніктурія, полакіурія;
● імперативні сечовипускання.
Загальний аналіз крові:
● лейкоцитоз, зміщення лейкоцитарної формули вліво;
● підвищена ШОЕ.
^ Загальний аналіз сечі:
● лейкоцитурія (піурія);
● протеінурія та еритроцитурія (може бути мінімальною або відсутня);
● циліндрурія.
^ Бактеріологічне дослідження сечі та видова ідентифікація збудника:
● рівень бактеріурії ≥ 105 КУО/мл;
● найчастіші збудники – E. Coli, Proteus mirabilis, Klebsiella spp., S. Saprophyticus, S.epidermidis, Proteus spp., Pseudomonas spp., Serratia spp., Enterococcus spp., Staphylococcus spp., Candida.
^ Біохімічний аналіз крові:
● підвищення рівня С-реактивного білку;
● підвищення рівня 2- та -глобулінів;
● можливе підвищення рівня сечовини та креатиніну;
● зниження концентрації загального білка (у важких випадках);
^ Ультразвукове дослідження:
● можливе збільшення в об’ємі ураженої нирки, потовщення та зниження ехогеності паренхіми за рахунок її набряку та збільшення кортико-медулярного індексу.
^ Хронічний пієлонефрит.
Загострення:
● клінічна картина, лабораторниі зміни та інші дані бстеження подібні таким у хворих на гострий пієлонефрит.
Латентний перебіг:
Клінічні симптоми (можливі але не обов’язкові):
● періодичне “безпричинне” підвищення температури тіла до
субфебрильних цифр;
● періодична пропасниця, як правило у нічний час;
● загальна слабкість, втомлюваність, головний біль;
● сухість шкіри;
● підвищення артеріального тиску.
^ Місцеві симптоми:
● відчуття болю (ниючого характеру) та важкості у поперековій ділянці;
● дизурія, ніктурія, полакіурія;
Загальний аналіз крові:
● лейкоцитоз, зміщення лейкоцитарної формули вліво (не обов’язково);
● прискорення швидкості зсідання еритроцитів (ШЗЕ).
^ Зміни у аналізах сечі:
● лейкоцитурія;
● можлива еритроцитурія;
● помірна протеїнурія (до 1 г/л);
● циліндрурія.
Бактеріологічне дослідження сечі та видова ідентифікація збудника:
● бактеріурія ≥ 102-107 КУО/мл;
● найчастіші збудники – E. Coli, Proteus mirabilis, Klebsiella pneumoniae, Klebsiella spp., S. Saprophyticus, S.epidermidis, Proteus spp., Pseudomonas spp., Serratia spp., Enterococcus spp., Staphylococcus spp., Candida.
^ Біохімічний аналіз крові:
● частіше патологічні зміни відсутні.
● можливе підвищення рівня сечовини та креатиніну;
Ультразвукове дослідження нирок (можливі зміни):
● асиметричні розміри нирок;
● деформація чашково-мискової системи;
● зменшення розмірів нирки (нирок);
● зменшення товщини паренхіми (як вогнищевого, так і тотального
характеру);
● відсутнє чітке диференціювання синуса від паренхіми.
^ Екскреторна урографія:
● деформація чашок;
● асиметрія розмірів нирок;
● зміни показників рено-кортикального індексу.
Для визначення об’єму та тривалості лікування хворих на хронічний пієлонефрит необхідно визначити ступінь активності запального процесу. Критерії визначення подані у таблиці 2.
Таблиця 2.
Критерії визначення активності хронічного пієлонефриту.
| Симптоми | Ступінь активності | ||
| I | II | III | |
| t˚ тіла | <37,5˚ С | ≥ 37,5 ≤ 38,5˚ С | >38,5˚ С |
| рвота | відсутня | <3 р/д | 3 р/д та > |
| Л лейкоцитоз (109) | - | >9<12 | >12 |
| ШОЕ (мм/г) | до 15 | >16-<30 | >30 |
| С- реактивний білок | - | +/++ | +++/++++ |
| лейкоцитурія (у п/з) | до 40 | 41-100 | не підлягають підрахунку |
| ускладнення | - | артеріальна гіпертензія або гіпотензія, порушення функції нирок | артеріальна гіпертензія або гіпотензія, порушення функції нирок |
Одним з найважливіших факторів ризику виникнення запальгого процесу є бактеріурія. Традиційно ступінь бактеріурії в діагностиці ІСС визначається кількісним підрахунком бактерій у певному об’ємі сечі, що дозволяє відрізнити інфікування від контамінації. Користь критерію ≥105 колонієутворюючих у 1 мл сечі (КУО/мл) неодноразово підтверджувалась.
Між тим, встановлено, що тільки половина жінок з симптомами гострої ІСС відповідають критерію ≥ 105 КУО/мл. Ще 10 років тому Kunin et al. [11] та Arav-Boger et al. [8] довели, що бактеріурія < 105 може бути визначена в дебюті ІСС. Виявлення бактеріурії ≥ 102 у чоловіків є клінічно значущою ознакою, оскільки контамінація сечі їм не притаманна. Виходячи з практичних потреб адекватної оцінки бактеріурії пропонуємо наступний алгоритм інтерпретації результатів бактеріального дослідження сечі (рис.2).
Посів сечі

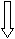





≥105 КУО/мл 102 - 104 КУО/мл негативний
 результат
результат
 “мала” бактеріурія
“мала” бактеріурія


 відсутність інфікування
відсутність інфікування 
полімікробна бактеріурія один вид бактерій


лікування

 виключення контамінація лікування не потрібне
виключення контамінація лікування не потрібне 
 контамінація контамінації нема
контамінація контамінації нема 
 лікування не потрібне
лікування не потрібне 


Абсолютні показання до терапії
Відносні показання до терапії
-цукровий діабет
-алотрансплантація
-імунодефіцит
-зниження функції нирок
-єдина нирка
- вагітність
- дитячий або
похилий вік
Рис. 2. Алгоритм інтерпретації результатів бактеріального дослідження сечі
Основою лікування ІСС є антибактеріальна терапія.
При гострій ІСС антибактеріальна терапія призначається емпірично; за умов наявності ускладнюючих факторів (після отримання посіву сечі з визначенням чутливості до антибіотиків) або неефективності раніше призначеного препарату, останній повинен бути змінений через 3 доби лікування.
Лікування гострого ПН та хронічного ПН у фазі загострення (за умов відсутності обструкції) здійснюється в умовах терапевтичного або нефрологічного стаціонару районих, міських або обласних лікувально-профілактичних закладів. Складовими терапії є також застосування симптоматичних засобів, режиму та дієти, залежно від активності хвороби, наявності ускладнень та супутньої патології.
При загостренні хронічного ПН важливо враховувати дані попередніх бактеріальних досліджень сечі та ефективність застосованого лікування. Призначення антибактеріальної терапії необхідно співвідносити з визначеними (нами) ступенями активності запального процесу (табл. 2).
Принципи антибактеріального лікування ІСС подано у таблиці 3 [2,4,5,6,14,15,17].
Фітотерапія
Проводиться не більше 2-3 тижнів, у фазі ремісії; збори повинні складатися не більше, як із 3 трав, які мають протизапальну та сечогінну дії.
Протипоказання до фітотерапії:
- гіпероксалурія,
- ниркові дисплазії,
- аномалії розвитку нирок і сечовивідної системи.
Режим фізичного навантаження
У періоді розгорнутих клінічних проявів – напівліжковий режим до нормалізації температури тіла, далі – поступове розширення режиму.
Дієтотерапія
Дієта № 7. При розвитку ХНН– обмежене вживання білку, залежно від швидкості клубочкової фільтрації: В період ремісії, за умов нормального артеріального тиску, прийом солі не обмежується.
^
Моніторинг хворих.
Перший контрольний посів сечі необхідно виконувати між 7-10 днем лікування, якщо досягнута нормалізація клініко-лабораторних показників захворювання. При підтвердженій ерадикації збудників – обстеження, за необхідністю, повторюють через 1 місяць. Якщо у бакпосіві сечі збудник визначається – курс лікування продовжити альтернативною групою препаратів протягом 7-14 діб до повної ерадикації бактерій.
^ При лікуванні матерів, які годують немовлят, застосовуються препарати, які не потрапляють в молоко: амоксицилін, піперацилін, азлоцилін, цефоперазон, цефобід [4,12].
Протипоказані: оксихіноліни, препарати налідиксової кислоти, фторхінолони, левоміцетини, тетрацикліни, аміноглікозиди, сульфаніламіди, триметоприм.
^ Протирецидивна терапія.
Основними причинами рецидивуючого перебігу захворювання є: рецидив, реінфекція та неадекватне лікування [9]. Диференціювати реінфекцію та рецидив можна лише за допомогою мікробіологічного дослідження сечі.
Також причинами рецидивуючого перебігу можуть бути: неправильна інтерпретація результатів бактеріального дослідження сечі (рис. 2), неадекватна доза антибактеріальних препаратів, недостатня тривалість лікування та неадекватна профілактика.
^ Лікування рецидивуючого перебігу ПН, після досягнення повної або часткової клініко-лабораторної ремісії необхідне довготривале (3-6 міс.) застосування антибактеріальних препаратів у дозах, що складають 1/2-1/4 від середньотерапевтичних (табл.3). Фітотерапія проводиться від 2 місяців до 2 років. Наприклад: І тиждень місяця - журавлиний морс, відвар шипшини. II, III тижні - польовий хвощ, корінь солодки, толокнянка. IV - антибактеріальні препарати.
Або:
І місяць: лист берези, шишки хмелю, кримська троянда ( квіти);
II місяць: плоди суниці, польовий хвощ;
III місяць: листя толокнянки, листя брусники, плоди шипшини.
Плюс: екстракт алое, ехінацин або імунал перші 2 тижні кожного місяця.
^ Профілактика загострень хронічного ПН: санація вогнищ інфекції, усунення причин, які заважають відтоку сечі, факторів ризику, лікування безсимптомної бактеріурії у вагітних.
Диспансеризація
Хворі, які перенесли гострі ІСС (цистит, ПН), знаходяться під диспансерним спостереженням нефролога за місцем проживання впродовж року (за умов нормальних аналізів сечі та відсутності бактеріурії).
Виникнення першого рецидиву ІСС потребує направлення хворого в нефрологічний стаціонар для уточнення топічного діагнозу, об’єму та тривалості лікування.
Хворі на хронічний ПН потребують постійного “Д” нагляду, який передбачає обстеження 1 раз на півроку. За умов появи артеріальної гіпертензії та/або хронічної ниркової недостатності (ХНН) терміни обстеження суттєво скорочуються. Вказані дослідження проводяться 1 раз на 3 місяці або щомісяця залежно від прогресування ХНН.
Пацієнти з безсимптомною бактеріурією, особливо хворі на цукровий діабет та хворі, що отримують імуносупресивне лікування, реціпієнти ниркових трансплантатів і пацієнти похилого віку, що прикуті до ліжка теж потребують диспансерного спостереження нефролога.
^
Таблиця 3.
Антибактеріальне лікування ІСС
| ^ Патологічний стан | Найчастіші збудники | Додаткові фактори, що визначають необхідність лікування | Рекомендоване лікування | |||
| препарати вибору | альтернативні препарати | шляхи введення та тривалість терапії | ||||
| ^ Неускладнені ІСС | E. Coli | - | норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д | монурал 3 г/д – двічі амоксицилін/клавуланат 0,625г – 3 р/д нітрофурантоїн 0,1г 4 р/д ко-тримоксазол – 960 мг 2 р/д | перорально протягом 3-5 діб (за необхідності терапію продовжити після визначення топічного діагнозу) | |
| ^ Ускладнені ІСС | E. Coli, staphylococcus, klebsiella, proteus, еntero-bacter, рseudomonas | | цефаклор 0,5г – 3 р/д цефуроксим 0,5г – 3 р/д пефлоксацин 0,4г – 2 р/д амоксицилін/клавуланат 1,2г – кожні 8 годин | цефоперазон 2г – кожні 8 годин цефтриаксон 2,0г – 2 р/д | парентерально до нормалізації t˚ тіла та визначення топічного діагнозу | |
| ^ Безсимптомна бактеріурія | E. Coli, staphylococcus, streptococcus | - | бактисубтіл або біоспорин – 2 дози двічі на день | перорально 10 діб | ||
| вагітність (з 14 до 20 тиж) | монурал 3г –одноразово амоксицилін 0,5г – 3 р/д | ко-тримоксазол – 960 мг 2 р/д нітрофурантоїн 0,1г 4 р/д цефалексин 0,25 – 4 р/д | перорально протягом 7 діб | |||
| цукровий діабет; використання імуносупресантів; реціпієнти ниркових трансплантантів; неефективність лактобацил; пацієнти похилого віку, що прикуті до ліжка | норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д ко-тримоксазол – 960 мг 2 р/д монурал 3 г/д – двічі | нітрофурантоїн 0,1г 4 р/д норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д | перорально протягом 7-10 діб | |||
| інструментальні дослідження, катетеризація сечового міхура | монурал – 3 г | ципрофлоксацин – 500 мг пефлоксацин – 800 мг цефіксим 400 мг | монодозна терапія per os | |||
| ^ Неускладне-ний гострий чи загострення хронічного циститу | E. Coli, staphylococcus sapr., klebsiella, proteus | - | норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д | монурал 3 г/д – двічі амоксицилін/клавуланат 0,625г – 3 р/д нітрофурантоїн 0,1г 4 р/д ко-тримоксазол – 960 мг 2 р/д | перорально протягом 3-5 діб | |
| ^ Ускладнений гострий чи загострення хронічного циститу | E. Coli, staphylococcus sapr., klebsiella, proteus | - | норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д | монурал 3 г/д – двічі амоксицилін/клавуланат 0,625г – 3 р/д нітрофурантоїн 0,1г 4 р/д ко-тримоксазол – 960 мг 2 р/д | перорально протягом 7-14 діб | |
| вагітність (з 14 до 20 тиж) | амоксицилін 0,5г – кожні 8 годин монурал 3г –одноразово | нітрофурантоїн 0,1г 4 р/д цефтибутен 0,4г – 1 р/д | перорально протягом 7 діб | |||
| Рецидивую-чий перебіг циститу | | | ко-тримоксазол – 0,24г 1 р/д нітрофурантоїн 0,05г 1 р/д | цефалексин 0,25г – 1 р/д норфлоксацин 0,2г – 1 р/д ципрофлоксацин 0,1г – 1 р/д офлоксацин 0,1г – 1 р/д | 3 – 6 міс | |
| Неускладне-ний гострий чи загострення хронічного пієлонефриту | ^ E. Coli, staphylococcus sapr., klebsiella, proteus | стан I та II ступеня активності | норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,25г – 1 р/д пефлоксацин 0,4г – 2 р/д амоксицилін/клавуланат 0,625г – кожні 8 годин | цефтибутен 0.4г – 1 р/д цефаклор 0,5г – 3 р/д цефуроксим 0,5г – 3 р/д цефіксим 0,4г – 1-2 р/д | перорально протягом 10-14 діб | |
| | | стан III ступеню активності | левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д амоксицилін/клавуланат 1,2г – кожні 8 годин ампіцилін/сульбактам 3,0г – 4 р/д | цефуроксим 1,5г – кожні 8 годин цефоперазон 2г – кожні 8 годин цефтриаксон 2,0г – 2 р/д іміпенем, меропенем 0,5г – кожні 8 годин | парентерально до нормалізації t˚ тіла | |
| норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д | цефаклор 0,5г – 3 р/д цефуроксим 0,5г – 3 р/д цефіксим 0,4г – 1-2 р/д амоксицилін/клавуланат 0,625г – 3 р/д | перорально, не менш двох тижнів (визначається клініко-лабораторно) | ||||
| | | вагітність (з 14 до 20 тиж.) | цефтріаксон 2г – 1-2 р/д цефуроксим 0,75г – 3 р/д амоксицилін/клавуланат 1,2г – кожні 8 годин | ампіцилін/сульбактам 3,0г – 3 р/д | парентерально до нормалізації t˚ тіла | |
| цефтибутен 0,4г – 1 р/д | амоксицилін 0,5г – 3 р/д | перорально протягом 14 діб | ||||
| ^ Ускладнений гострий чи загострення хронічного пієлонефриту | E. Coli, staphylococcus, klebsiella, proteus, еntero-bacter, рseudomonas | стан I та II ступеня активності. | норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,25г – 1 р/д пефлоксацин 0,4г – 2 р/д амоксицилін/клавуланат 0,625г – кожні 8 годин | цефтибутен 0.4г – 1 р/д цефаклор 0,5г – 3 р/д цефуроксим 0,5г – 3 р/д цефіксим 0,4г – 1-2 р/д | перорально протягом 10-14 діб | |
| | | стан III ступеню активності або ризик розвитку уросепсису | іміпенем, меропенем 0,5г – кожні 8 годин левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д амоксицилін/клавуланат 1,2г – кожні 8 годин ампіцилін/сульбактам 3,0г – 4 р/д | цефуроксим 1,5г – кожні 8 годин цефоперазон 2г – кожні 8 годин цефтриаксон 2,0г – 2 р/д гентаміцин, тобраміцин 3-5 мг/кг 1р/д амікацин 15 мг/кг – 1 р/д | парентерально до нормалізації t˚ тіла | |
| норфлоксацин 0,4г – 2 р/д ципрофлоксацин 0,5г – 2 р/д левофлоксацин 0,5г – 1 р/д пефлоксацин 0,4г – 2 р/д | цефаклор 0,5г – 3 р/д цефуроксим 0,5г – 3 р/д цефіксим 0,4г – 1-2 р/д амоксицилін/клавуланат 0,625г – 3 р/д | перорально, не менш двох тижнів (визначається клініко-лабораторно) | ||||
| Рецидивую-чий перебіг пієлонефриту | | | ко-тримоксазол – 0,24г 1 р/д нітрофурантоїн 0,05г 1 р/д | цефалексин 0,25г – 1 р/д норфлоксацин 0,2г – 1 р/д ципрофлоксацин 0,1г – 1 р/д офлоксацин 0,1г – 1 р/д | 3 – 6 міс | |
Література.
- Березняков И. Г. Инфекции мочевых путей: диагностика, лечение, профилактика. Лекция для врачей. Харьков: ГП ХМЗ ФЭД, 2002.
- Березняков И. Г. Профилактика рецидивирующих циститов у женщин // Провизор.— 2002.— С. 30-33.
- Борисов И.А. Лечение инфекций мочевыводящих путей. Кремлёвская медицина.// Клинический вестник. 2001. - №1. – С. – 24 – 28.
- Инфекции почек и мочевыводящих путей // Монография./ Под ред. Дядык А.И., Колесник Н.А – Д., 2003. – 398 с.
- Страчунский Л. С., Белоусов Ю. Б., Козлов С. Н. Практическое руководство по антиинфекционной химиотерапии.— М.: Боргес, 2002.
- Страчунский Л. С., Козлов С. Н. Современная антимикробная химиотерапия.— М.: Боргес, 2002.
- Яковлев С. В. Пиелонефрит в практике врача-терапевта. Инфекции в амбулаторной практике.— М.: Центр по биотехнологии, медицине и фармации, 2002.— С. 74-81.
- Аrav-Boger B., Leibovici L., Danon Y.L. Urinary tract infections with low and high colony counts in young women. Spontaneous remission and single-dose vs multiple-day treatment.// Arch Intern Med. – 1994. – № 154. – Р. – 300 – 304.
- Finkelstein R., Kasis E., Reinhertz G. Community - aquired UTI in adults: a hospital viewpoint // J. Hosp. Infections.-1998.-Vol. 38, № 3.-P. 193-202.
- Hooton T.M., Stamm W.E. Diagnosis and treatment of uncomplicated urinary tract infection // Infect. Dis. Clin North Amer.-1997.-Vol. 11, № 3.-P. 551-581.
- Kunin C.M. Urinary tract infections in females (State-of-the-art). // Clin. Infect. Dis. – 1994. – № 18 – Р. – 1 – 10.
- Krcmery S., Hromec J., Demesova D. Treatment of lower urinary tract infection in pregnancy. Int. J. Antimicrob. Agents 2001; 17 (4): 279-282.
- Naber K. G. Optimal management of uncomplicated and complicated urinary tract infections. Adv. Clin. Exp. Med. 1998; 7: 41-6.
- Slack R. C. B. Urinary infections. In: Greenwood D., editor. Antimicrobial chemotherapy. 4th ed. Oxford, New York: Oxford University Press; 2001: 212-21.
- Talan D. A., Stamm W. E., Hooton T. M., Moran G. J., Burke T., Iravani A., et al. Comparison of ciprofloxacin (7 days) and trimethoprim-sulfamethoxazole (14 days) for acute uncomplicated pyelonephritis in women. JAMA 2000; 1583-90.
- Stamm, W.E. (2001) An epidemic of urinary tract infections? New England Journal of Medicine 345(14), 1055-1057.
- Miller, L.G., et. al. Treatment of uncomplicated urinarytract infections in an era of increasing antimicrobial resistance. Mayo Clin Proc. 2004:79(8):1048-54.
