Отдаленные результаты хирургического лечения и качество жизни больных, оперированных по поводу хронической ишемии нижних конечностей при дистальных поражениях 14. 00. 44 сердечно-сосудистая хирургия 14. 00. 06-кардиология
| Вид материала | Автореферат |
- Реконструкция глубокой бедренной артерии в комплексном хирургическом лечении больных, 294.19kb.
- Особенности морфо-функциональных изменений мышц при хронической артериальной недостаточности, 252.93kb.
- Особенности консервативной терапии и ее роль в комплексном лечении хронической ишемии, 300.03kb.
- Из самых распространенных методов хирургического лечения больных с декомпенсацией кровообращения, 50.86kb.
- Выбор метода реваскуляризации у больных с дистальными формами облитерирующего атеросклероза, 327kb.
- Тактика хирургического лечения аномалии эбштейна у детей до 3-х лет /14. 00. 44. сердечно-сосудистая, 459.29kb.
- Динамические физические нагрузки в комплексной терапии облитерирующего атеросклероза, 296.36kb.
- Список использованных сокращений, 505.52kb.
- Результаты лечения больных с язвенной болезнью желудка и двенадцатиперстной кишки оперированных, 123.04kb.
- Эндотелиотропная терапия в комплексном лечении облитерирующего атеросклероза артерий, 321.7kb.
РОССИЙСКАЯ АКАДЕМИЯ МЕДИЦИНСКИХ НАУК
НАУЧНЫЙ ЦЕНТР СЕРДЕЧНО-СОСУДИСТОЙ ХИРУРГИИ
им. А.Н. Бакулева
На правах рукописи
ПАПОЯН СИМОН АШОТОВИЧ
ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ И КАЧЕСТВО ЖИЗНИ БОЛЬНЫХ, ОПЕРИРОВАННЫХ ПО ПОВОДУ ХРОНИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ ПРИ ДИСТАЛЬНЫХ ПОРАЖЕНИЯХ
14.00.44 – сердечно-сосудистая хирургия
14.00.06-кардиология
АВТОРЕФЕРАТ
диссертации на соискание учёной степени
кандидата медицинских наук
Москва – 2004
Работа выполнена в Научном центре сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН (Директор- Академик РАМН Л.А. Бокерия)
^
Научные Руководители
Доктор медицинских наук, профессор К. Г. Абалмасов
Член-корреспондент РАМН, профессор Ю. И. Бузиашвили
Официальные оппоненты:
Член-корреспондент РАМН, профессор А.В. Гавриленко
Доктор медицинских наук, профессор В.Е. Маликов
Ведущая организация : институт хирургии им. А.В. Вишневского РАМН.
Защита диссертации состоится «17»_сентября_2004 г. в « 15 » часов на заседании диссертационного Ученого Совета (К. 001.015.01) Научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН (Москва, Рублевское шоссе 135)
С диссертацией можно ознакомиться в библиотеке Научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН
Автореферат разослан «____»_____________________2004 г.
Ученый секретарь диссертационного Ученого Совета
доктор медицинских наук, Д. Ш. Газизова
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ В общей структуре сердечно-сосудистых заболеваний, окклюзионно-стенотические поражения артериального русла нижних конечностей занимают второе место, уступая первенство ишемической болезни сердца. По данным Л.А. Бокерии ежегодно в нашей стране производится более 4000 оперативных вмешательств по поводу ХИНК, что составляет 12-14% от всех оперативных вмешательств на артериальной системе.
В зависимости от проксимального уровня артериального поражения многие авторы предлагают выделять две группы пациентов с хронической ишемией: проксимальную, когда уровень локализуется в артериях выше паховой складки и дистальную-поражение артерий ниже инфраингвинального сегмента. На долю последней группы приходится до 50-75% пациентов (Luther M. et al., 1997).
Реконструктивные хирургические методы лечения дают возможность сохранить конечность при критической ишемии нижних конечностей у 45 – 55% больных в течение 5-8 лет после операции.
«Прямая» реваскуляризация избавляет от угрозы ампутации и симптомов инвалидизирующей «перемежающей хромоты», улучшает качество жизни больных. Эффективность операций зависит от состояния путей, как притока, так и оттока, а также от использованного пластического материала. В системе базы данных Cochrane (Mamode N., 2000) проведено сравнение проходимости аутовены "in situ" и реверсированной аутовены при шунтировании подколенной артерии ниже щели коленного сустава. По данным различных авторов проходимость бедренно-подколенных шунтов через 5 лет колеблется в пределах 41-70% (Гавриленко А.В., 2001, Jamsen T.,2002, Lindsay G.M., 2000). Проходимость бедренно-тибиальных шунтов через 5 лет составляет 12,1-66% (Гавриленко А.В., 2001, Фокин А.А. 2001)
Процент сохраненных конечностей после бедренно-подколенных шунтирований через 5 лет, по данным различных авторов, колеблется в пределах 41%-93% (Nasr M.K , 2003). Выживаемость больных по данным различных авторов 23%-78% (Timaran C.H. 2002).
Критерием эффективности любой реконструктивной операции является оценка отдаленных результатов.
В настоящее время в клинических исследованиях определяющих успех или неудачу сосудистой реконструкции является качество жизни пациента. Исследования, изучающие КЖ, показывают, значительное его снижение у больных с окклюзирующими заболеваниями артерий нижних конечностей (Казанчян П.О., 2003, Мартемьянов С.В., 2003, Tretinyak AS., 2001), в зависимости от степени ишемии (Klevsgard R., 2000).
По данным испанских ученых, качество жизни больных с ХИНК значительно хуже, чем в здоровой популяции; оно улучшается после лечения, независимо от примененного метода лечения (Hernandez-Osma E.,2003).
ЦЕЛЬ:
Улучшение результатов хирургического лечения больных с ХИНК.
В соответствии с целью были поставлены следующие задачи:
- Изучить отдаленные результаты сосудистых реконструкций при ХИНК.
- Определить продолжительность жизни и причины смерти больных, оперированных по поводу ХИНК.
- Выявить кардиальные факторы риска, влияющие на результаты реконструктивных операций.
- Определить качество жизни больных после сосудистых реконструкций.
- Выявить причины и факторы, влияющие на качество жизни больных.
^ НАУЧНАЯ НОВИЗНА:
Изучены отдаленные результаты хирургического лечения больных с клиникой хронической ишемии нижних конечностей с применением методик, рекомендованных в документе Российского Консенсуса российского общества ангиологов и сосудистых хирургов. Выявлены основные факторы, влияющие на отдаленные результаты инфраингвинальных реконструктивных сосудистых операций. Определено качество жизни пациентов до операции и в отдаленном периоде после операции. Выявлены основные факторы, влияющие на качество жизни пациентов.
^ ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ:
Полученные данные позволяют рассмотреть возможности улучшения отдаленных результатов хирургического лечения больных с хронической ишемией нижних конечностей при дистальных поражениях и выработки мер, направленных на улучшение качества жизни. Так, основными причинами смертности после инфраингвинальных реконструкций являются поражения других сосудистых бассейнов, следовательно, необходимо принятие активной тактики в профилактике и лечении сопутствующих заболеваний сердечно-сосудистой системы. Доказана необходимость определения качества жизни в исследованиях, посвященных изучению результатов лечения пациентов с хронической ишемией нижних конечностей, при этом целесообразно одновременное использование общего и специального опросников по качеству жизни.
Определены статистически достоверные различия результатов оперативного лечения пациентов в отдалённые сроки в зависимости от принадлежности к группам с хорошим, удовлетворительным или плохим состоянием дистального артериального русла, степени клинического улучшения после операции.
^ АПРОБАЦИЯ ДИССЕРТАЦИИ
Основные положения диссертации были доложены и обсуждены на: девятом всероссийском съезде сердечно-сосудистых хирургов (Москва, ноябрь, 2003 год), на 14 международной конференции российского общества ангиологов и сосудистых хирургов (Ростов-на Дону, сентябрь 2003 год).
Диссертация апробирована 22 января 2004 года на совместной научной конференции отдела сосудистой хирургии и ангиологии, клинико-диагностического отделения, отделения хирургии сочетанных заболеваний коронарных и магистральных артерий.
Результаты диссертации опубликованы в 10 научных работах.
^ ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ РАБОТЫ. Результаты диссертационной работы внедрены в работу отдела сосудистой хирургии и ангиологии НЦССХ им. А.Н. Бакулева.
^ ОБЬЕМ И СТРУКТУРА ДИССЕРТАЦИИ
Диссертация изложена на 154 страницах машинописного текста, содержит 27 таблиц и 22 рисунка. Состоит из введения 4 глав, заключения, выводов, практических рекомендаций и списка литературы, который включает 237 источников, в том числе 91 отечественных и 146 иностранных.
^
СОДЕРЖАНИЕ РАБОТЫ
В работе был проведён анализ хирургического лечения 117 пациентов страдающих хронической ишемией нижних конечностей с поражением артериального русла ниже паховой складки. Все пациенты были обследованы и оперированы в отделении пластической и микрососудистой хирургии НЦССХ им. А.Н. Бакулева с мая 1995 года по сентябрь 2002 года.
Из общего количества больных мужчин было 112 (95,7%) и 5 женщин (4,3%). Их возраст колебался от 17 до 78 лет. Средний возраст больных 578,2 года. Основным этиологическим фактором был атеросклероз 99 пациентов (83,1%), в том числе в 2 случаях в сочетании с сахарным диабетом, в 1 случае с тромбангиитом. Изолированно тромбангиит встречался в 16 случаях (13,4%), сахарный диабет в 2 (1,68%). Со IIБ степенью ишемии были оперированы 53(45,7%) пациента. С III стадией ишемии 39(33,3%) пациента и IV стадией ишемии 25 (21%) пациентов. Из сопутствующих заболеваний самым распространённым являлась ишемическая болезнь сердца у 51 больного (42,6%), из которых 23 перенесли инфаркт миокарда, гемодинамически значимое поражение брахиоцефальных сосудов у 24 (20,5%). Артериальной гипертензией страдало 14 (11,7%). Сахарный диабет имели 11 больных (9,4%). Заболевания желудочно-кишечного тракта, у 15 (12,8%) пациентов. Всем пациентам проводилась противоязвенная терапия, и в случаях острых язв и эрозий - до достижения ремиссии заболевания, которая подтверждалась повторной гастродуаденоскопией. Первым этапом при поражении брахиоцефальных артерий выполнялись оперативные вмешательства на данном бассейне при отсутствии противопоказаний к таковым.
Всем больным выполнялось: ультразвуковая допплерография с измерением регионарного артериального давления нижних конечностей с расчётом лодыжечно-плечевого индекса (ЛПИ), ультразвуковое дуплексное сканирование артерий нижних конечностей и брахиоцефальных сосудов, определение чрезкожного напряжения кислорода стопы (ТсрО2), рентгенконтрастная ангиография, ЭКГ и ЭХО-КГ сердца, ультразвуковое исследование органов брюшной полости для исключения асимптомных аневризм брюшной аорты и поражение висцеральных ветвей.
В отдалённом послеоперационном периоде 59 (50,4%) больным было выполнено дуплексное сканирование артерий нижних конечностей. Целью исследования являлось документальное подтверждение функционирования или окклюзии ранее выполненной сосудистой реконструкции, определения лодыжечного систолического давления и лодыжечно-плечевого индекса.
^ Рентгеноконтрастная ангиография.
Всем пациентам в предоперационном периоде выполнялось ангиографическое исследование. При анализе ангиограмм состояние путей оттока пораженной конечности, на которой предполагалась реконструкция, мы оценивали с помощью схемы предложенной R. Rutherford, и принятой в качестве стандарта консенсусом российского общества ангиологов и сосудистых хирургов (сентябрь 2001 года, Казань) опубликованной в «Рекомендуемых стандартах для оценки результатов лечения пациентов с хронической ишемией нижних конечностей».
В зависимости от состояния путей оттока больные разделились на 3 группы:
1 группа – 48 (38,1%) пациента с хорошими путями оттока
2 группа – 39 (30,9%) с удовлетворительными путями оттока
3 группа – 39 (30,9%) с плохими путями оттока.
Основным показанием к первичным реконструкциям являлась исходная критическая ишемия конечности, а так же быстро прогрессирующая (в течение последних 6 месяцев) инвалидизирующая перемежающяся хромота с низкими значениями ЛПИ (менее 50%). Большинству больных произведены традиционные шунтирующие операции.
При госпитализации больных с хронической ишемией нижних конечностей одновременно с обследованием проводилась консервативная терапия, направленная на улучшение реологических свойств крови и уменьшение метаболических нарушений в тканях.
Всего 117 больным было выполнено 132 оперативных вмешательства. В основном это были бедренно-подколенно-тибиальные шунтирования.
В 7 случаях вследствие невозможности выполнения артериальной реконструкции выполнялась аутотрансплантация большого сальника на пораженную конечность, с включением артерий из системы аркад сальника или ЖСА в дистальный магистральный кровоток. В 9 случаях из-за плохого дистального русла применили артерилизацию венозного кровотока стопы и голени. У 3 больных сочеталась с шунтирующими операциями.
^ НЕПОСРЕДСТВЕННЫЕ РЕЗУЛЬТАТЫ.
Непосредственные результаты операции мы оценивали комплексно, на основании степени изменения клинического статуса по отношению к дооперационному периоду. За основу нами принята шкала изменений в клиническом статусе по Rutherford et al., рекомендованная в качестве стандарта консенсусом российского общества ангиологов и сосудистых хирургов (сентябрь 2001 года, Казань). Таблица №1.
Таблица №1 Шкала изменений в клиническом статусе.
| | | Абсолютное количество | % |
| +3 | Значительное улучшение | 18 | 13,6% |
| +2 | Умеренное улучшение | 80 | 60,6% |
| +1 | Минимальное улучшение | 21 | 15,9%) |
| 0 | Без изменений | 6 | 4,5%) |
| -3 | Значительное ухудшение | 7 | 5,3%) |
Осложнения в раннем послеоперационном периоде отмечены у 33 больных. Тромбоз шунта наступил у 14 больных (10,7%). Кровотечение из дистального анастомоза имело место у одного больного (0,77%).Отмечено 6(4,6%) случаев лимфореи, гематомы у 2 больных (1,8%), лимфо-венозный отек голени-1 (0,77%), парез малоберцового нерва-1 (0,77%) и нагноение операционной раны-2 (1,8%). Умер один больной вследствие острого инфаркта миокарда.
Отдаленные результаты хирургического лечения.
Отдаленные результаты прослежены 75 больного. Сроки наблюдения составили от 6 до 84 месяцев, (среднее 53 месяца).
За время наблюдения, (среднее 53 месяца) в отдаленные сроки после операции, умерло 17 больных (14,5%). Основной причиной смерти были кардиальные осложнения и злокачественные новообразования (таблица №2).
Таблица №2. Причины смерти больных.
^ Причины смерти | Количество | % |
| Острый инфаркт миокарда | 8 | 47,1% |
| Острое нарушение мозгового кровообращения | 3 | 17,6% |
| Злокачественные новообразования | 2 | 11,7% |
| Интоксикация на фоне тромбоза реконструкции | 3 | 17,6% |
| Причина неустановленна | 1 | 6,6% |
Кумулятивный уровень выживаемости через 1, 3 и 5 лет составил соответственно – 97,2%; 89,1%; 80,1%.
Диаграма №1. Кумулятивная выживаемость больных в 3 возрастных группах.
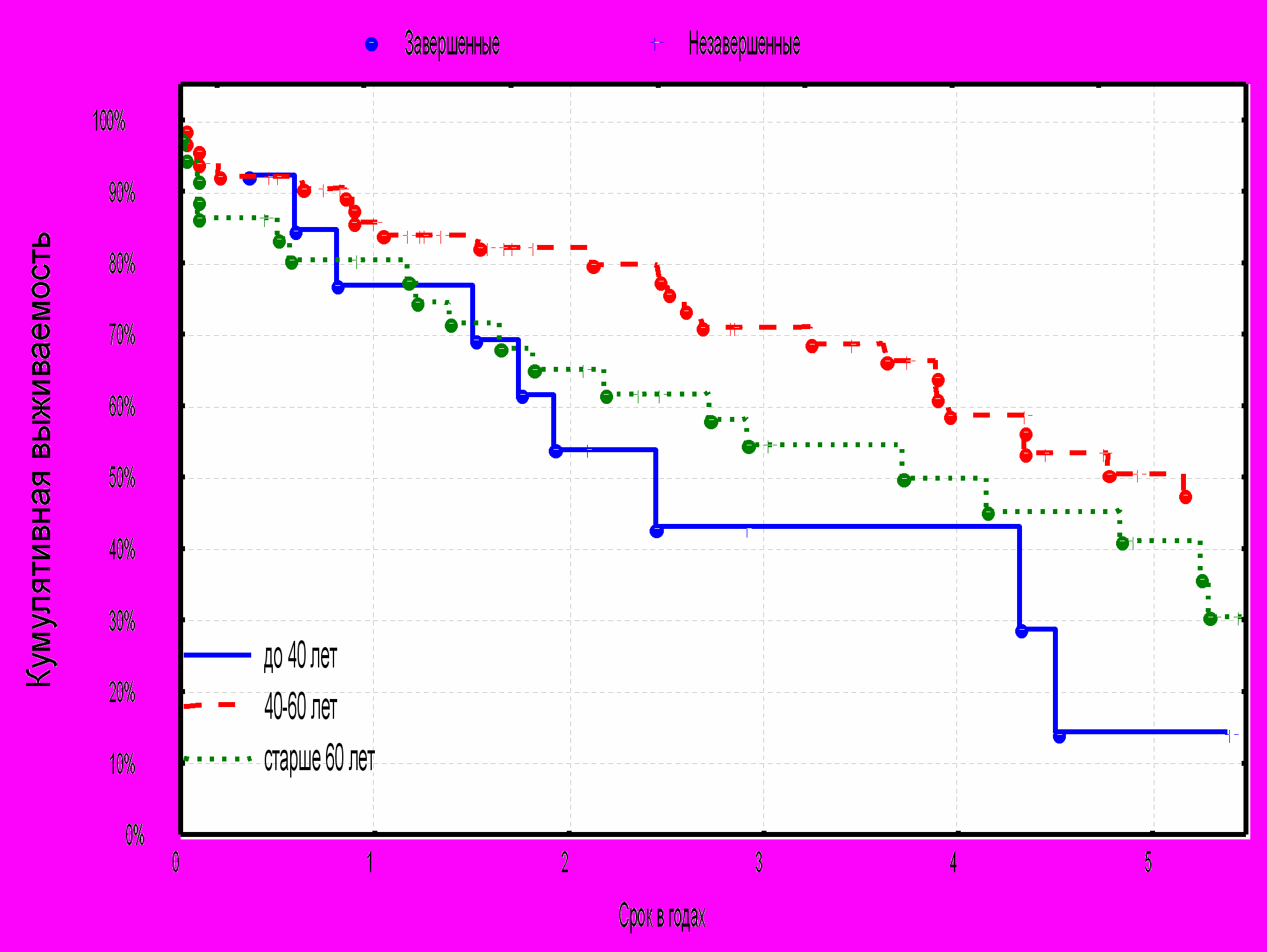
P=0.05
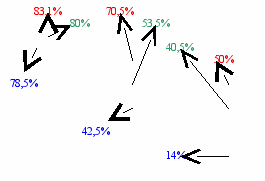
Исследовании кумулятивной выживаемости в 3 возрастных группах больных показало достоверную разницу в выживаемости больных 2-ой (41-60 лет) и 3-ей (старше 60 лет) возрастных групп равную соответственно 1, 3 и 5 летняя 90% и 70,5%, 50% и 78,5%, 53,5% и 40,5%. (p=0.05). Кумулятивная выживаемость первой возрастной группы (до 40 лет) через 1год, 3 и 5 лет составила соответственно – 78,5%, 42,5% и 14%. Диаграмма №1.
Изучение кумулятивной выживаемости больных страдающих ИБС показал, что в первые 3 года после операции статистически не различается от таковой у больных без ИБС, соответственно 95,8% и 98,4% (1 летняя), 93,4% и 85,3% (3 летняя), однако к 5 году летальность в группе больных с ИБС резко возрастает, до 15,4% по сравнению с группой без ИБС 2,8%, а выживаемость составляет соответственно и 74,7% и 85,2%(диаграмма №2).
Диаграмма №2 Кумулятивная выживаемость в группах больных с ИБС и без ИБС.
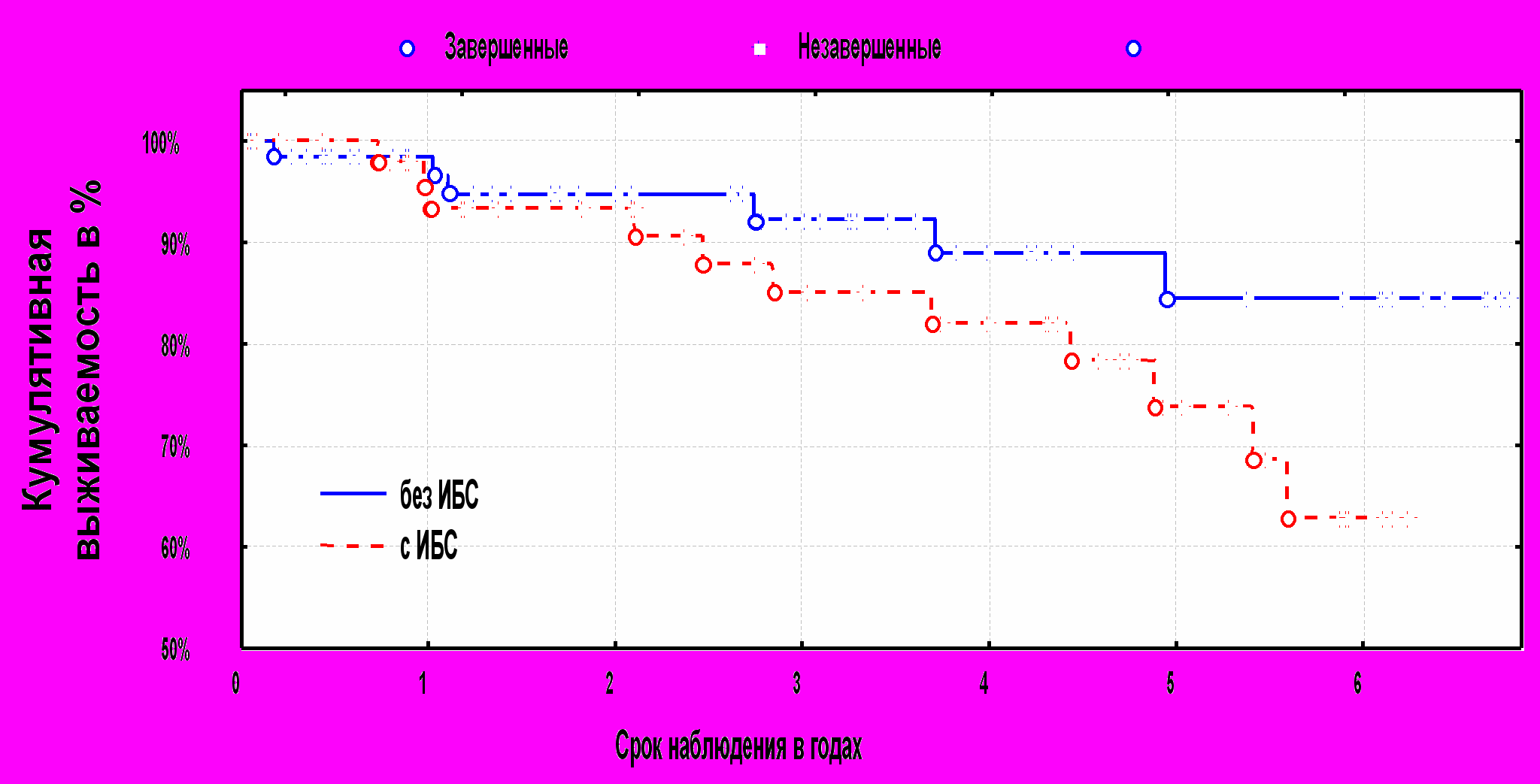
P=0.02
85,2%
74,2%
Мы обнаружили статистически достоверную разницу в выживаемости в группах больных с артериальной гипертензией без нее, и составило через 1, 3 и 5 лет 97,2% и 92,6%, 89,8% и 80,3% и 81,7% и 63,2% (p=0,05) соответственно. При изучении выживаемости в группах больных с поражением брахиоцефальных сосудов оказалось, что в первые 3 года после операции, не отмечается статистически достоверной разницы в выживаемости больных, однако к 5 году резко возрастает летальность в группе с поражением брахиоцефальных сосудов и составляет 25% по сравнению с группой с нормальными БЦС 3,7%, а выживаемость через 5 лет соответственно 81,9% и 66,2% (p=0.005). Диаграма №3.
Диаграмма №3 Уровень кумулятивной выживаемости больных с поражением БЦС и с нормальными БЦС.
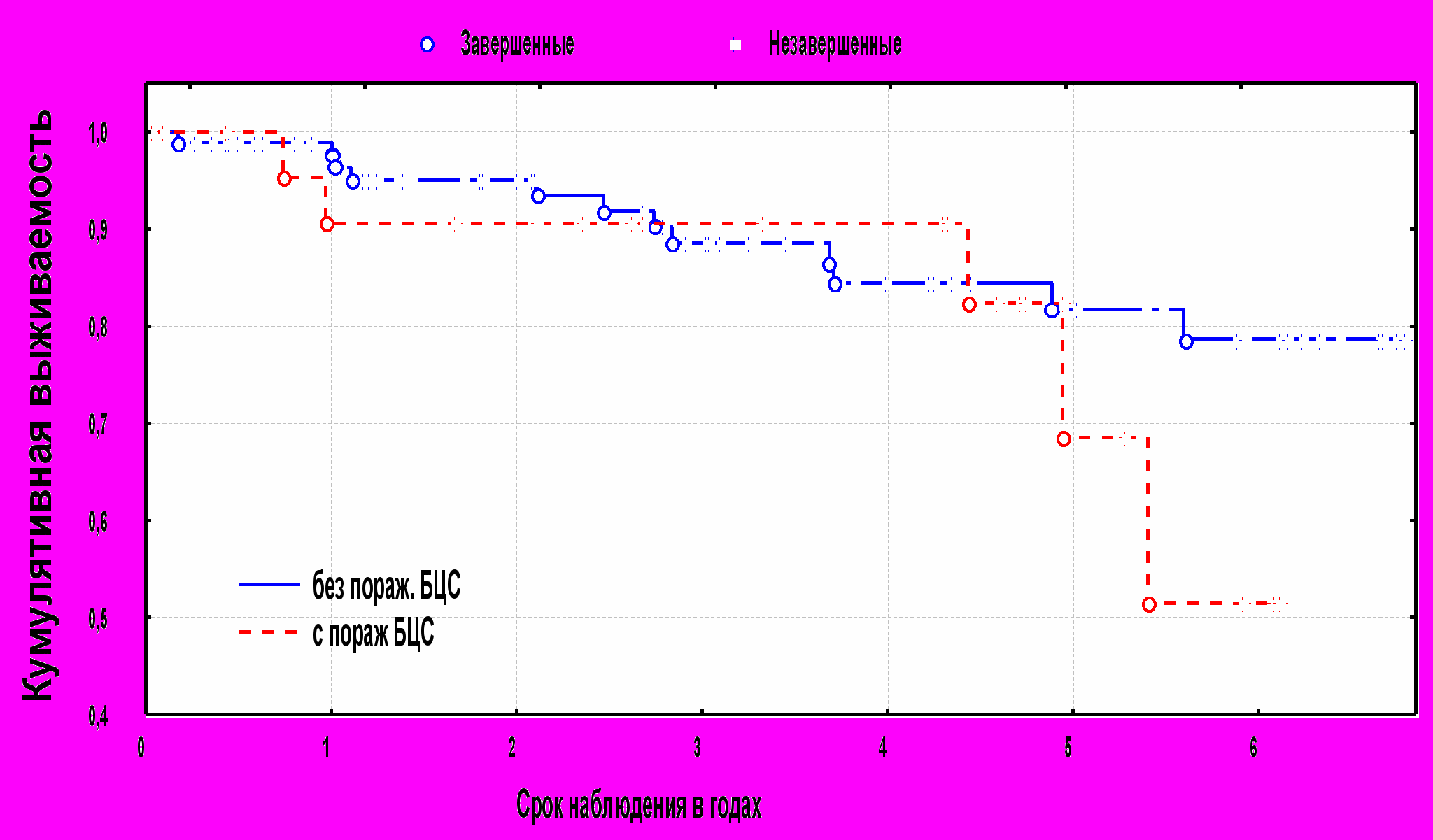
P=0.005
При рассмотрении выживаемости больных в зависимости от исходной степени ишемии нижних конечностей, нами получено статистически значимое различие в группах больных со IIБ, и 4 степенями ишемии. Кумулятивная выживаемость в группе больных с исходной IIБ степенью ишемии через 1, 3 и 5 лет составила соответственно – 96,5%; 95,5% и 86,8%. В группе больных с III степенью ишемии – 96,8%; 89,8% и 77,5% соответственно. У больных с IV степенью ишемии – 91,5%; 72,5% и 64,4% соответственно. Диаграмма №4.
Диаграмма №4 Кумулятивная выживаемость в группах больных с
исходными 2Б, 3 и 4 степенями ишемии.

р=0,05
86,8%
64,4%
77,5%
Нами была обнаружена высокая статистически значимая разница (р<0,0002) в выживаемости между группами пациентов с значительным (18 пациентов) и умеренным (80 пациентов) улучшением после операции и группами с ухудшением (7 пациентов) и без изменений (6 пациентов).
Данных о влиянии вида оперативного вмешательства, а также типа использованного в реконструкции эксплантата на выживаемость не установлена.
^ Проходимость шунтов.
У 46 (21,9%) пациентов (из 132 операций) в различные сроки после операции произошел тромбоз шунта. Кумулятивная проходимость шунтов через 1,3 и 5 лет показана и составила соответственно 82,3%, 59,6% и 41,8%.
Анализ кумулятивной проходимости шунтов показал достоверные отличия между группами пациентов с хорошим, удовлетворительным и плохим состояние дистального артериального русла (р.=0,05). Таким образом, у пациентов с хорошим состоянием дистального русла проходимость через 1, 3 и 5 лет составляет 87%, 78,5% и 57% соответственно, с удовлетворительным состояние дистального русла 73,5%, 48,5% и 39%. У пациентов с плохими путями оттока 80%, 51% и 31% (диаграмма № 5).
^ Диаграмма №5. Кумулятивная проходимость шунтов в зависимости от путей оттока.
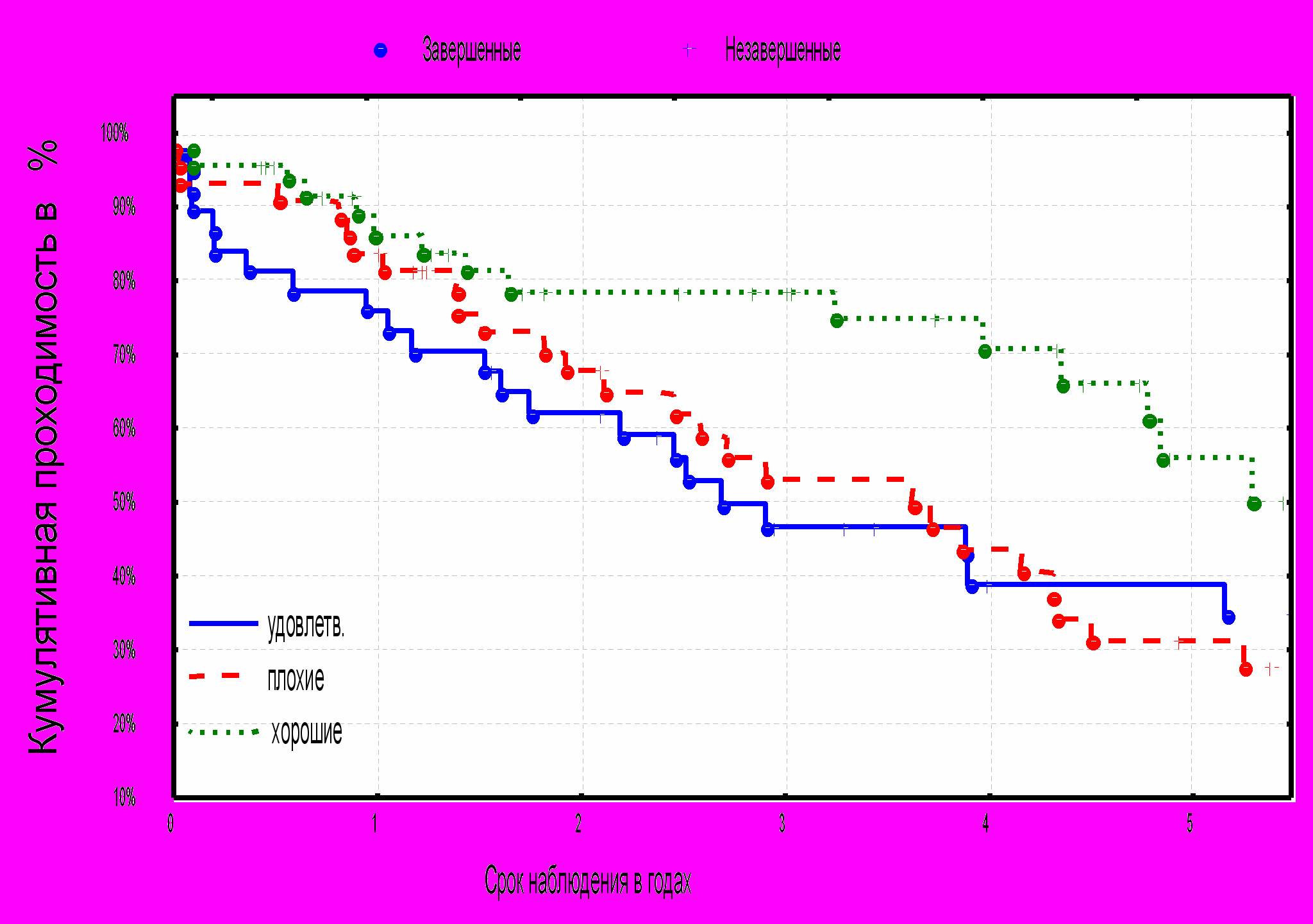
р.=0,05
57%
31%
39%

На проходимость шунтов существенное влияние оказывает этиологический фактор. Так у больных с атеросклеротическим поражением артерий проходимость шунтов выше по сравнению с больными с тромбангиитом и составляет через 1,3 и 5 лет 85,8%, 65,5% и 44,4%, а с тромбангиитом –73,7%, 35,8%, 20,3% соответственно (таблица №6).
^ Диаграмма №6. Кумулятивная проходимость шунтов в зависимости от этиологического фактора.
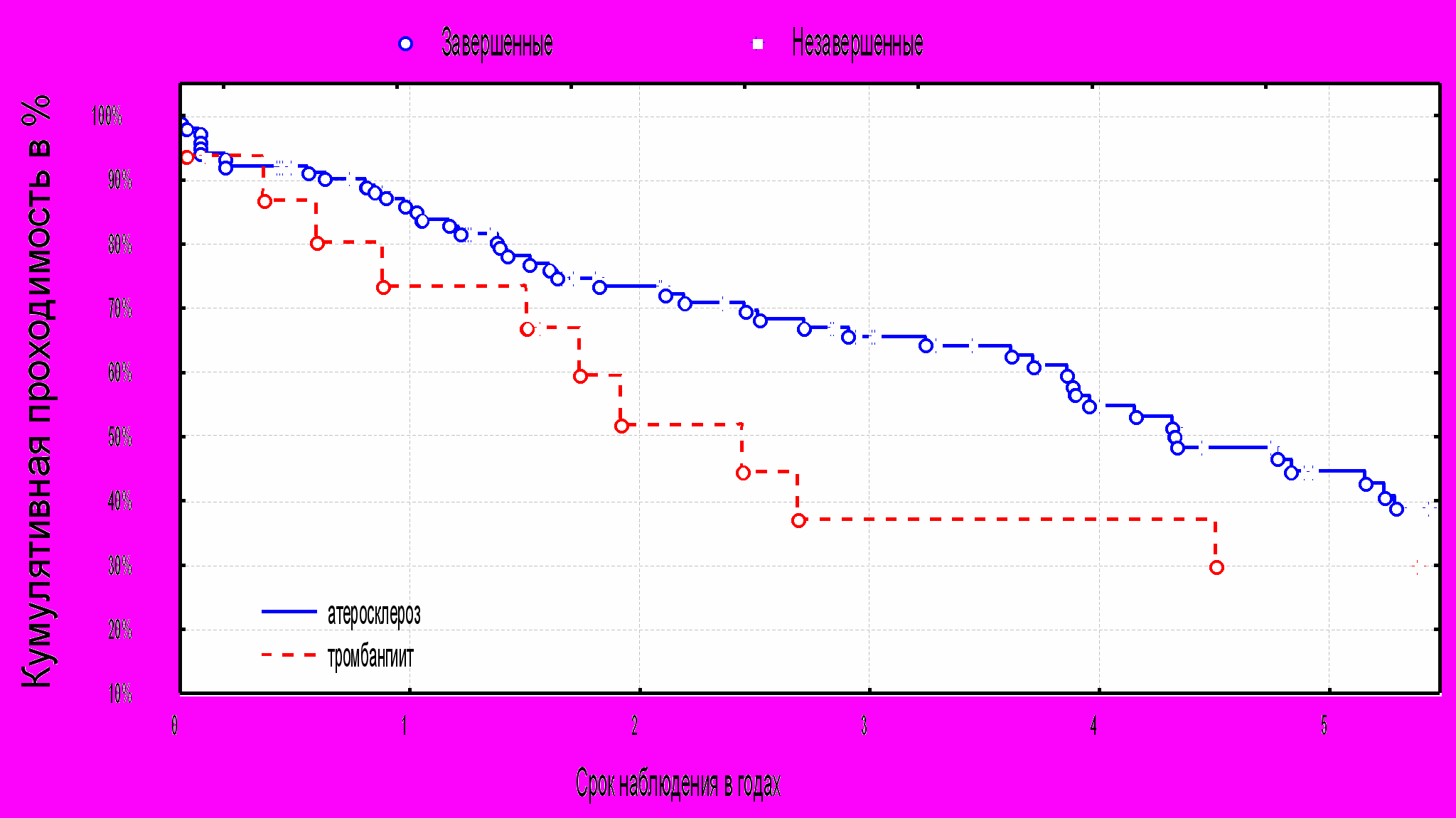
P<0.05
Достоверной разницы прохождения шунтов между группами больных со IIБ стадией ишемии и критической ишемией не получено. Через год в группу больных с ПХ проходимость составляет 85%, через 5 лет 48%. В группе больных с критической ишемией соответственно 80% и 35% (p=0.2).
Наличие в анамнезе сахарного диабета существенно влияет на проходимость шунтов. Как видно из диаграммы № 7 у больных с сахарным диабетом в анамнезе к 3х летнему периоду остаются проходимыми всего лишь 30% шунтов, по сравнению без сахарного диабета 68%(p=0.03).
^ Диаграмма №7 Кумулятивная проходимость в зависимости от наличия в анамнезе сахарного диабета.
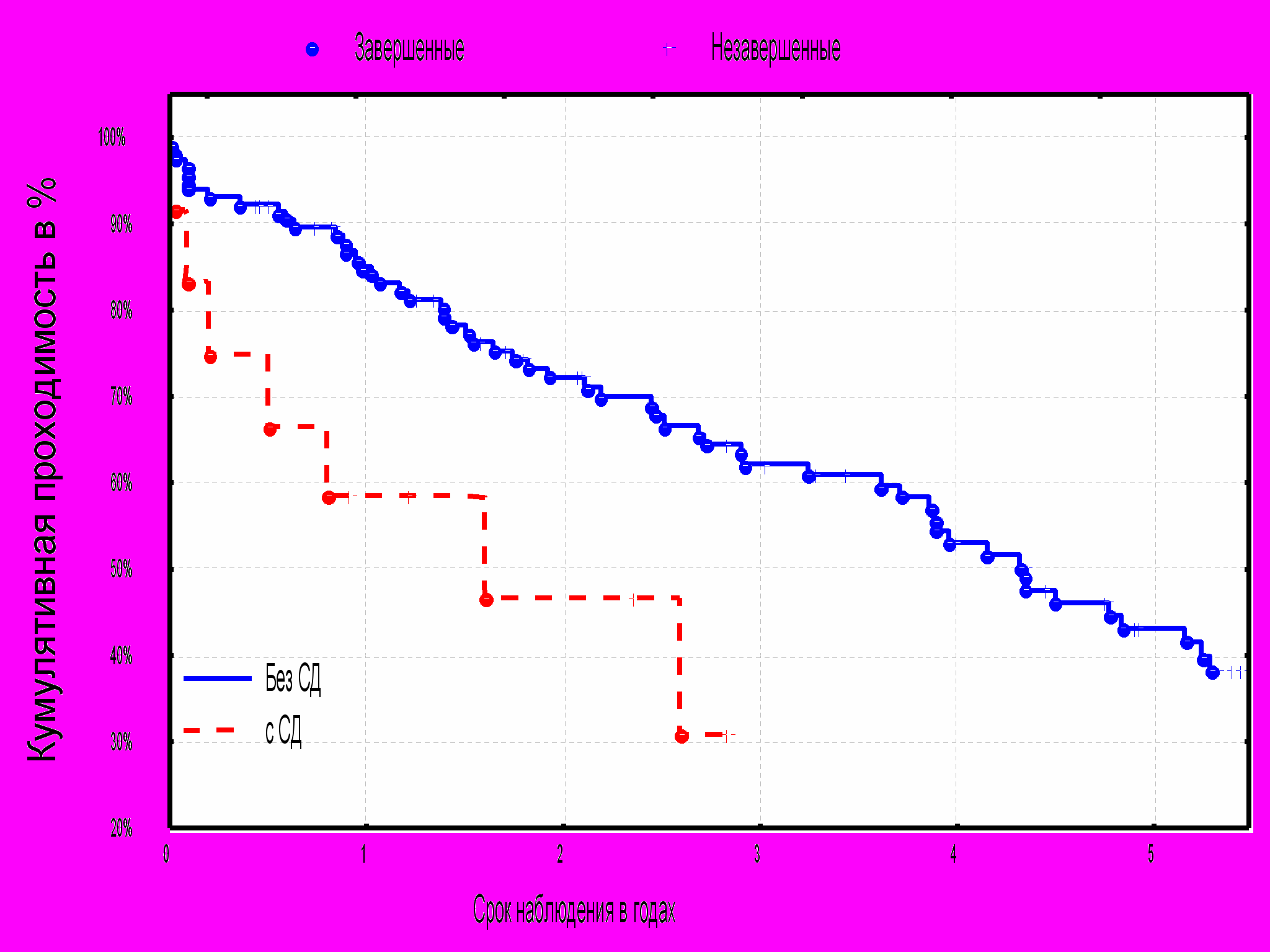
42.5%
При анализе кумулятивной проходимости в зависимости от вида оперативного вмешательства не обнаружено статистической разницы между группами БПШ, однако, проходимость БПШ статистически достоверно отличается от БТШ (p=0,03) (диаграмма 8).
^ Диаграмма №8. Кумулятивная проходимость в зависимости от вида оперативного вмешательства.
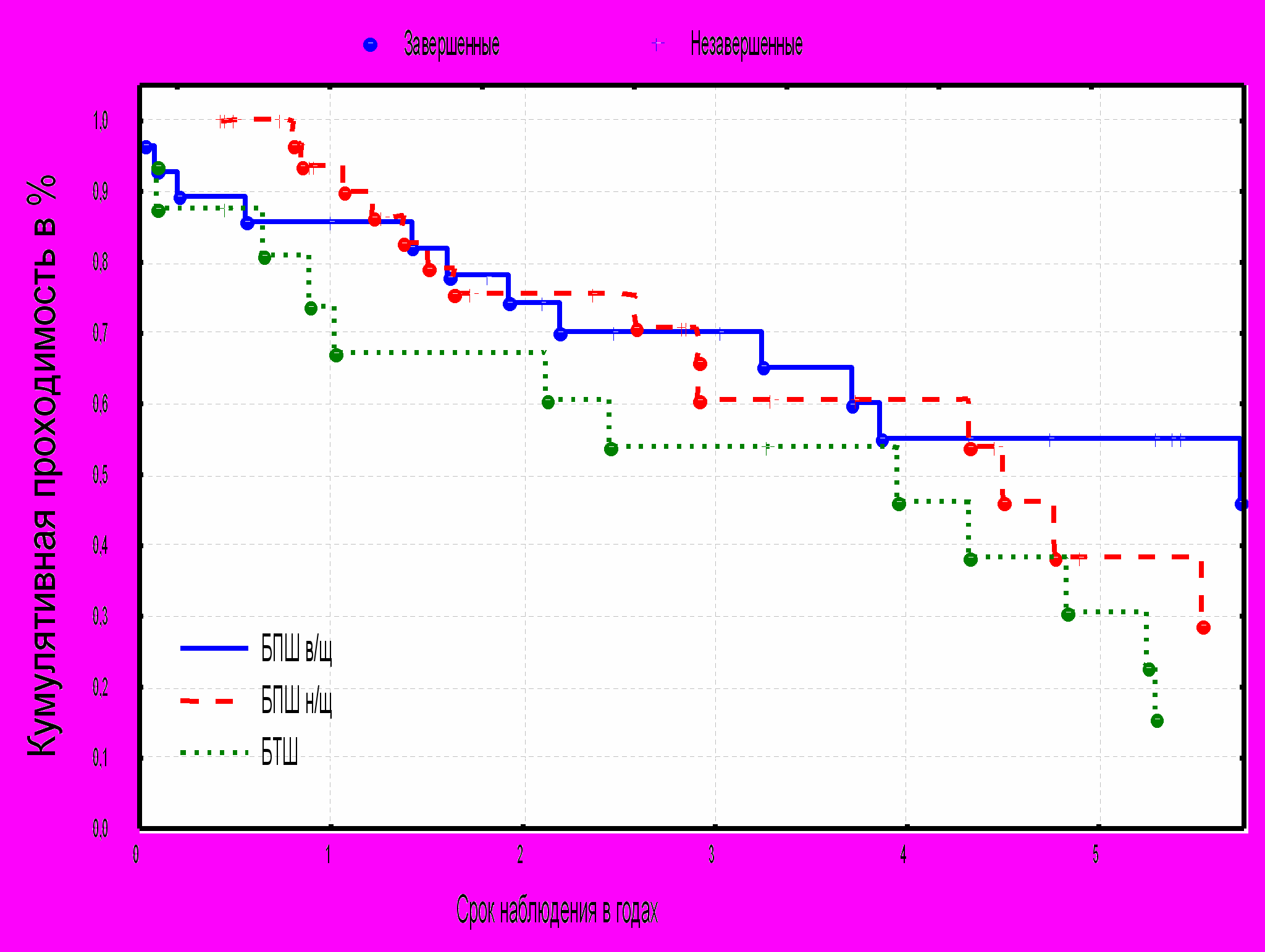
54,5%
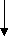
31%

38,5%

При анализе актуарных кривых проходимости (диаграмма № 9) отмечаются наилучшие показатели при применении реверсированной вены 1, 3 и 5 летняя проходимость составляет 90%, 72,5 и 48%. При использовании вены in situ 70%, 55% и 37,5%. При использовании протезов соответственно 86%, 47% и 32,5%.
^ Диаграмма № 9. Кумулятивная проходимость в зависимости от вида эксплантата.
Сохранность конечностей
Из 117 оперированных больных ампутация нижней конечности была выполнена 17 больным (14,5%). Кумулятивная сохранность конечностей через 1, 3 и 5 лет составила соответственно 89%, 79% и 71%.
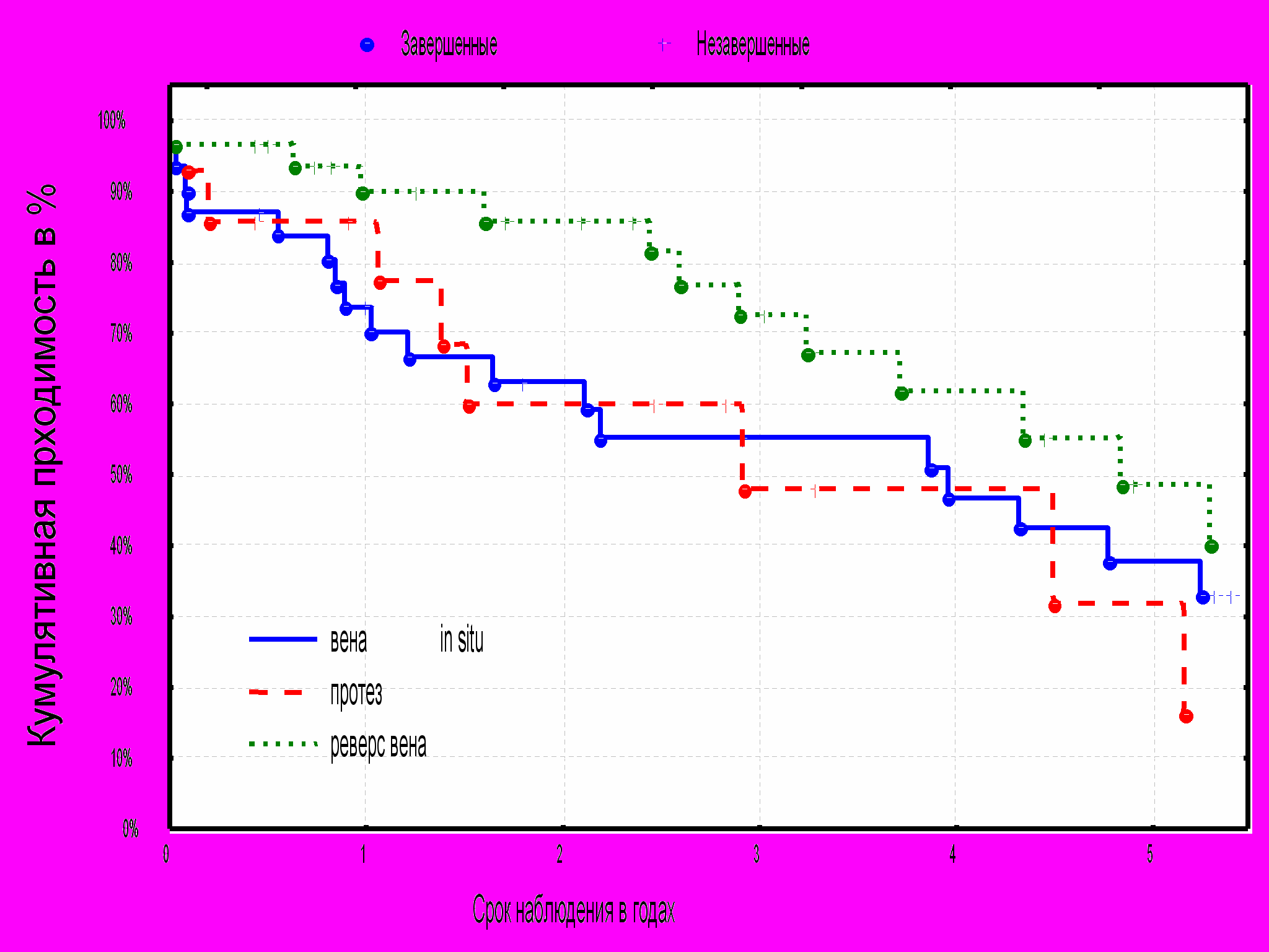
^ Диаграмма № 10. Кумулятивная сохранность конечностей в зависимости от состояния путей оттока.
Изучение кумулятивной сохранности конечностей в зависимости от состояний путей оттока показало статистически достоверную разницу. Так у пациентов с изначально хорошим состоянием дистального русла процент сохранённых конечностей, через 1, 3 и 5 лет составляет 96%, 92% и 75% соответственно, с удовлетворительным состоянием дистального русла 94%, 74% и 74 % соответственно и у пациентов с плохими путями оттока соответственно 72%, 72% и 63%(р.=0,05) (диаграмма №10.).
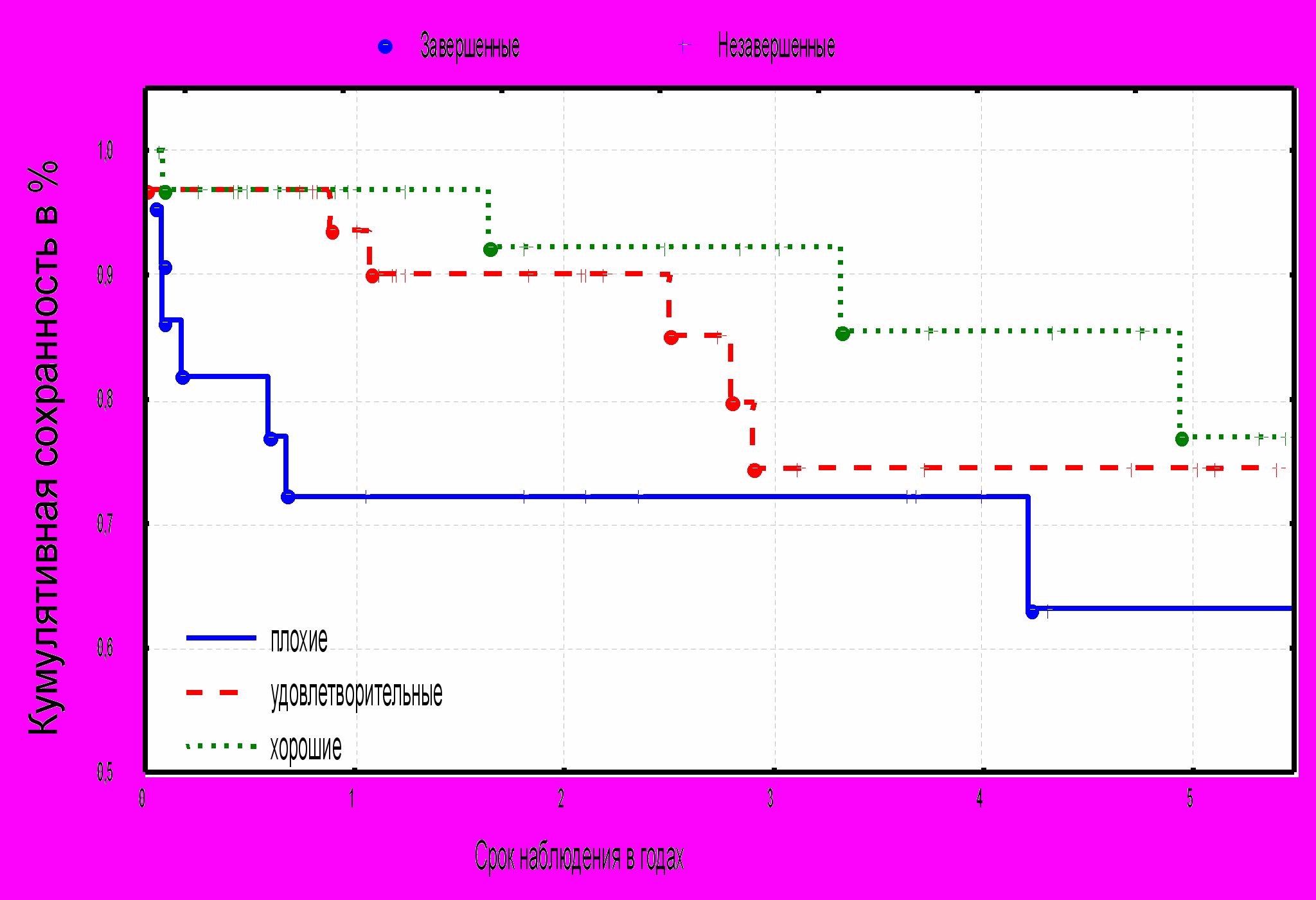
При анализе сохранности конечностей в зависимости от стадии ишемии оказалось, что процент сохранённых конечностей с исходной IIБ ст. ишемии выше, чем у пациентов с критической ишемией, в течение всего срока наблюдения. Через 1, 3 и 5 лет при IIБ ст. ишемии составляет – 95%, 88,5% и 81,5% соответственно при III стадии.- 88,2%, 80% и 72,5% и при IV стадии 72,2%, 64,5 и 43,5%–соответственно (диаграмма № 11.).
Диаграмма № 11. Кумулятивная сохранность конечностей в зависимости от
степени ишемии.
Диаграмма № 12. Кумулятивная сохранность конечностей в зависимости от степени клинического улучшения после операции.
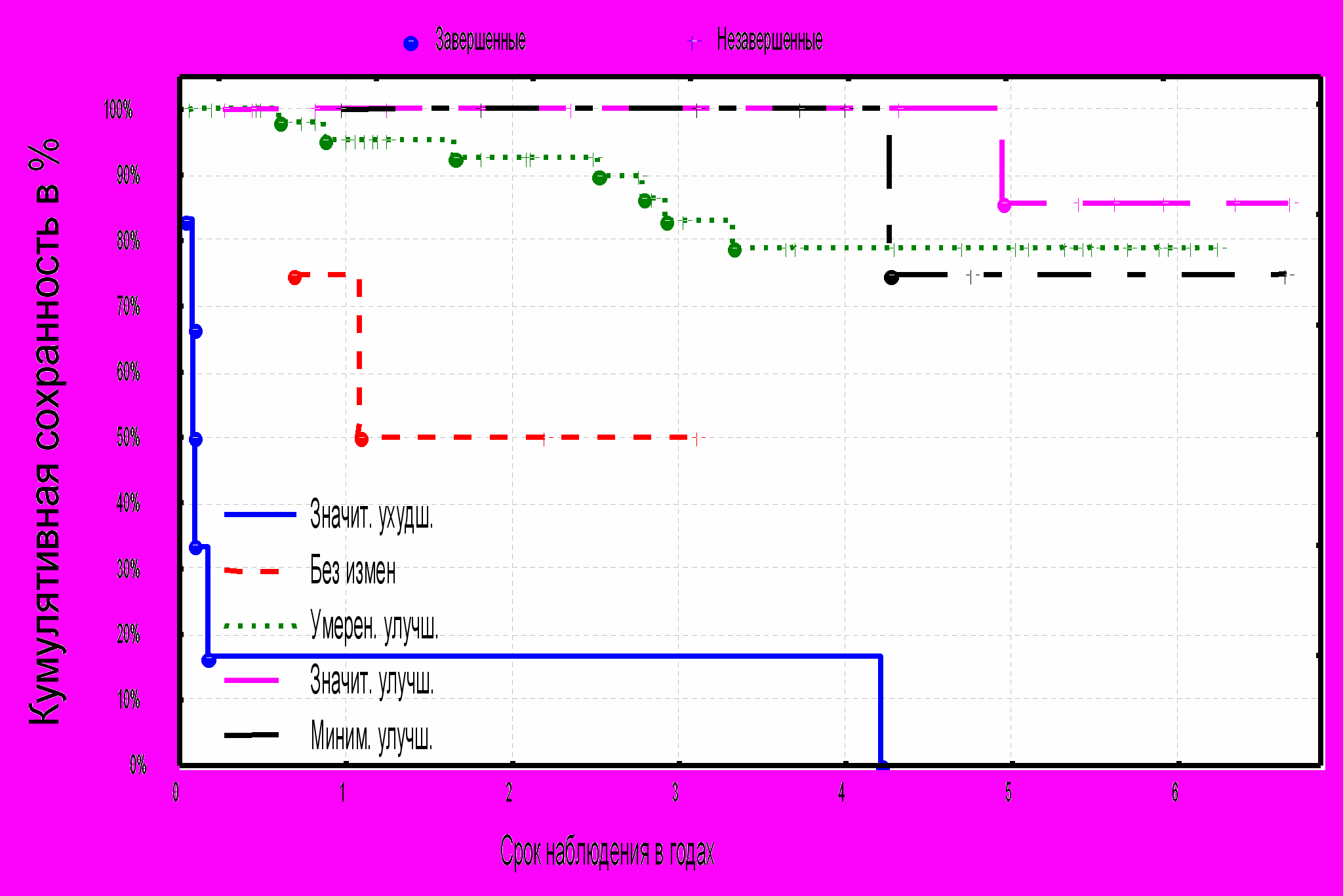
Как видно из диаграммы № 12 сохранность конечностей зависит от степени улучшения после операции. Сохранность конечностей в группах пациентов с улучшением после операции статистически значимо отличается от таковой с ухудшением или без изменений. (p=0.0003). Статистически достоверной разницы в группах с улучшением не получено (p=0.1).
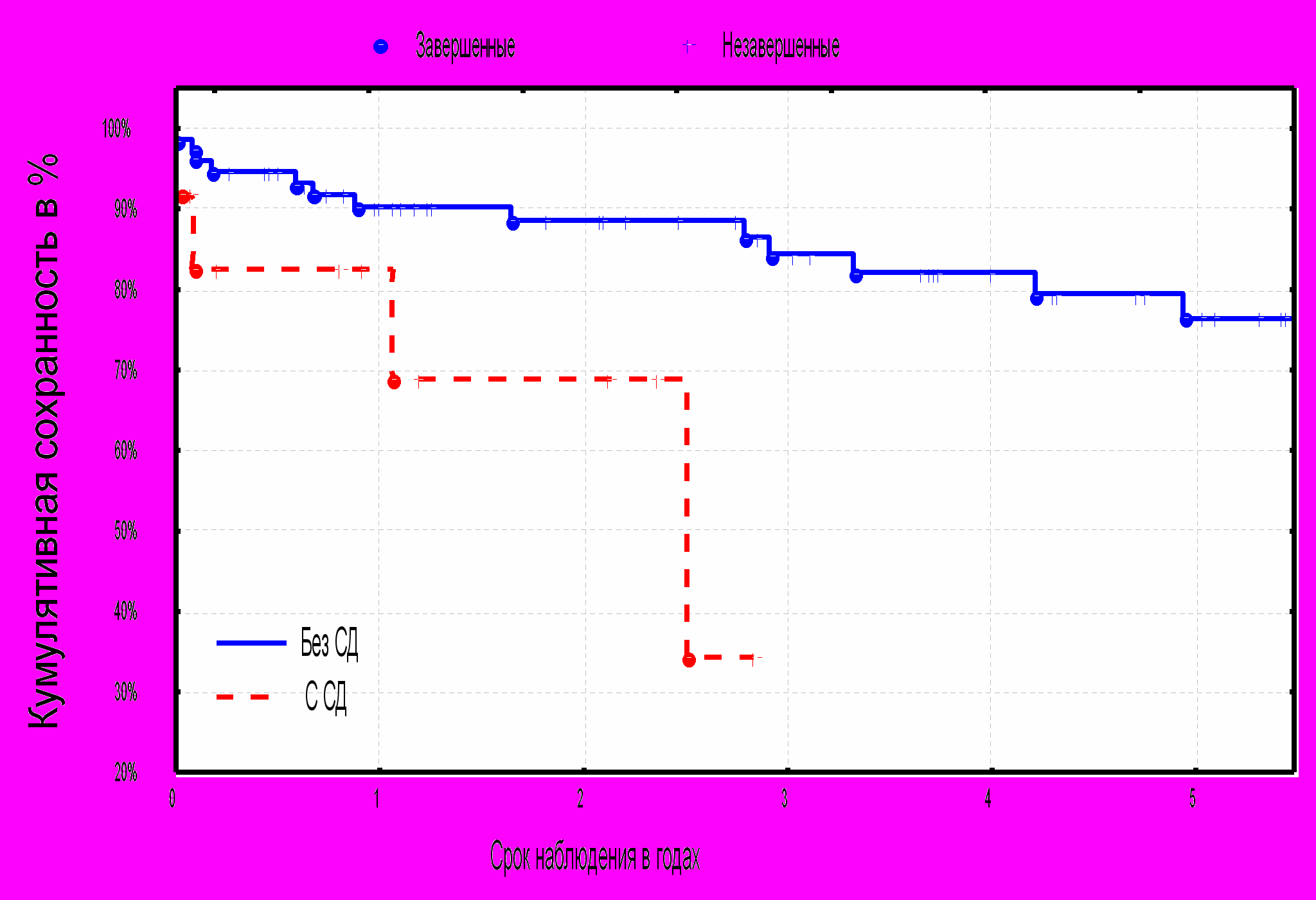
На сохранность конечностей также влияет наличие в анамнезе сахарного диабета. Так у больных с сахарным диабетом к 3х летнему периоду остаются сохраненными всего лишь 30% конечностей (р.=0,05) (диаграмма № 13).
^ Диаграмма № 13. Кумулятивная сохранность конечностей в зависимости от наличия сахарного диабета.
81,5%
90%
78,5%
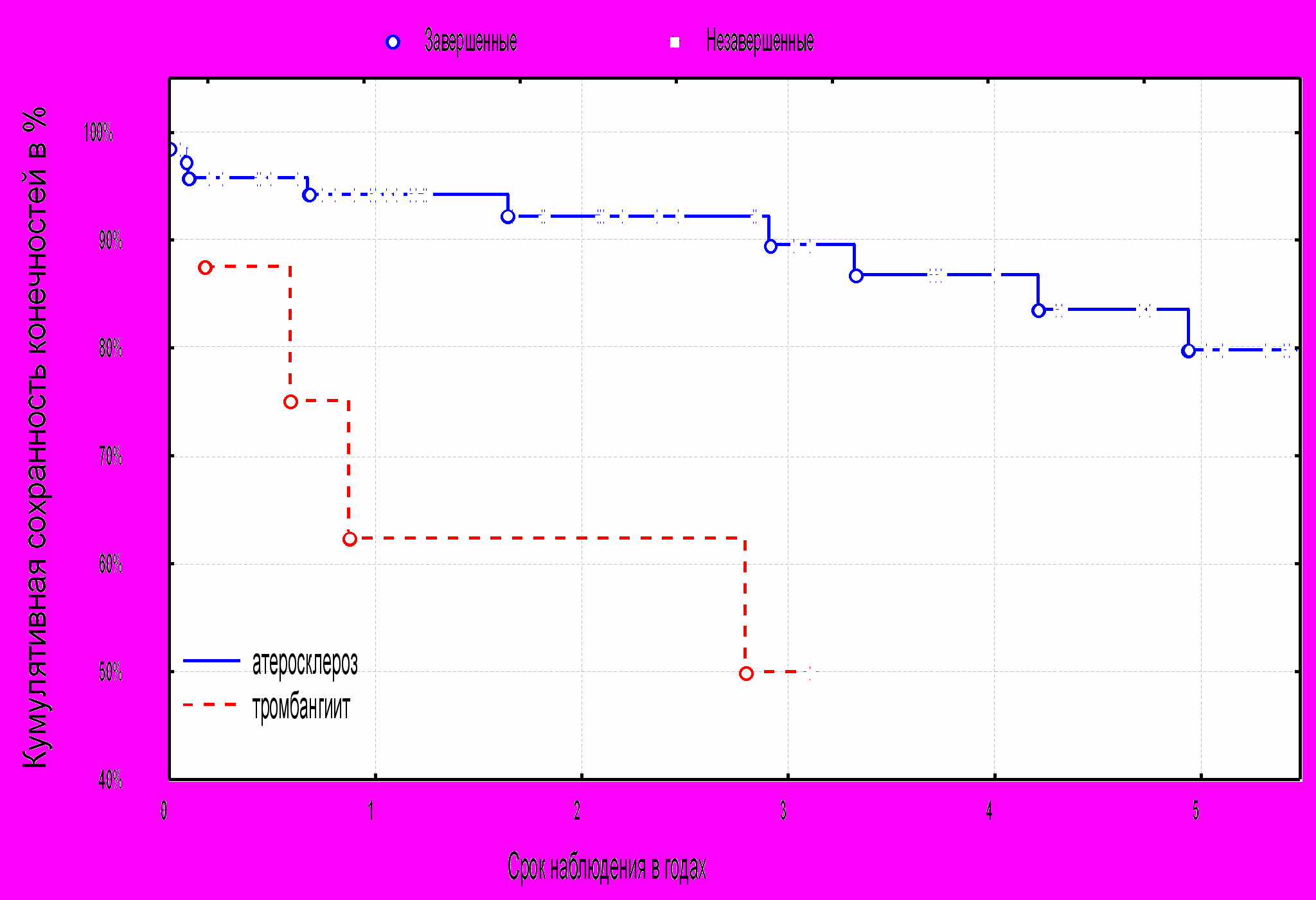
Сохранность конечностей у больных с атеросклеротическим поражением лучше по сравнению с тромбангиитом и составляет соответственно через 1, 3 и 5 лет 94%, 87,4% и 76,5%, а с тромбангиитом –62,5%, 36,4%, 18% (диаграмма №14).
^ Диаграмма №14. Кумулятивная сохранность конечностей в зависимости от нозологической формы.
Аутотрансплантации большого сальника (n=7). Эта операция являлась фактически операцией “отчаяния” и была попыткой сохранить конечность от ампутации при неэффективности консервативной терапии и невозможности стандартной реконструктивной операции. Она была выполнена в 3 случаях при атеросклерозе, в 4 при тромбангиите. У всех больных было плохое состояние дистального артериального русла (балл периферического сопротивления 9-10). Одному больному была произведена аутотрансплантация большого сальника на обе голени. В отдаленном периоде скончался один пациент. В сроки до 5 лет конечность была сохранена, 4 из них.
^ КАЧЕСТВО ЖИЗНИ
Для изучения качества жизни мы использовали опросник общего назначения –SF-36 и опросник для определения качества жизни у больных с ХИНК предложенный В.В. Савиным и принятый Российским консенсусом ангиологов и сосудистых хирургов в Казани.
В исследовании качества жизни участвовало 66 больных с клиникой хронической ишемии нижних конечностей с инфраингвинальным поражением артерий. У 23 больных КЖ было изучено до операции, и повторно через 5 – 7 месяцев после реконструктивной сосудистой операции. Было изучено также послеоперационное КЖ 43 пациентов, оперированных ранее, в период с 1995 по 2002 годы. Средний возраст составил 55,98±7,7 (от 39 до 75 лет). Мужчин было 64 (96,9%), женщин – 2 (3,1%). У 28 (41,8%) пациентов были хорошие пути оттока, у 23 (34,8%) – удовлетворительные и у 15 (23,2%) – плохие пути оттока (классификация по R.B.Rutherford).
В зависимости от стадии ишемии больные были разделены на 2 группы. Со IIБ ст.-28 (42,5%) больных и критической ишемией (III-IV) -38 (57,5%).
Для сравнения мы использовали показатели КЖ соответствующих возрастных групп здоровой популяции г. Санкт-Петербурга. Дооперационные показатели КЖ по данным опросника SF-36 у пациентов с ХИНК снижены почти по всем параметрам (таблица №3).
Таблица №3 . Дооперационные показатели КЖ по данным
опросника SF-36.
| Параметр | До операции | Здоровые | Р |
| Физическая активность (ФА) | 37,619,2 | 79,1 | 0,001 |
| Ролевые ограничения вследствие Физических проблем (РФ) | 41,338,8 | 64,0 | 0,001 |
| Социальная активность (СА) | 62,528,4 | 68,2 | 0,1 |
| Болевой фактор (БФ) | 42,225,5 | 65,3 | 0,002 |
| Психическое здоровье (ПЗ) | 63,317,9 | 58,1 | 0,09 |
| Ролевые ограничения вследствие Эмоциональных проблем (РЭ) | 52,137,3 | 66,8 | 0,1 |
| Жизнеспособность (ЖС) | 55,222,9 | 55,6 | 0,5 |
| Общее ощущение здоровья (ОЗ) | 36,815,9 | 52,4 | 0,003 |
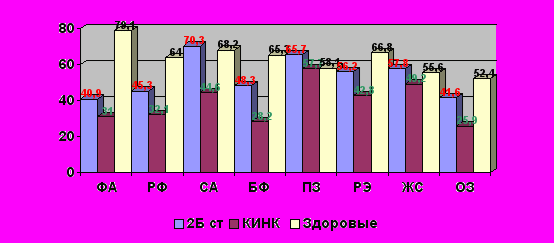
В общей группе больных с поражением артерий ниже паховой складки, идущих на реконструктивную сосудистую операцию, статистически значимо снижены показатели физической активности, общего здоровья, высоки роли физических и эмоциональных проблем в ограничении жизнедеятельности, значительно снижен показатель болевого фактора. Статистически незначимо, по сравнению со здоровой популяцией, снижен показатель социальной активности. Показатели психического здоровья и жизнеспособности фактически не отличаются от таковых в здоровой популяции.
Из диаграммы № 14 наглядно видно, что КЖ больных со 2Б стадией ишемии в основном страдает по таким показателям как физическая активность, роли физических ограничений и болевого фактора. Незначительно страдает фактор общего здоровья и роль эмоциональных проблем в ограничении жизнедеятельности. Это говорит о преимущественном влиянии заболевания (при 2Б степени ишемии) на физическую составляющую жизни больных, в то время как психическая составляющая страдает, но относительно меньше. У пациентов с критической ишемией нижних конечностей дооперационные показатели КЖ статистически значимо снижены практически по всем показателям. Почти в 2 раза снижены такие показатели как фактор физической и социальной активности, фактор боли и роли физической проблем в ограничении жизнедеятельности, а также фактор общего здоровья. Фактор психического здоровья и жизнедеятельности страдает в незначительной мере.
^ Диаграмма № 14. Качество жизни больных со 2Б стадией и критической ишемией до операции.
Не было получено различий при сравнении дооперационных показателей КЖ наших пациентов в различных возрастных и половых группах, в группах по состоянию путей оттока, в группах по поражению других сосудистых бассейнов, наличию и отсутствию сопутствующих заболеваний.
Показатели КЖ до операции по данным опросника для изучения КЖ у больных с ХИНК представлены в таблице № 5.
Таблица № 5 Сравнение уровня качества жизни до операции у больных со 2Б стадией ишемии и критической ишемией опросником для больных с КИНК.
| Параметр | 2Б ст. | 3-4 ст. | Р |
| Баллы | 16,84,1 | 12,45,1 | 0,03 |
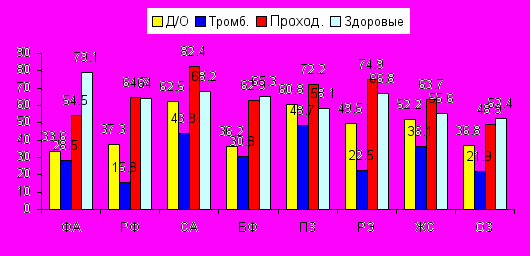
В отдаленном послеоперационном периоде улучшение качества жизни по сравнению с дооперационным наблюдается практически по всем шкалам. Наиболее значимо улучшились показатели физической активности, болевого фактора, роли физических проблем и общего здоровья. Это объясняется тем, что облитерирующие заболевания нижних конечностей ограничивают, прежде всего, двигательную активность. Показатель социальной активности также улучшился, поскольку, несмотря на отсутствие различий при сравнении его до и после операции, стал ближе показателю в здоровой популяции. Таким образом, в результате реконструктивной сосудистой операции КЖ пациентов с ХИНК улучшается, однако по многим параметрам не достигает уровня КЖ в здоровой популяции (таблица №6).
Таблица № 6. Показатели КЖ по SF-36 после операции, до операции и показатели здоровой популяции, и их сравнение.
| Параметр | Д/о | П/о | Здоровые | Р |
| Физическая активность (ФА) | 33,6 | 41,7 | 79,1 | 0,003 |
| Ролевые ограничения вследствие физических проблем (РФ) | 37,3 | 48,3 | 64,0 | 0,02 |
| Социальная активность (СА) | 62,5 | 65,6 | 68,2 | 0,3 |
| Болевой фактор (БФ) | 36,2 | 47,3 | 65,3 | 0,05 |
| Психическое здоровье (ПЗ) | 60,8 | 63,3 | 58,1 | 0,5 |
| Ролевые ограничения вследствии эмоциональных проблем (РЭ) | 49,5 | 52,1 | 66,8 | 0,7 |
| Жизнеспособность (ЖС) | 52,2 | 53,5 | 55,6 | 0,07 |
| Общее ощущение здоровья (ОЗ) | 36,8 | 43,4 | 52,4 | 0,05 |
Данные опросника для больных с КИНК представлены в таблице № 7.
Таблица № 7. Показатели КЖ после операции, до операции и показатели здоровой популяции, и их сравнение.
| Параметр | Д/о | П/о | Здоровые | Р |
| Баллы | 134,7 | 22,49,9 | >25 | 0,03 |
Мы сравнивали качество жизни пациентов в зависимости от степени клинического улучшения после операции. Мы условно разделили больных на 2 группы.
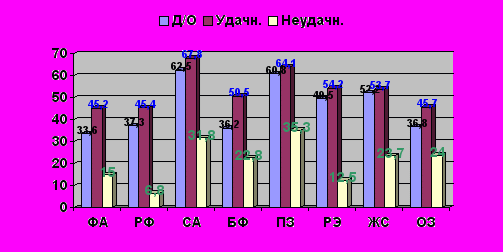
I группа (удачная реваскуляризация)-с улучшением после операции (n=58), и II группа (неудачная реваскуляризация)- с ухудшением после операции и без изменений (n=8). Мы наблюдали статистически достоверную разницу в улучшении показателя КЖ в группе с удачной реваскуляризацией по сравнению с неудачной по параметрам боль, физическая активность, роль физических проблем и общего здоровья. (р>0,01) таблица 7.
Как видно из диаграммы № 15 после удачной операции показатель КЖ повышается по всем показателям почти на 25%. После неудачной операции КЖ снижается больше чем в 2 раза по всем показателям.
Диаграмма № 15. Сравнение показателя КЖ после удачной и неудачной операции по SF-36.
При оценке КЖ с помощью опросника для больных с ХИНК после удачной операции составил 22,4 балла и после неудачной 5 баллов, что соответствует неудовлетворительному качеству жизни (таблица № 9).
Таблица №9. Показатель качества жизни больных после удачной и неудачной реваскуляризации.
| Параметр | Удачная | Неудачная | Р |
| Баллы | 22,49,9 | 52,8 | 0,02 |
Полученные данные говорят о том, что гемодинамически удачная ревасуляризация оказывает прямое влияние на качество жизни больных в отдаленном периоде.
При изучении качества жизни больных в отдаленном периоде анализ показал, что КЖ больных у которых остались проходимыми шунты намного лучше по всем показателям по сравнению с теми у которых произошел тромбоз шунта. Показатель КЖ больных у которых произошел тромбоз в отдаленном послеоперационном периоде резко снижается по таким показателям как роль физических и эмоциональных факторов, жизнедеятельности и общего здоровья по сравнению с дооперационным периодом. Незначительно снижается по факторам боли и физической активности. У больных же с проходимыми шунтами наблюдается повышение показателя КЖ по всем показателям, а по таким как фактор боли, роль физических и эмоциональных проблем, жизнеспособности и общего здоровья достигая уровня у здоровой популяции.
Диаграмма № 16. Сравнение КЖ больных в зависимости от проходимости шунта с дооперационным периодом и здоровой популяцией.
Нами изучено КЖ 10 пациентов, которым в отдаленном периоде после инфраингвинальных реконструкций была произведена ампутация нижней конечности. При сравнении КЖ этих пациентов с группой с сохранными конечностями выявляется снижения показателя КЖ по всем показателям.
Выводы
- Кумулятивная проходимость шунтов через 1,3 и 5 лет составляет 82,3%, 59,6% и 41,8% соответственно и зависит от состояния дистального русла, степени клинического улучшения после операции, наличия сахарного диабета, нозологической формы и не зависит от пола, возраста больного, степени ишемии.
- Кумулятивная сохранность конечностей через 1, 3 и 5 лет составила соответственно 89%, 79% и 71% соответственно и зависит от степени ишемии, степени клинического улучшения после операции, этиологического фактора, наличия в анамнезе сахарного диабета и состояния путей оттока.
- Отдаленные результаты БПШ достоверно не отличаются в зависимости от уровня наложения дистального анастомоза (выше или ниже щели коленного сустава) и статистически достоверно зависят от вида трансплантата: при применении реверсированной вены 1, 3 и 5 летняя проходимость составляет 90%, 72,5 и 48%. При использовании вены in situ 70%, 55% и 37,5%.
- Выживаемость больных после инфраингвинальных реконструкций составила через 1, 3 и 5 лет соответственно – 97,2%; 89,1%; 80,1% и зависит от возраста больного, наличия в анамнезе ИБС, поражения БЦС, артериальной гипертензии, степени клинического улучшения после операции и стадии ишемии.
- Наличие ишемической болезни сердца значительно ухудшает выживаемость больных в отдаленном периоде и составляет через 1,3 и 5лет 95,8%, 93,4% и 74,7% соответственно, являясь ведущей причиной смерти больных в отдаленном периоде.
- Качество жизни больных с ХИНК по данным опросника SF-36 снижены по всем параметрам по сравнению со здоровой популяцией. В результате реконструктивной сосудистой операции КЖ у пациентов с ХИНК улучшается, но не достигает уровня в здоровой популяции. Послеоперационное качество жизни зависит от дооперационной степени ишемии конечности.
- Гемодинамически удачная операция оказывает благоприятное влияние на качество жизни больных.
- При сохраненном магистральном кровотоке показатель КЖ по SF-36 повышается по всем показателям в среднем на 25% . При тромбозе шунта КЖ снижается больше чем в 2 раза по всем показателям по сравнению с дооперационным периодом, что соответствует неудовлетворительному качеству жизни.
Практические рекомендации
- Наличие симптомной ИБС, либо положительных проб по данным нагрузочных тестов является показанием для коронарографии. При выявлении гемодинамически значимых поражений коронарных артерий первым этапом перед реваскуляризацией нижних конечностей показано реваскуляризация миокарда.
- С целью снижения частоты мозговых осложнений в ближайшем и отдаленном послеоперационном периоде всем пациентам с ХИНК показано ультразвуковое обследование ветвей дуги аорты и по показаниям – выполнение первоэтапной профилактической каротидной эндартерэктомией.
- С целью улучшения отдаленных результатов и качества жизни у пациентов с сопутствующим сахарным диабетом показано постоянное наблюдение у эндокриниолога не зависимо от стадии заболевания и уровня сахара в крови.
- При оценке отдаленных результатов оперативного лечения больных с ХИНК необходимо изучать не только состояние сосудов в зоне интереса, но и использовать методики определения качества жизни, что позволяет выявить ранее не учитывавшиеся факторы риска, влияющие на результаты проводимого лечения.
- При поражении дистальных отделов голени и стопы выполнение аутотрансплантации большого сальника на пораженную конечность с включением артерий из системы аркад сальника или ЖСА в дистальный магистральный кровоток позволяет использовать большой сальник не только как дополнительный артериальный бассейн, но и как живой шунт, что улучшает непосредственные и отдаленные результаты.
Список работ, опубликованных по теме диссертации
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов, Папоян С.А. Качество жизни пациентов с хронической ишемией нижних конечностей.// Ак-туальные вопросы диагностики и лечения хирургических заболеваний (сборник научных трудов), Москва, 2003, стр 4-5.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов, Папоян С.А. Результаты хирургического лечения больных с ишемией нижних конечностей.// Актуальные вопросы диагностики и лечения хирургических заболеваний, (сборник научных трудов), Москва, 2003, стр. 3-4.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов, С.А.Папоян. Качество жизни пациентов с хронической ишемией нижних конечностей. // Всеармянский хирургический конгресс, Ереван, 2003, стр. 109.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов. С.А.Папоян. Результаты реконструктивных операций у больных с атеросклеротическим поражением артерий дистальнее паховой складки. ( Анализ 7-летнего опыта).// Анналы Хирургии, 2003, №2, С.47-51.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов. В.Ю. Мишин, С.А.Па-поян. Хирургическое лечение больных с хронической ишемией нижних конечностей. // Ангиология и сосудистая хирургия №3 (приложение), 2003, Москва, стр. 1-2.
- С.А.Папоян Качество жизни больных с критической ишемией нижних конечностей до и после хирургического лечения. // Ангиология и сосудистая хирургия №3(приложение), 2003, Москва, стр. 233.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов, С.А.Папоян, М.В. Шуми-лина, А.В.Кузовкина, Л.В.Гукасян. Отдаленные результаты хирургическо-го лечения больных с хронической ишемией нижних конечностей.//Тезисы докладов и собщений девятого всероссийского съезда сердечно-сосудист-ых хирургов, Москва, 18-21 ноября, 2003, стр. 109.
- С.А.Папоян. Оценка качества жизни пациентов с хронической ишемией нижних конечностей. // Тезисы докладов и сообщений девятого всеро-ссийского съезда сердечно-сосудистых хирургов, Москва, 18-21 ноября, 2003, стр. 123.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов, С.А.Папоян, Микро-хирургическая реваскуляризация при инфраингвинальном поражении артерий. // Материалы 6 Конгресса по пластической, реконструктивной хирургии и онкологии, Санкт-Петербург, 10-13 сентября, 2003, стр.54-55.
- К.Г.Абалмасов, Ю.И.Бузиашвили, К.М.Морозов, С.А.Папоян., Качество жизни больных с хронической ишемией нижних конечностей. Ангиология и сосудистая хирургия № 2, 2004. (принята в печать).
