Комплексное эндохирургическое лечение больных с субмукозной миомой матки 14. 00. 27 Хирургия 14. 00. 01 Акушерство и гинекология
| Вид материала | Автореферат диссертации |
- Диагностика больных с миомой матки и аденомиозом, 178.92kb.
- Комплексное лечение токсикоза беременных с применением медицинского озона 14. 01., 274.72kb.
- На правах рукописи, 387.05kb.
- Акушерство и гинекология, 1494.47kb.
- Заболевания шейки матки при беременности (современные аспекты диагностики и тактика, 505.53kb.
- Заболевания шейки матки при беременности (современные аспекты диагностики и тактика, 509.81kb.
- Комплексное лечение больных страдающих хроническими зудящими дерматозами с применением, 93.77kb.
- Дифференцированное консервативное лечение обострения хронического сальпингоофорита, 362.88kb.
- Примерная программа наименование дисциплины «акушерство и гинекология» Рекомендуется, 499.66kb.
- Гнойно-септические заболевания послеродового периода: комплексная диагностика, лечение, 659.23kb.
На правах рукописи
Кроткова Любовь Леонидовна
КОМПЛЕКСНОЕ ЭНДОХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ
С СУБМУКОЗНОЙ МИОМОЙ МАТКИ
14.00.27 – Хирургия
14.00.01 – Акушерство и гинекология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2008 г
Работа выполнена на базе ГОУ ДПО «Российской медициской академии последипломного образования» Росздрава.
Научные руководители:
Доктор медицинских наук,
Профессор Мумладзе Р.Б.
Доктор медицинских наук,
Профессор Саркисов С.Э.
^ Официальные оппоненты:
Доктор медицинских наук,
Профессор Хачатрян Н.Н.
Доктор медицинских наук,
Профессор Гус А.И.
Ведущая организация – ГОУ ВПО «Российский университет дружбы народов».
Защита состоится «20» ноября 2008 г. в 10 ч на заседании диссертационного совета Д.208.071.05 при ГОУ ДПО «Российской медицинской академии последипломного образования» Росздрава
По адресу: 123995 Москва ул. Баррикадная, д.2/1
С диссертацией можно ознакомиться в фундаментальной библиотеке ГОУ ДПО «Российской медицинской академии последипломного образования» Росздрава по адресу: 125445 Москва ул. Беломорская д.19.
Автореферат разослан «17» октября 2008г.
Ученый секретарь
диссертационного совета Чудных С.М.
^
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
АКТУАЛЬНОСТЬ ТЕМЫ.
По различным данным современных авторов, миома матки диагностируется у 20-25% женщин репродуктивного периода, а в возрасте старше 40 лет выявляется у 40-50%. При этом наиболее неблагоприятным клиническим течением характеризуются миоматозные узлы с подслизистым расположением. Обильные маточные кровотечения с выраженной анемизацией, болевой синдром, резкая слабость, приводящие к снижению трудоспособности при субмукозной миоме - являются показаниями к оперативному лечению в объёме гистеротомии или гистероэктомии (Каппушева Л.М., Иванова Н.В. и соавт. 2005 г).
Лечение больных миомой матки с субмукозной локализацией узла путем выполнения гистероскопической миомэктомии вообще, и монополярной электрохирургической резекции узла миомы в частности, в современной гинекологии является методом выбора, позволяющим сохранить репродуктивное здоровье и улучшить качество жизни женщины (Кулаков В.И., Адамян Л.В. и соавт 2005 г.)
Диагностика субмукозного расположения узла миомы с привлечением трансвагинального УЗИ, дополненного контрастированием полости матки и гистероскопией в современных условиях не вызывает затруднений и позволяет определять, как локализацию основания узла в полости матки, так и величину его интрамуральной части.
Из анатомических и физиологических особенностей матки следует представить полость, выстланную эндометрием, претерпевающим, циклические процессы пролиферации / секреции, через механизм отторжения функционального слоя в виде менструации, которые сопровождаются изменениями кровоснабжения эндометрия, миометрия и его сократительной активностью. При этом даже в условиях максимального расширенния полости матки нормально пролиферированный (не гиперплазированный) эндометрий может закрывать всё поле зрения и делать невозможной визуализацию полости.
Необходимо также отметить, что постоянно-проточное расширение полости матки, для применения методики монополярной электрохирургической резекции осуществляется жидкостями-диэлектриками, а их интравазация в объёме более 1500 мл, может привести к развитию гипонатриемии, с вытекающими тяжелыми последствиями для жизни пациентки. Лимит допустимого объёма интравазации жидкости, расширяющей полость матки, накладывает ограничение на продолжительность операции, что уменьшает объём резецируемой ткани, и как следствие первичная резекция заканчивается нерадикальным, частичным, удалением узла миомы, с необходимостью проведения повторного вмешательства. Помимо этого неполная резекция узла может быть обусловлена большой величиной интрамуральной части и отсутствием эффекта её пролабирования в полость матки после резекции.
Современная гинекологическая клиника обладает арсеналом медикаментозных средств, позволяющих осуществлять супрессию эндо- и миометрия с целью их гипотрофии или атрофии, в качестве условий проведения радикальных внутриматочных вмешательств. Такие традиционные для гинекологической практики утеротонические средства, как окситоцин и метилэргометрин, в последние годы пополнились терлипрессином, препаратом, обладающим утеротоническим и вазопрессорным эффектами («Реместип»), нашедшим применение в абдоминальной органосохраняющей хирургии матки.
В связи с этим встает вопрос о комплексном подходе к эндохирургическому лечению больных субмукозной миомой матки, включающим в себя медикаментозную подготовку к внутриматочному хирургическому вмешательству, медикаментозную поддержку самой операции и послеоперационное ведение больной.
^ Цель работы
Повышение эффективности (радикальности и безопасности) миниинвазивной хирургической операции миомэктомии, путём оптимизации медикаментозной подготовки и поддержки внутриматочного вмешательства, а также ведения послеоперационного периода.
^ Задачи исследования
1) Изучить диагностическую ценность гистероскопии и УЗИ в определении тактики применения различных методов миниинвазивной хирургической миомэктомии.
2) Провести сравнительное изучение эффективности подготовки к миомэктомии различными гормональными препаратами в стандартном режиме их применения.
3)Разработать и обосновать схему комплексной предоперационной подготовки к гистероскопической миомэктомии.
4)Изучить частоту и характер осложнений миниинвазивной хирургической миомэктомии в зависимости от метода предоперационной подготовки.
5) Оценить возможный риск неотложного хирургического вмешательства для коррекции возникших осложнений миниинвазивной хирургической миомэктомии в зависимости от метода предоперационной подготовки.
6) Изучить частоту железодефицитной анемии у больных с субмукозным расположением узла миомы, особенности течения предоперационного и послеоперационного периодов у больных с миомой матки и анемией в зависимости от характера и объема гистероскопической миомэктомии, а также степени тяжести анемии, и ее коррекции.
^ Научная новизна
Новым является разработка комплексного эндохирургического лечения больных субмукозной миомой матки с учетом проведения сравнительной оценки эффективности различных методик подготовки к гистероскопической миомэктомии. Обоснована необходимость проведения супрессивной гормональной подготовки миометрия и эндометрия для проведения миниинвазивной хирургической миомэктомии. Показано отсутствие необходимости в предоперационной супрессии эндометрия и миометрия для инструментальной миомэктомии при небольших размерах узлов 0 и 1 типа. Полученные данные позволили впервые показать необходимость проведения антианемической терапии для повышения эффективности миниинвазивной хирургической миомэктомии.
^ Практическая значимость работы
Обоснована целесообразность проведения дооперационной офисной гистероскопии для конкретизации характеристик субмукозно расположенного миоматозного узла с целью определения тактики подготовки больной и выбора метода гистероскопической миомэктомии.
Проведенные исследования показали целесообразность гормональной супрессии эндометрия и миометрия перед миниинвазивной хирургической миомэктомией, и отсутствие необходимости гормональной подготовки для инструментального гистероскопического удаления небольших субмукозных миоматозных узлов 0 и 1-го типа. Изучена целесообразность, и рекомендовано проведение в дооперационном периоде антианемической терапии на фоне супрессивной гормональной подготовки, как перед гистерорезектоскопическими вмешательствами, так и перед инструментальным гистероскопическим удалением узлов.
Большое практическое значение имеет широкое использование миниинвазивных технологий в лечении больных с субмукозными узлами миомы матки, что позволяет сохранить репродуктивное здоровье женщины, отказаться от травматичных лапаротомий, которые сами по себе могут быть источниками серьезных осложнений.
^ Личное участие автора в получении результатов.
Автор непосредственно проводил сбор, обработку и анализ научного материала, принимал участие в обследовании пациенток, проведении диагностической гистероскопии, УЗИ органов малого таза; проведении комплексной гормональной подготовки пациенток к последующему хирургическому лечению.
^ Основные положения, выносимые на защиту
.1.Адекватным диагностическим комплексом, позволяющим определить локализацию субмукозного миоматозного узла, его тип и размер и позволяющим выбрать метод миниинвазивной хирургической миомэктомии
является сочетание двухмерной эхографии и жидкостной гистероскопией Гистерорезектоскопическая миомэктомия является методом выбора в лечении субмукозной миомы матки.
2.Эффективность проведения миниинвазивного хирургического лечения зависит от адекватной гормональной подготовки эндометрия – супрессии до состояния гипоплазии и атрофии.
3.Проведение гормональной супрессивной терапии позволяет проводить в предоперационном периоде эффективную антианемическую терапию.
4.Интраоперационное применение утеротонических средств с целью увеличения пролабирования интрамуральной части узла в полость матки не оправдано ввиду возникающего нарушения механизма расширения полости матки.
^ Внедрение результатов работы в клиническую практику.
Результаты исследования и основные рекомендации внедрены в практическую работу гинекологических отделений ГКБ им. С.П. Боткина и практическую работу гинекологических отделений ГКБ №52.
^ Апробация работы
Материалы исследования доложены и обсуждены на заседаниях межклинических конференций гинекологических и хирургических отделений ГКБ им. С.П.Боткина. Апробация диссертации состоялась на совместном заседании кафедр Общей, лазерной и эндоскопической хирургии с курсом гепатопанкреатобилиарной хирургии ГОУ ДПО РМАПО Росздрава и инновационного отделения малоинвазивных технологий ФГУ «НЦ АГ и П. им. В.И. Кулакова Росмедтехнологий» на базе ГКБ им. С.П. Боткина 17.03.2008 года.
Публикации
По материалам диссертации опубликовано 8 научных работ, в том числе 3 статьи в ведущих научных журналах.
^ Объем и структура диссертации
Диссертация состоит из введения, 4 глав, выводов, практических рекомендаций и списка литературы, цветного приложения. Диссертационная работа изложена на 118 страницах машинописного текста, содержит 6 рисунков, 13 таблиц, цветное приложение к диссертации на 5 страницах, содержащее 10 рисунков.
Библиография включает 180 источников, в том числе - 85 отечественных и - 95 зарубежных авторов.
^ СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
В основу настоящей работы положен анализ лечения 175 больных с единственным выявленным узлом миомы матки расположенным субмукозно, находившихся на обследовании и лечении в гинекологических отделениях ГКБ им. С.П. Боткина г. Москвы в период с 2002 по 2007 гг. Проведено исследование анамнеза, клинического течения заболевания, основных параметров хирургических вмешательств, характеристик медикаментозной подготовки к внутриматочному вмешательству со стороны эндометрия.
Все пациентки 175 человек были распределены на 3 группы сравнения. Критерием отбора служил характер медикаментозной (гормональной) подготовки к гистерорезектоскопии, с учётом противопоказаний к гормонотерапии. Пациентки были в возрасте от 25 до 52 лет, средний возраст составил 40,5 ±1,3 года. Первая группа пациенток составила 56 человек. Больным первой группы, у которых при субмукозной миоме чаще выявлялась железисто-кистозная гиперплазия и начальные стадии аденомиоза, подготовка проводилась гестагенными препаратами (дюфастон, норколут) по 10-15 мг (по 20 дневной схеме). Вторая группа – 63 человека, у пациенток второй группы при отсутствии фоновой железисто-кистозной гиперплазии супрессию эндометрия до состояния гипоплазии достигали назначением комбинированных эстроген-гестогенных препаратов монофазных (нон-овлон, марвелон, ригевидон). Третья группа – 56 человек, получала с целью подготовки эндо- и миометрия препараты аналоги гонадотропин-рилизинг гормона (бусерелин, диферелин). Терапия начиналась на 20 день менструального цикла. В данной работе мы использовали препараты бусерелин-депо, декапептил-депо и диферелин (3,75мг один раз в 28 дней).
Из специальных инструментальных методов диагностики использовали эхографию аппаратами «Aloka-1200» и «Hitachi EUB-405» с трансвагинальным и трансабдоминальным сканированием, газовую и жидкостную гистероскопию аппаратами и инструментами «Olympus» (Япония). Ультразвуковое исследование во всех случаях было скрининговым методом диагностики. Окончательная диагностика проводилась во время газовой или жидкостной гистероскопии с интраоперационным ультразвуковым контролем, которая предпринималась, или по факту кровотечения и сопровождалась раздельным кюретажем стенок полости матки и цервикального канала, с лечебной и диагностической целью, или в плановом порядке в первую фазу цикла. Для уточнения состояния эндометрия, в случае проведения диагностической гистероскопии в плановом порядке, производили прицельную биопсию эндометрия и эндоцервикса.
При диагностической гистероскопии определяли размеры узлов миомы, их количество и локализацию. Кроме того, оценивали самый важный для гистерорезектоскопии параметр — объём интрамуральной части узла по классификации Wаmsteker K. (1990 г). Весь узел расположен в полости матки на ножке или на широком основании – 0 тип. Более 50% в полости матки – I тип. Более 50% в стенке матки – II тип. Во время гистероскопии уменьшая или увеличивая приток жидкости, изменяли внутриполостное давление, и тем самым степень пролабирования узла в полость матки, что позволяло дифференцировать подслизистые узлы первого типа от второго и выявлять интрамуральные узлы миомы с центрипетальным ростом.
В результате проведённых ТА и ТВ –УЗИ и диагностической гистероскопии О тип узла выявлен у --37 пациенток, I тип — у --70 и II тип — у –68 больных. При УЗИ субмукозную миому матки и её тип диагностировали у 140(80%) пациенток из 175 обследованных. Диаметр узлов варьировал от 10 до 62 мм. У 35(20%) женщин субмукозная миома и её характеристики выявлены только при гистероскопии. Это были узлы от 10 до 20 мм в диаметре преимущественно I типа - II типа. После выполнения диагностической гистероскопии и получения результатов гистологического исследования с последующей гормональной подготовкой, а при необходимости и антианемической терапией всем больным была выполнена гистерорезектоскопическая миомэктомия с применением резекционной и вапоризационной монополярнных электрохирургических методик в условиях постоянно-проточного расширения полости матки 5% раствором глюкозы.
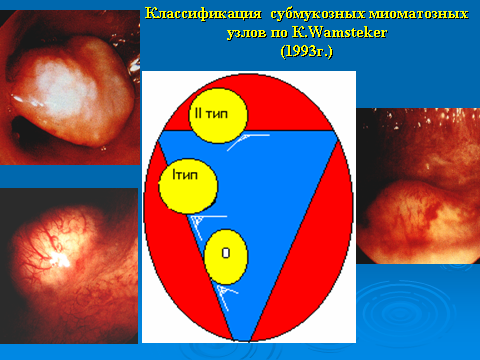
Рис. 1 Классификация субмукозных узлов миомы.
Гистерорезектоскопические операции проводились с помощью жесткого двухканального (постоянно- проточного) гистероскопа фирмы «OLYMPUS» (Япония), состоящего из телескопа и металлического корпуса с рабочим элементом диаметром ствола d = 8,5 мм и с телескопом d= 4мм с углом зрения 12 градусов.
^ Статистическая обработка.
Статистическая обработка полученных результатов проводилась с помощью пакета прикладных программ Excel 2002 SP -1 и Statistika 6,0. Для обработки полученных данных использовали методы дескриптивной статистики и критерии оценки достоверности межгрупповых различий. Результаты представлены в виде среднеарифметической и ее стандартной ошибки (M ±m). Межгрупповое сопоставление показателей проводилось с помощью t- критерия Стьюдента для независимых выборок. Межгрупповые различия считались достоверными при р ‹ 0,05.
Расчет диагносической ценности методов обследования проводили по следующим формулам: диагностичекая чувствительность (ДЧ) = а / (а + с) в %; диагностическая специфичность (ДС) = d/(d+b) в %; диагностическая точность (ДТ) = (а+d) / (a+d=c+b) в %; диагностическая эффективность (ДЭ) = (ДЧ + ДС)/2, где, а – это количество истинно «+» результатов, b – это количество ложно «+» результатов, с – это количество ложно «-» результатов, d – это количество истинно «-» результатов (О.Ю. Реброва, 2002).
^ Основные результаты исследования и их обсуждение.
Применение принципа торможения менструальной функции, в качестве подготовки больных с субмукозной миомой матки к оперативному лечению, для уменьшения кровоснабжения матки и размеров миоматозных узлов обеспечивает условия для трансцервикальной миомэктомии при величине подслизистой опухоли до 5 см.
Благодаря гормональной подготовке к эндохирургическому лечению, в большинстве случаев выполнение гистерорезектоскопии производилось в один этап, лишь в небольшом проценте случаев (16,4%) - при наличии миоматозных узлов на широком основании и глубоком расположении – требовалось повторное вмешательство, для окончательной электохирургической резекции опухоли.
По анамнезу, симптомам заболевания и результатам предоперационного обследования достоверных различий между группами не было выявлено, что позволяет их считать репрезентативными.
Пациентки были в возрасте от 25 до 52 лет, средний возраст составил 40,5 ±1,3 года. Средний возраст пациенток первой группы составил 42,5 ±1,5 лет, второй - 38,5 ± 3,5 лет; третьей - 40,5±1,3 лет. Наиболее часто встречались больные в возрасте 30-40 лет (в первой группе – 37,5% пациенток; во второй группе –29,41%; в третьей группе – 30,77%). В перименопаузальном периоде находилось в первой группе –25% пациенток; во второй группе –5,88%; в третьей группе –11,54%.
В ходе обследования пациенток были выявлены различная экстрагенитальная патология. Наиболее часто встречались заболевания органов дыхания 41,7%, заболевания сердечно-сосудистой системы – 37,1% случаев, желудочно-кишечного тракта – 34,2 % случаев, 9,7 % пациенток перенесли в прошлом аппендэктомию, другие оперативные вмешательства (грыжесечение, секторальная резекция молочной железы, холецистэктомия) – 6,8 % случаев. У 21% пациенток отмечались заболевания молочных желез, нарушения жирового обмена – 48% и эндокринной системы – 12,5%, хронический тонзиллит- 6,8%, варикозное расширение вен нижних конечностей- 11%. Всего из 175 больных экстрагенитальную патологию имели все 175 человек во всех случаях сочетанную.
До выявления субмукозной миомы матки у 167(95,4%) женщин были ритмичные менструации, у 165 (94 %) — безболезненные, у 120 (68,57 %) — длительностью до 5 суток и у 45 (25,7%) — с умеренным характером менструальных выделений. У 10 (5,7 %) женщин начиная с менархе менструации длились 6 суток и более при обильном их характере.
Первичным бесплодием страдали 15% женщин. У остальных 85 % в анамнезе было от 2 до 8 беременностей, большинство из которых закончились абортами. Анализ состояния генеративной функции больных и анамнестических данных достоверных различий между группами не выявил. Во всех трех группах имелись нарушения репродуктивной функции.
С возникновением миомы матки характер менструальной функции у части больных изменился, при этом ритмичность менструаций сохранялась у 140 (80%) из них. Дисменорея выявлена у 45 (25,7 %), длительность менструаций 8 суток и более у 60 (34,2 %) женщин, менометроррагия — у 80 (45,7 %) пациенток. Дисменорея выявлена у 5 (18,52 %) – в первой группе; у 14- (21%) – во второй группе; и в третьей группе 5 (13%) случаев. Менометроррагия — в первой группе составила 10 (37%); во второй группе – 32 (48%); в третьей группе 20 (53%). Развитие вторичной анемии отмечено в первой группе -12(44%); во второй - 20(30%); третьей 13 (34%) случаев. Статистически достоверных различий в частоте и характере нарушений менструального цикла не выявлено.
У каждой 3 женщины в анамнезе отмечены хронические воспаления влагалища, матки и/или придатков, а также патология шейки матки (эндоцервицит, псевдоэрозии, полип эндоцервикса). 26 (14,85 %) больных в прошлом оперированны на шейке матки, а двое на маточных трубах. Из гинекологических заболеваний одинаково часто во всех группах встречались заболевания шейки матки, в третьей группе несколько чаще -хронический сальпингооофорит, хронический метроэндометрит, дисфункция яичников различного генеза. Наиболее характерными для больных всех трех групп были болевой симптом, менометроррагии и анемия.
С целью профилактики воспалительных заболеваний пред- и интраоперационное введение антибиотиков широкого спектра действия мы начинали у пациенток, страдающих бесплодием, хроническими воспалительными заболеваниями, а также в случаях неполной резекции узла и предполагаемого дополнительного вмешательства на втором этапе эндохирургического лечения.
После выполнения диагностической гистероскопии и получения результатов гистологического исследования с последующей гормональной подготовкой, всем пациенткам была выполнена операция гистерорезектоскопия. С целью коррекции вторичной анемии нами проводилась комплексная терапия, включающая: терапию препаратами железа (сорбифер, ферроплекс и др.), при необходимости гемотрансфузии эритроцитарной массы, свежезамороженной плазмы. В нашем исследовании коррекция анемии проводилось в зависимости от выраженности изменений со стороны картины крови.
Таблица №1
^
Способы и методы коррекции анемии
| Степень анемии | 1 группа (гестагены) | 2 группа КОК | 3 группа аГнРГ |
| Легкая степень Анемии Hb110г\л | Препараты железа (сорбифер, фенюльс) Нв 110- 90 г\л | Препараты железа (сорбифер, фенюльс) Нв 100- 90 г\л | Препараты железа (сорбифер, фенюльс) Нв 110- 90 г\л |
| Средняя степень Анемии Hb 70 –89г\л | Эпокрин, препараты железа Нв 85 -89 г\л | Эпокрин, препараты железа, переливание плазмы и эр. Массы Нв 70-75 г\л | Эпокрин, препараты железа Нв 70- 75 г\л |
| Тяжелая степень анемии Hbдо 70 г\л | Эпокрин, препараты железа переливание плазмы и эр. Массы Нв 60-70 г\л | Эпокрин, переливание плазмы и эр. Массы, препараты железа Нв 55-70 г\л | Эпокрин, переливание плазмы и эр. Массы, препараты железа Нв 45-70 г\л |
При анемии легкой степени – цифры гемоглобина до 110 г\л – проводилось лечение препаратами железа (сорбифер, ферроплекс, мальтоферр) в течение 10 –14 дней.
При анемии средней степени тяжести – гемоглобин 70 –89 г\л – прводилась также терапия препаратами железа совместно с Эпокрином дозе 30-40 МЕ\кг (начальная доза) 2-3 раза в неделю подкожно в течение месяца, затем доза увеличивалась или оставалась неизменной в зависимости от показателей гематокрита и гемоглобина. При повышении гематокрита менее 0,5% в неделю доза увеличивалась на 25 ЕД\кг через каждые две инъекции. При достижении терапевтического эффекта доза оставалась неизменной до оперативного вмешательства.
При выраженной анемии – цифры гемоглобина 70 г/л и ниже – проводилась гемотрансфузия (эритроцитарная масса, свежезамороженная плазма) с применением препаратов железа и эпокрина на протяжении длительного времени, что способствовало достижению положительного эффекта от терапии.
^ Таблица №2
Результаты коррекции анемии.
| АНЕМИЯ | 1 группа Гестагены | 2 группа КОК | 3 группа аГнРГ | Всего | ||||
| 56 б-х | 63 б-х | 56 б-х | 175 б-х | |||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| До Лечения | 25 | 44,7% | 34 | 53,9% | 27 | 48,2% | 86 | 49,2% |
| После Лечения | 11 | 19,7% | 15 | 23,8% | 12 | 21,4% | 38 | 21,7% |
Основной целью гормональной подготовки к гистерорезектоскопии было доведение эндометрия до состояния гипоплазии или атрофии. При этом уменьшение размеров субмукозного узла и изменение его положения относительно стенки матки, а именно увеличение его пролабирования в полость матки было желательным, но не обязательным результатом гормонотерапии. Показателем уменьшения толщины эндометрия служила величина М-эхо при динамическом УЗИ матки. М-эхо величиной в 4 – 5мм было характерно для гипопластичного эндометрия, а в 2-3 мм для атрофичного. Более 4-х месяцев подготовку не проводили, а миомэктомию осуществляли при величине М-эхо в 6-8мм.
Уменьшение размера узла на 1- 1,5 см было отмечено только в 3-й группе у 23 (41%) больных из 56, при этом у 10 больных с размерами узлов в 4-6см, узлы перестали пролабировать в полость матки и стали интрамурально-субсерозными, что потребовало изменения хирургической тактики, а именно выбора лапароскопического или лапаротомического доступа для миомэктомии, а пациентки были исключены из исследования.
^ Таблица №3
Результаты подготовки эндометрия в зависимости от применявшейся гормонотерапии, и её продолжительности.
| Группа Терапия –месяц | 1 группа гестагены | 2 группа КОК | 3 группа аГнРГ | Всего 175 б-х (100%) | |||||
| 56 б-х (100%) | 63 б-х (100%) | 56 б-х (100%) | |||||||
| через 2 месяца | Атрофия М-эхо 2-3мм | Абс. | % | Абс. | % | Абс. | % | Абс. | % |
| -- | -- | -- | -- | 16 | 28,6% | 16 | 9, 2% | ||
| Гипоплазия М-эхо 4-5мм | 2 | 3,5% | 20 | 32% | 24 | 42,8% | 46 | 26,3% | |
| М-эхо ≥ 6-8мм | 54 | 96,5% | 43 | 68% | 16 | 28,6% | 113 | 64,5% | |
| Продолжение терапии | 54 | 43 | 16 | 113 | |||||
| через 3 месяца | Атрофия М-эхо 2-3мм | -- | -- | 3 | 4,7% | 5 | 8,9% | 8 | 4,5% |
| Гипоплазия М-эхо 4-5мм | 20 | 35,7% | 25 | 39,6% | 7 | 12,5% | 52 | 29,7% | |
| М-эхо ≥ 6-8мм | 34 | 60,7% | 15 | 23,8% | 4 | 7,2% | 53 | 30,3% | |
| Продолжение терапии | 34 | 15 | 4 | 53 | |||||
| через 4 месяца | Атрофия М-эхо 2-3мм | -- | -- | 4 | 6,3% | 4 | 7,2% | 8 | 4,5% |
| Гипоплазия М-эхо 4-5мм | 28 | 50% | 6 | 9,5% | -- | -- | 34 | 19,4% | |
| М-эхо 6-8мм | 6 | 10,7% | 5 | 7,9% | -- | -- | 11 | 6,3% | |
Проведение подготовки «чистыми» гестагенами у 56 больных, в течение 4 месяцев, ни в одном случае не позволило добиться атрофии эндометрия. Применение комбинированных прогестинов у 64 больных привело к атрофии эндометрия у 3-х (4,7%) через 3 месяца и ещё у 4-х (6,3%) больных через 4 месяца. Гипоплазия эндометрия через 2 месяца приёма отмечена у 2-х (3,5%) на фоне приёма гестагенов, и у 20 (32%) больных на фоне приёма комбинированных прогестинов. Через 3 месяца гипоплазия эндометрия была ещё у 20 (35,7%) на фоне гестагенов и у 25 (39,6%) на фоне комбинированных прогестинов. В конце четвёртого месяца подготовки «чистыми» гестагенами ещё у 28(50%) пациенток выявлена гипоплазия эндометрия, а из больных принимавших комбинированные прогестины у 6 (9,5%). Неэффективная подготовка эндометрия характеризовалась величиной М-эхо в 6-8мм и отмечена после четырёх месяцев у 6 (10,7%) больных, принимавших «чистые» гестагены и у 5 (7,9%) больных на фоне приёма комбинированных прогестинов.
Через 2 месяца подготовки эндометрия у 56 больных получавших аналог- гонадотропин рилизинг фактора (аГнРГ) атрофия эндометрия отмечена у 16 (28,6%), а гипоплазия у 24-х (42,8%) больных, через 3 месяца атрофия эндометрия достигнута ещё у 5 (8,9%), а гипоплазия ещё у 7 (12,5%) пациенток. К моменту окончания предоперационной подготовки, через 4 месяца, атрофия эндометрия отмечена ещё у 4(7,2%) из 56 пациенток.
Таким образом, применение «чистых» гестагенов позволяет подготовить эндометрий к гистерорезектоскопии, до уровня гипоплазии, в 89,3%, за 4 месяца, комбинированными прогестинами за 4 месяца в 92,1% до гипоплазии, в 6,3% до атрофии эндометрия. Наиболее эффективна подготовка аГнРГ, так через 3 месяца атрофия и гипоплазия эндометрия получена у 98,2% , а через 4 месяца у всех больных.
При первичном вмешательстве у 80 больных с узлами диаметром 1-2см, на фоне гипоплазии эндометрия, узлы удалены полностью у всех. Из 55 больных с узлами 2-4см первично, полностью удалены, на фоне атрофии эндометрия у 9 (16,4%), а на фоне гипоплазии у 27 (49,1%) пациенток, всего 65,6%. Нерадикальным (неполное удаление интрамуральной части) первичное вмешательство было у 8 (23%) из 35 больных с гипоплазией и у 11 (100%) больных с недостаточно подготовленным эндометрием, всего 19 (34,6%) пациенток из 55 с узлами диаметром 2-4см.
Из 30 больных с узлами 4-6см в диаметре первично удалены узлы у 17 (56,7%) на фоне атрофии и у 5 (16,7%) больных на фоне гипоплазии, всего у 22 (73,4%) пациенток. Нерадикальным первичное вмешательство было у 8 (26,7%) больных с большой интрамуральной частью узлов I-го и II-го типов, в условиях хорошо подготовленного эндометрия, атрофия у 6 из них, а гипоплазия у 2-х. Продолжительность операций колебалась от 20 минут до 40 минут и определялась, или полным удалением узла, или достижением максимально допустимого уровня интравазации жидкости диэлектрика в 1,5 литра. При этом вмешательство заканчивалось независимо от величины остающейся интрамуральной части узла. В основном удавалось удалить 2/3 объёма узла. Кровопотеря ни в одном случае не превысила 70 мл, в основном была в пределах от 30 до 50мл.
В ходе проведения операции были ятрогенные ожоги (пассивным электродом 4 случая – 2,4%, осложнения воспалительного и «интравазационного» характера ни в одном случае не отмечены. Ранние послеоперационные осложнения - обострение хронических воспалений внутренних половых органов 3 (1,8 % случаев).
В случаях необходимости сохранения генеративной функции и при условии соблюдения мер безопасности различных методик гистероскопической миомэктомии оправдано повторное (этапное) малоинвазивное эндоскопическое вмешательство. Этапное лечение обосновано и в тех клинических ситуациях, когда нет необходимости в сохранении матки, но риск операции в объёме гистероэктомии больше, чем риск этапных малоинвазивных вмешательств.
Второй этап резекции у 27 (16,4%) больных (13 больных с узлами I типа и 14 больных с узлами II типа) проведен на фоне продолжающейся гормонотерапии, через 1-1,5 месяца, по факту ультразвуковой диагностики пролабирования оставшейся интрамуральной части узла в полость матки. Операции во всех случаях были радикальными, оставшиеся части узлов удалены полностью. Время вмешательств не превышало 20-30 мин, при уровне интравазации жидкости – диэлектрика не более 600мл.
Больные выписывались на 1-2 сутки после операции (максимально 4 дня). Снижение трудоспособности в течение 3-4 дней. Что обеспечивает положительный экономический эффект (снижение количества койко-дней, дней нетрудоспособности). Восстановление менструальной функции и исключение патологических маточных кровотечений в 1-ой и 2-ой группе – в течение 1 месяца, в 3-ей группе – в течение 2-х месяцев. После проведенного лечения у 26 (15%) пациенток с первичным бесплодием у всех наступили желанные беременности в течение 1-2 -х лет, которые закончились родами.
В современной гинекологии гистерорезектоскопия является оптимальным миниинвазивным методом хирургического лечения больных с субмукозным расположением миоматозных узлов. Эта операция дает возможность сохранить репродуктивную функцию, улучшить качество жизни женщины, избежать калечащей органоуносящей операции. Прослеживается и экономический эффект данного вида хирургического лечения: снижение количества койко-дней, укорочение послеоперационного периода, и числа дней нетрудоспособности.
Выводы.
1) Тактика ведения больных с субмукозной миомой матки, при планировании органосохраняющего гистероскопического хирургического лечения определяется предварительной ультразвуковой и окончательной гистероскопической диагностикой размеров узла, его локализации в полости матки и величины его интрамуральной части.
2) Предоперационная супрессия эндо-и миометрия приводит к гипоплазии или атрофии эндометрия, уменьшению толщины миометрия и кровотока в нём, большему пролабированию узла в полость матки, уменьшению диаметра узла. Перечисленные эффекты супрессии эндо- и миометрия способствуют уменьшению начальной скорости интравазации жидкости – диэлектрика и времени вмешательства.
3) Для перевода эндометрия в состояние гипоплазии, чаще всего, и атрофии, редко, возможно применение чистых гестагенов не менее четырех месяцев; комбинированных прогестинов не менее трех месяцев. Наиболее эффективной является подготовка в течение трех- четырех месяцев аналогами гонадотропин –рилизинг гормона, у всех больных развивается атрофия эндометрия.
4)Радикальность миниинвазивной хирургической миомэктомии ограничивается продолжительностью вмешательства, не более 40 минут, обусловленной безопасным уровнем интравазации жидкости-диэлектрика, составляющим 1,5 литра. Ни в одном случае не было электролитных нарушений. В 2,4% случаях отмечены ятрогенные ожоги в области пассивного электрода, а в 1% случаев обострение хронических воспалительных заболеваний внутренних половых органов.
5) Неполное первичное удаление узла было закончено радикальной миомэктомией через 1-1,5 мес., на втором этапе, на фоне продолжающейся супрессии эндо-и миометрия, что позволяет исключить риск перфорации стенки матки при попытках удаления интрамуральной части узла.
6) Частота анемии до лечения составила 49,2%. Лечение железодефицитной анемии у больных с субмукозной локализацией узла перед гистрорезектоскопией, в виду гормонального торможения менструальной функции, является оптимальным. Проводилось препаратами рекомбинантного эритропоэтина (РЭПО) в сочетании с препаратами железа на фоне супрессии эндо-и миометрия. Уровень гемоглобина у всех больных повысился на 10-20 единиц, что явилось хорошим результатом и позволило проводить операцию на фоне компенсированного состояния больных.
^
Практические рекомендации.
- Во время проведения диагностической гистероскопии с использованием как жидкостного, так и газового расширения полости матки, с помощью традиционных эндохирургических инструментов, вводимых через рабочий (операционный) канал гистероскопа, возможно удаление узлов миомы до 10 мм.
- Проведение предоперационной гормональной подготовки эндометрия с целью его супрессии до состояния гипоплазии возможно гестагенными препаратами, монофазными комбинированными эстроген-гестагенными препаратами, аналогами гонадотропин-рилизинг гормона. Для достижения значительного (до 30 %) уменьшения размеров узлов миомы наряду со снижением кровоснабжения миометрия и эффективной атрофизации эндометрия, целесообразно применение в течение 2-3 месяцев «Бусерелина ацетата» -0,25 раствора, 300 мг в день – интраназальный спрей или «Бусерелина -депо» в 3,37 мг один раз в 28 дней. Выбор препарата должен определяться исходным состоянием эндометрия, возрастом пациенток, их соматическим и социальным статусами.
- Для оценки эффективности гистерорезектоскопической миомэктомии целесообразно проведение динамического УЗИ через 1-3 месяца после операции.
- В случае превышения уровня допустимой интравазации жидкости диэлектрика в 1500 мл целесообразно интраоперационное контролируемое введение диуретических средств с целью коррекции гемодилюции и гипонатриемии.
- С целью компенсации вторичной анемии, целесообразно проведение коррекции цифр гемоглобина в предоперационном периоде в зависимости от выраженности анемии на фоне торможения менструальной функции.
- Применение в ходе операции утеротоников и вазопрессоров (окситоцина 5-10 ед и терлипрессина 800-1000мкг) не оправдано. В нашем исследовании при их применении, особенно терлипрессина, наблюдалось выраженное сокращение миометрия тела матки и расширение цервикального канала, что приводило к неконтролируемой потере жидкости из полости матки, и как следствие, падению внутриматочного давления с невозможностью визуализации операционного поля.
- В настоящее время трансцервикальная монополярная электрохирургическая резектоскопическая миомэктомия является методом выбора в лечении больных с субмукозной миомой матки диаметром до 5см, ввиду её высокой эффективности, низким процентом осложнений и снижением экономических затрат, обусловленных уменьшением количества койко-дней. Уровнем практического внедрения целесообразно считать крупные гинекологические стационары городского и республиканского подчинения, с оснащением их необходимым оборудованием и инструментарием, а также проведением курсов по обучению врачей данной методике.
^ Список работ, опубликованных по теме диссертации
1.Кроткова Л.Л. Гистерорезектоскопическая миомэктомия как рациональный метод органсохраняющей операции у больных с субмукозной миомой матки. Анналы хирургии - Москва, 2008, №1 С. 54-58.
2. Кроткова Л.Л., Исамова У.Ш. Эффективность применения препарата «Диферелин» в подготовке больных к гистерорезектоскопической миомэктомии // Врач. - Москва, 2008, № 1 С. 44-46.
3.Исамова У.Ш., Саркисов С.Э., Кроткова Л.Л. Варианты гистероскопического хирургического лечения субмукозного миоматозного узла // Материалы всероссийского форума «Мать и дитя» - Москва, 2006.- С.397-398
4. Кроткова Л.Л., Саркисов С.Э Комплексный подход в подготовке больных к гистерскопическим миомэктомиям // Трудный пациент - Т.5 №9, Москва, 2007,- С 7-10.
5. ИсамоваУ.Ш., Кроткова Л.Л. Гистероскопические технологии в восстановвлении менструальной и репродуктивной функции у больных с субмукозной миомой матки // Сборник материалов IV международного конгресса «Актуальные вопросы вспомогательных репродутивных технологий» – Москва, 2007, – С. 21-22.
6. Кроткова Л.Л., Курчишвили В.И., Исамова У.Ш. Восстановление менструальной и репродутивной функции после гистероскопической миомэктомии // Современные технологии в диагностике и лечении гинекологических заболеваний. – Москва, 2007 – С.325-326.
7. Барсегян Г.О., Литвинцева Н.Г., Кроткова Л.Л. Применение препарата «Бусерелин» с целью подготовки к гистероскопическому удалению субмукозных миоматозных узлов // Современные технологии в диагностике и лечении гинекологических заболеваний. – Москва, 2006. – С.113-114.
8. Исамова У.Ш., Саркисов С.Э., Кроткова Л.Л. Предоперационная медикаментозная подготовка больных с субмукозным миоматозным узлом// Материалы всероссийского форума «Мать и дитя» - Москва, 2006.- С.398-399
СПИСОК ОСНОВНЫХ СОКРАЩЕНИЙ
УЗИ – ультразвуковое исследование
аГнРГ - аналог- гонадотропин рилизинг фактора
РЭПО - препараты рекомбинантного эритропоэтина
Нв - гемоглобин
ЖДА – железо-дефицитная анемия
