Учреждения Российской Академии медицинских наук нии общей реаниматологии имени В. А. Неговского рамн автореферат
| Вид материала | Автореферат |
- Учреждения Российской Академии Медицинских Наук Научно-исследовательском институте, 992.11kb.
- Нии общей реаниматологии, 142.73kb.
- Основные научные вопросы: Механизмы развития ордс, 49.74kb.
- «Современные методы диагностики и лечения в реаниматологии», 25.71kb.
- Сергиев Владимир Петрович Член-корреспондент рамн, доктор медицинских наук, профессор, 829.91kb.
- Программ а VIII всероссийского конгресса, 353.79kb.
- На правах рукописи, 694.69kb.
- Структура и экспрессия mmtv-родственного провируса у больных раком молочной железы, 564.57kb.
- X всероссийский конгресс, 364.53kb.
- Автореферат диссертации на соискание ученой степени, 237.83kb.
Результаты анализа вклада генотипической изменчивости по генам цитокинов (TNF-α G308A, IL-6 G174C) в фенотипическое варьирование количественных, патогенетически значимых для пневмонии признаков (распространенность инфильтрации легких, степень дыхательной недостаточности, выраженность воспалительной реакции по клинико-лабораторным показателям) не выявили достоверных различий в частоте встречаемости аллельных вариантов данных генов среди больных пневмонией в зависимости от ее генеза или особенностей течения основного заболевания
Однако, среди больных обеих групп летальный исход чаще регистрировали у носителей генотипа G/G по локусу TNF-α (р=0,143), но эти данные статистически не достоверны (табл.7). Различий в частоте встречаемости аллелей гена IL-6 в группах с различным течением или исходом основного заболевания выявлено не было.
Таблица 7
Частота встречаемости генотипов генов TNF-a и IL-6 в I и II группах в зависимости от исхода основного заболевания
| Показатели | Значение показателей | ||
| Локус | Генотип, [абс.зн/%] | Больные исследованных групп, n=524 | |
| выжившие, n=445 | умершие, n=79 | ||
| TNF-a G308A | G/G | 337 (76,07) | 65 (82,28) |
| G/A | 106 (23,92) | 14 (17,72) | |
| A/A | 0 (0,0) | 0 (0,0) | |
| IL-6 G174C | G/G | 122 (27,54) | 30 (39,47) |
| G/C | 201 (45,37) | 30 (39,47) | |
| C/C | 120 (27,09) | 16 (21,06) |
Анализ выраженности цитокинемии и частоты встречаемости аллельных вариантов генов TNF-a G308A и IL-6 G174C не выявил статистически достоверных различий.
Была изучена динамика содержания цитокинов в сыворотке венозной крови и бронхо-альвеолярной лаважной жидкости (БАЛЖ) у больных пневмонией различного генеза, а также при развитии критических состояний.
Содержание цитокинов в сыворотке венозной крови и бронхоальвеолярной жидкости у больных внебольничной и нозокомиальной пневмонией
Анализ результатов исследования показал, что содержание цитокинов в сыворотке венозной крови и БАЛЖ у больных пневмонией различного генеза при поступлении в ОРИТ был достоверно выше, чем у лиц группы контроля в 3,5-922 раза. Исключение составил уровень IL-4 в БАЛЖ, который в группе больных на момент начала исследования и в контрольной выборке почти не различались (табл.8). Мониторинг цитокинового профиля у больных выявил различия в зависимости от генеза пневмонии преимущественно в сыворотке венозной крови, наиболее значимые различия зарегистрированы для IL-8 (р=0,008) и IL-1β (р=0,001) в сыворотке крови у больных II группы на 7-е и 14 сутки исследования.
Таблица 8
Уровень цитокинов в сыворотке венозной крови и БАЛЖ у больных исследованных
групп при поступлении в ОРИТ и в контрольной группе (M±m, пг/мл)
| Цитокины, (пг/мл) | Контроль n=28 | Больные (ВП+НП, n=137) | Контроль, n=28 | Больные (ВП+НП, n=137) |
| Венозная кровь | БАЛЖ | |||
| IL-6 | 2,40±0,41 (1,0 – 3,86) | 214,07±34,00*** (2,0 - 2182,0) | 7,07±1,71 (0,73 – 20,28) | 358,23±53,00** (12,18 – 1800,60) |
| IL-1β | 2,21±0,49 (0,14 – 4,95) | 8,98±1,43** (1,66 – 103,0) | 28,31±7,99 (0,86 – 79,18) | 217,30±29,52** (12,38 – 512,84) |
| IL-8 | 19,61±4,30 (4,79 – 34,32) | 235,68±43,86*** (11,08 – 2834,0) | 132,0±17,76 (70,0 – 168,0) | 2751,80±242,09*** (9,41 – 4973,48) |
| TNF-α | 5,27±1,01 (0,01 – 10,62) | 32,05±4,99*** (3,9 – 360,0) | 9,50±2,53 (0,1 – 19,41) | 60,17±13,48*** (2,01 – 2014,0) |
| IL-10 | 3,40±0,38 (1,96 – 6,19) | 13,14±1,94*** (0,3 – 92,10) | 8,67±2,37 (3,94 – 28,45) | 33,99±11,61*** (2,01 – 530,0) |
| IL-4 | 2,34±0,99 (0,1 – 7,71) | 6,03±0,69** (0,68 –35,45) | 5,81±1,33 (0,11 – 10,99) | 6,00±0,49 (0,86 – 15,46) |
Примечание. В скобках указаны минимальные и максимальные значения.
Достоверность значений по отношению к контрольной группе:
*р<0,05 **р<0,01, ***р<0,001
Результаты исследования показали, значимое повышение IL-8 (р=0,008) и IL-1β (р=0,001) в сыворотке крови у больных II группы на 7-е и 14 сутки исследования. Уровень этих же цитокинов достоверно повышался во второй группе и в БАЛЖ: IL-8 (р=0,018); IL-1β (р=0,05) (таб.7). При этом динамика изменений цитокинов была неодинаковой и зависела от течения основного заболевания, степени тяжести пневмонии, вида развившихся осложнений.
Учитывая, что при пневмонии очаг воспаления локализован в легких, получены достоверные различия в содержании цитокинов непосредственно в БАЛЖ. В группе I значительное повышение TNF-α зарегистрировано в 1-е сутки - 116,85±31,89 (р=0,004) и на 7-е сутки – 221,90±112,16 (р=0,003), с последующим их снижением, а во II-й группе – увеличение на 3-и сутки с 34,85±11,85 до 81,91±29,07, на 14-е сутки достигало 191,95±87,09 (р=0,05) (таб.8).
Наиболее распространенный временной промежуток манифестации НП, в том числе вентилятор-ассоциированной (ВАП), соответствовал 7-10-м суткам, а сепсиса и органной недостаточности – 7-14-м суткам и позже.
Динамика уровня цитокинов в группах I и II при развитии критических состояний (ОРДС, сепсис, органная недостаточность)
Сравнительный анализ показал, что динамика уровня цитокинов (IL-6, IL-8, IL-1β, TNF-α, IL-10 и IL-4) в сыворотке крови у больных исследованных группах при развитии критических состояний схожа независимо от вида осложнений, но несколько отличается количественно, что свидетельствует об общих механизмах развития.
При развитии критических состояний (ОРДС, сепсис, органная недостаточность) содержание цитокинов TNF-α, IL-6 и IL-1β характеризуется высокими величинами на протяжении всего периода исследования. В случаях развития ОРДС динамика уровня цитокинов в обеих группах схожа, наибольшее число достоверных различий в крови и БАЛЖ, как правило, лишь к 10-14 суткам исследования. Так, повышение содержании IL-6 в крови во все сроки исследования: в 1-е (р=0,02), 3-и (р=0,02), 7-е (р=0,009), 10-е (р=0,002) и 14-е сутки (р=0,0007), а в БАЛЖ лишь на 14-е сутки (р=0,004). Однако при развитии различных степеней ОРДС количественно содержание интерлейкинов превышала аналогичные значения в два и более раза (рис.8,9).
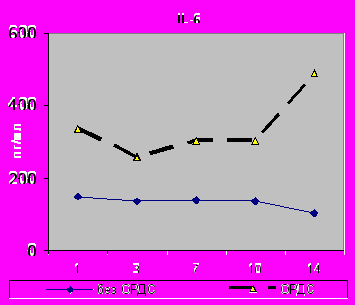 | 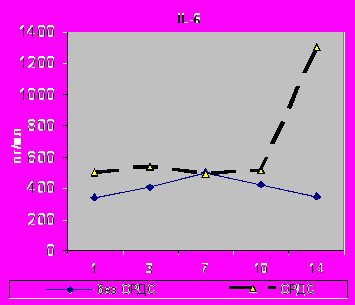 |
| Рис.8. Динамика содержания IL-6 в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп. | Рис.9. Динамика содержания IL-6 в БАЛЖ с 1 по 14-е сутки исследования у больных I - II групп. |
Выявлено повышение уровня IL-8 в крови при ОРДС на 3-и сутки (р=0,01), 7-е (р=0,03) и 14-е сутки (р=0,00001), а в БАЛЖ на 14-е (р=0,0009). Зарегистрирована аналогичная динамика уровня IL-1β в крови на 3-и сутки (р=0,00004), 7-е (р=0,000000), 10-е (р=0,0002) и 14-е сутки (р=0,0002), а в БАЛЖ в 1-е сутки (р=0,035) и 10-е сутки (р=0,003).
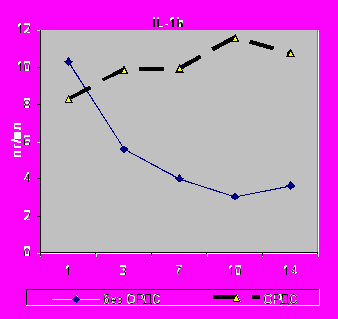 | 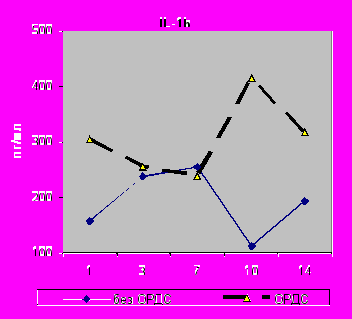 |
| Рис.10. Динамика содержания IL-1β в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп в случаях развития ОРДС. | Рис.11. Динамика содержания IL-1β в БАЛЖ с 1 по 14-е сутки исследования у больных I - II групп групп в случаях развития ОРДС. |
Среди наиболее ранних маркеров развития критических состояний выявлен уровень TNF-α в крови. Так, при развитии ОРДС его содержание постоянно повышалось, начиная с первых суток исследования, составив: в 1-е сутки (р=0,02), 3-и (р=0,009) и 7-е (р=0,01), а концентрация данного цитокина в БАЛЖ достоверно менялась лишь к 10-м суткам исследования (р=0,0005) (рис.12,13).
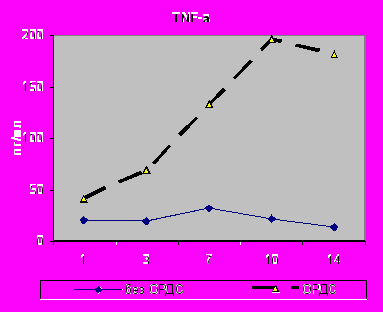 | 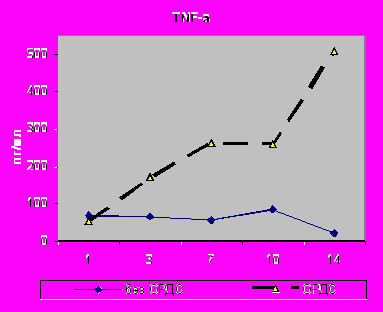 |
| Рис.12. Динамика содержания TNF-α в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп. | Рис.13. Динамика содержания TNF-α в БАЛЖ с 1 по 14-е сутки исследования у больных I - II групп. |
Динамика интерлейкинов противоположной направленности в крови при ОРДС была следующей: уровень IL-4 снижался к 14-м суткам (р=0,004), при этом его содержание в БАЛЖ существенно не менялось; содержание IL-10 снижалось по сравнению с исходным и в крови (с 18,26±3,57 до 4,81±9,65, р=0,02), и в БАЛЖ (с 65,88±38,67 до 17,23±5,81, р=0,045).
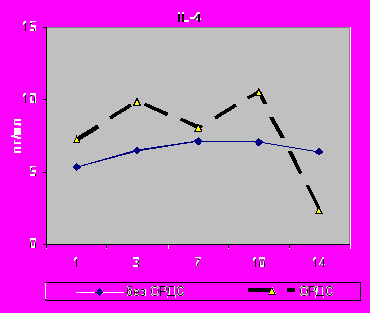 | 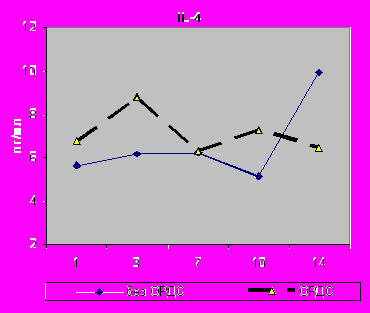 |
| Рис.14. Динамика содержания IL-4 в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп групп в случаях развития ОРДС.. | Рис.15. Динамика содержания IL-4 в БАЛЖ с 1 по 14-е сутки исследования у больных I - II групп групп в случаях развития ОРДС.. |
Установлена сильная корреляционная связь между динамикой цитокинов в крови при развитии ОРДС и исходом основного заболевания (r=0,69).
Аналогичная тенденция наблюдалась и при оценке лабораторных показателей общее количество лейкоцитов в периферической крови, уровень средних молекул и значение лейкоцитарного индекса интоксикации (рис.16, 17).
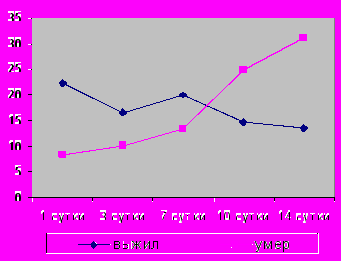 *** *** ** | 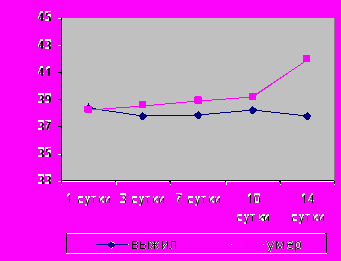 * *** |
| Рис.16. Динамика количества лейкоцитов у больных ВП при развитии ОРДС в зависимости от исхода. Достоверность значений: **р≤0,02; ***р≤0,001 | Рис.17. Динамика температуры тела у больных ВП при ОРДС в зависимости от исхода. Достоверность значений: *р≤0,05; ***р≤0,001 |
При развитии сепсиса наиболее ранние отличия зарегистрированы в содержании IL-10 в сыворотке крови: его значения были достоверно выше уже в первые сутки исследования по сравнению с теми, у кого не развился сепсис, составив 23,44±6,02 (р=0,002), с последующим снижением к 14-м суткам до 7,17±2,71 пг\мл. Статистически значимо различался уровень IL-1β в сыворотке крови на 3-и сутки 8,83±0,71 (р=0,03), 7-е сутки 9,31±1,06 (р=0,001) и 14-е сутки составил 10,44±2,0 (р=0,0002). В более поздние сроки зарегистрированы отличия в динамике уровня следующих цитокинов в сыворотке венозной крови: достоверное повышение IL-6 на 10-е сутки 328,02±61,98 (p=0,004) и 14-е сутки 393,11±121,65 (p=0,01) (рис.18,19).
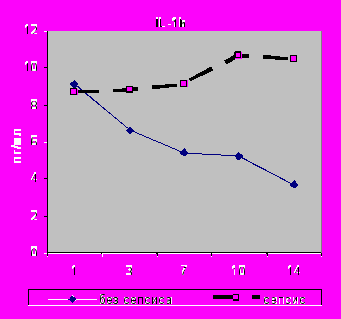 | 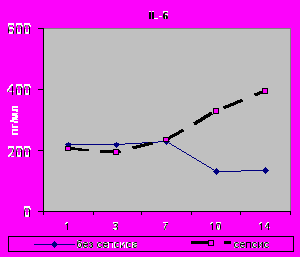 |
| Рис.18. Динамика содержания IL-1β в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп. | Рис.19. Динамика содержания IL-6 в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп. |
Статистически значимое увеличение уровня TNF-α на 14-е сутки 207,68±141,37 (р=0,02); достоверное снижение содержания на 14-е сутки IL-8 (273,39±77,30, р=0,04) и IL-4 (1,84±0,6, р=0,001) (рис.20, 21).
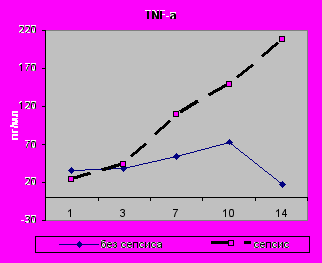 | 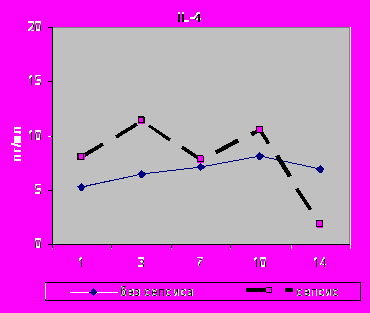 |
| Рис.20. Динамика содержания TNF-α в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп. | Рис.21. Динамика содержания IL-4 в сыворотке крови с 1 по 14-е сутки исследования у больных I - II групп. |
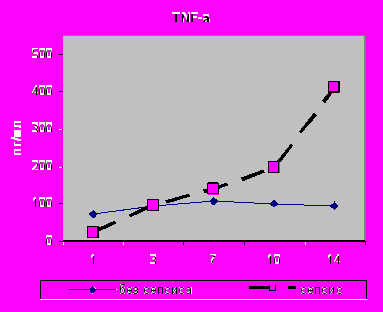
Уровень IL-10 в БАЛЖ при сепсисе был также выше в первые сутки (р=0,02) с последующим снижением к 14-м суткам с 86,91 до 9,0 пг\мл. К 14-м суткам в БАЛЖ достоверно повышался IL-6 с 286,91 до 1465,83 (p=0,02); IL-8 с 2338,72 до 3513,82 (р=0,02) и TNF- α с 21, 87 до 409,57 (р=0,01) (рис.22, 23).
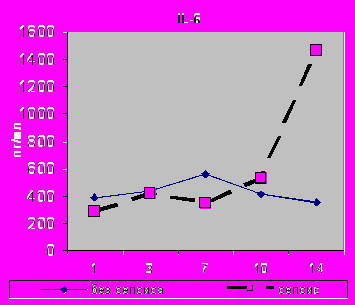 ** |  * |
| Рис. 22. Динамика уровня цитокинов БАЛЖ на этапах исследования у больных пневмонией различного генеза при сепсисе. Достоверность при сравнении: *р≤0,05; **р≤0,02; ***р≤0,001 | |
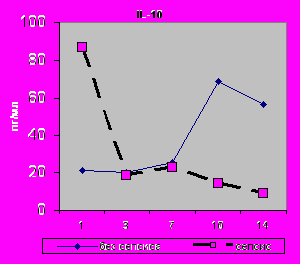 ** * | 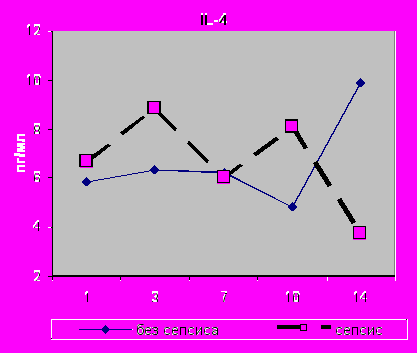 |
| Рис. 23. Динамика уровня цитокинов БАЛЖ на этапах исследования у больных пневмонией различного генеза при сепсисе. Достоверность при сравнении: *р≤0,05; **р≤0,02; ***р≤0,001 |
Развитие органной недостаточности сопровождалось достоверным увеличинием всех исследованных цитокинов провоспалительного действия, но с 1-суток выявлены изменения уровня IL-6 (p=0,003), на 7-е сутки (р=0,04), на 10-е (p=0,002), на 14-е (p=0,0001); IL-8 на 3-и сутки (р=0,01), на 7-е (р=0,002), на 14-е (р=0,00002); TNF-α на 3-и сутки (р=0,003), на 7-е (р=0,02); IL-1β на 3-и сутки (р=0,00001), на 7-е (р=0,000000), на 10-е (р=0,0007), на 14-е сутки (р=0,00001). Одновременно достоверно снижался уровень противовоспалительных цитокинов: IL-4 в 1-е сутки (р=0,01) и 14-е (р=0,00002); IL-10 в 1-е сутки (р=0,0004) и на 14-е (р=0,004).
Содержание IL-1β в БАЛЖ было достоверно выше с первых суток (р=0,004) исследования среди тех, у кого развилась в последующем органная недостаточность, составив в 1-е сутки 293,72±53,76, а на 10-е сутки 424,55±90,17 (р=0,005). Статистически значимо повышается уровень IL-8 в БАЛЖ на 7-е сутки с 3072,51±284,11до 3179,40±535,0 на 10-е сутки (р=0,03) и на 14-е сутки составил 3236,75±343,61 (p=0,00002). На 14-е сутки повышался уровень IL-6 (p=0,004), IL-10 (р=0,001), TNF-α (р=0,002).
В ходе исследования выявлена взаимосвязь уровня цитокинов в сыворотке крови с исходом основного заболевания. Так, в группе умерших по сравнению с выжившими зарегистрированы изначально более высокие значения противовоспалительных интерлейкинов (IL-4, IL-10) в крови и БАЛЖ с последующим их достоверным снижением к 14-м суткам. Одновременно, уровень провоспалительных цитокинов (TNF-α, IL-6, IL-8, IL-1β) характеризовался повышением к 10-14-м суткам. Выявлена сильная корреляционная зависимость между уровнем цитокинов TNF-α и IL-1β в сыворотке крови на 3-7-10-14-е сутки исследования и исходом заболевания:
TNF-α: на 3-и сутки (r=0,69), 7-е (r=0,8), 10-е (r=0,92) и 14-е сутки (r=0,98)
IL-1β: на 7-е сутки (r=0,68), 10-е (r=0,95) и 14 (0,96).
В целом, полученные результаты свидетельствуют, что наличие определенных генотипов генов ферментов метаболизма ксенобиотиков, гена ангиотензин-превращающего фермента их комбинаций может оказывать существенное влияние на предрасположенность к риску возникновения внебольничной и нозокомиальной пневмонии. Результаты ассоциативного исследования показали участие генов ферментов биотрансформации ксенобиотиков и гена ACE Ins/Del в развитии осложненного течения пневмонии, выявлена связь с исходом критических состояний, что позволило раскрыть некоторые генетические аспекты пневмонии как многофакториального заболевания.
В ходе исследования показано влияние изученных генов, задействованных в формировании клинического фенотипа заболеваний: гены GSTM1 Ins/Del, GSTP1 A313G , CYP1А1 G606T и ACE Ins/Del связаны с особенностями течения и исходом заболевания. Одним из предполагаемых функциональных механизмов, лежащих в основе полученных ассоциаций, может быть участие белковых продуктов соответствующих генов в метаболизме эндогенных ксенобиотиков, в том числе многочисленных медиаторов воспаления. Актуальность продолжения исследований сравнительного характера клинически различных групп заболеваний не вызывает сомнения, поскольку полученные результаты позволяют не только приблизиться к пониманию молекулярно-генетических основ подверженности к ним, но и в дальнейшем открывают перспективы профилактики их развития.
Выводы
- Изучение патоморфоза пневмоний выявило изменение структуры осложнений в виде увеличения числа случаев респираторного дистресс синдрома и снижения частоты развития гнойно-деструктичных осложнений, а также повышения роли микробных ассоциаций (St. aureus MRSA ± Ps.aeruginosa+ Ac.baumannii; Kl. pneumoniae ± E. coli + Ac.baumanni) в развитии критических состояний.
- Аллельные варианты генов детоксикации ксенобиотиков и гена ангиотензин-превращающего фермента сопряжены с риском возникновения внебольничной пневмонии: CYP1A1 606T/T (р=0,016; OR=1,61), GSTM1 I/* (р=0,012; OR=1,65) ACE D/D (р=0,002; OR=1,97).
- Аллельные варианты изученных генов ассоциированы с развитием осложненного течения внебольничной пневмонии: CYP1A1 (606T/T) (р=0,0017; OR=1,62), GSTM1 (I/*) (р=0,045; OR=1,4) и ACE (D/D) (р=0,048; OR=1,7).
- Минорный аллель гена GSTP1 A313G (генотип G/G) сопряжен с повышенным риском развития нозокомиальной пневмонии (р=0,03; OR=3,42).
- Инсерционно-делеционный полиморфизм гена ACE Ins/Del ассоциирован с исходом критических состояний: генотипы I/I и I/D сопряжены с благоприятным исходом (р=0,01), а генотип D/D – с летальным (р=0,01).
- Генотип 606G/* гена CYP1A1 обладает протективной направленностью относительно риска развития пневмонии различного генеза (р=0,005; OR=0,66).
- Однолокусные эффекты усиливаются в случаях комбинации генотипов: относительно предрасположенности к риску возникновения внебольничной пневмонии значимо сочетание CYP1A1 606T/T - GSTM1 I/* (р=0,006; OR=1,9); более выраженное протективное влияние при выявлении комбинации GSTM1 D/D - CYP1A1 G606T (р=0,003; OR=0,5).
- Аллельные варианты гена детоксикации ксенобиотиков GSTP1 A313G сопряжены с эффективностью антибактериальной терапии при лечении внебольничной пневмонии: у носителей генотипа A/A лучше результаты лечения амоксициллином/клавуланатом (р=0,00004; OR=2,13) и левофлоксацином (р=0,003; OR=1,73); у носителей G-аллеля в гомо- и гетерозиготном состоянии лучше результаты лечения цефалоспоринами 3-4 поколений (р=0,00010; OR=2,08).
- Результаты ассоциативного исследования позволили выявить группу людей повышенного риска возникновения внебольничной пневмонии, госпитализировать больных на ранних стадиях заболевания, осуществить индиндивидуальный подход к назначению антибактериальной терапии по данным генотипирования, что способствовало уменьшению количество случаев осложненного течения заболевания с 69,7% до 9,1% и сокращению длительности госпитализации с 28,7±3,1 до 16,6±1,9 суток.
- Прогностическим маркером развития критических состояний (ОРДС, сепсис, органная недостаточность) является проградиентное увеличение уровня провоспалительных цитокинов в сыворотке крови: TNF-α (р=0,035), IL-1β (р=0,00001) и IL-6 (р=0,0001).
- Выявлена сильная корреляционная зависимость между уровнем TNF-α (r=0,96), IL-1β (r=0,92) в сыворотке крови и неблагоприятным исходом.
