Курский Государственный Медицинский Университет Кафедра хирургических болезней №1 Зав кафедрой профессор Иванов С. В. Тема лекции
| Вид материала | Лекции |
- Курский Государственный Медицинский Университет Кафедра хирургических болезней №1 Зав, 170.21kb.
- Курский Государственный Медицинский Университет Кафедра хирургических болезней №1 Зав, 22.09kb.
- Рекомендована к утверждению в качестве типовой, 411.29kb.
- Рекомендована к утверждению в качестве типовой, 247.49kb.
- Рекомендована к утверждению в качестве типовой, 233.7kb.
- В. С. Васильев профессор кафедры инфекционных болезней с курсом детских инфекций Учреждения, 414.81kb.
- Волгоградский государственный медицинский университет кафедра хирургических болезней, 26.87kb.
- Составители: С. М. Смотрин, 230.69kb.
- Пояснительная записка, 255.61kb.
- Пояснительная записка Педиатрия, 297kb.
Курский Государственный Медицинский Университет
Кафедра хирургических болезней № 1
Зав.кафедрой профессор Иванов С.В.
Тема лекции: Хроническая артериальная недостаточность
Цель лекции: обучение, воспитание.
Актуальность: Заболевание в возрасте свыше 55 лет наблюдается у 1,6% обследованных лиц. У 40-45% больных в течение 5 лет возникают инфаркты и инсульты. 30% больных умирают.
Материалы:
Эпидемиология заболеваний периферических артерий
В возрасте > 55 лет 1,6 % обследованных лиц (около 8 тысяч – Роттердамское исследование) сообщили о наличии у них симптомов перемежающейся хромоты (Meijer, 1998).Действительная же ее распространенность – 6,3% (при асимптомных формах - 19,1%, т.е. в 3 раза больше);
В США и Западной Европе диагноз ХОЗАНК установлен у 6,3 млн лиц (Dormandy, 1995). При этом действительное число данных больных 18,5 млн (9,5% всего населения старше 50 лет);
Асимптомные формы ХОЗАНК встречаются
в 3-4 раза чаще: для лиц моложе 50 лет < 5%, старше 70 лет > 20% (Vеrhaeghe, 1998)
Развитие ХОЗАНК (популяция > 55 лет)
Варианты развития:
- асимптомные формы
- перемежающаяся хромота
- критическая ишемия
Через 5 лет:
хирургическое вмешательство 7%
«большие ампутации» 4%
СС заболевания и смертность
- острые ишемические эпизоды (инсульт, инфаркт)
- нефатальные – 20%
- фатальные – 30%
(Dormandy, 1991)
ОККЛЮЗИОННЫЕ ПОРАЖЕНИЯ АРТЕРИЙ
1. Атеросклероз:
-облитерирующий атеросклероз н/конечностей
-синдром Лериша
-поражение экстракраниальных сосудов головного мозга
2. Артериит:
-облитерирующий тромбангоит (болезнь Бюргера)
-неспецифический аорто-артериит (синдром Такаясу)
3. Постэмболическая и посттравматические окклюзии
4. Врожденные гипо- и аплазии
Методы исследования
- Коагулограмма
- Липидный спектр сыворотки крови
- Термометрия
- Реовазография
- Капилляроскопия
- Триплексное ангиосканирование
- Ангиография
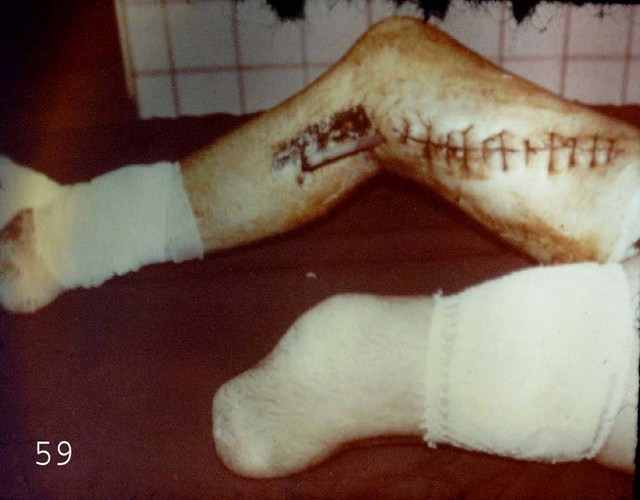
Степени хронической ишемии нижних конечностей по А.В. Покровском
I - дистанция безболевой ходьбы более 1 км.
IIа- дистанция ходьбы более 200 м
IIб - дистанция ходьбы менее 200 м
III - боли в состоянии покоя
IV - трофические расстройства, гангрена.
Критическая ишемия нижних конечностей – III и IV степени по Покровскому А.В.
Окклюзия сосуда – полное прерывание кровотока.
Стеноз сосуда – частичное прерывание кровотока
Критический стеноз – облитерация более 70% просвета сосуда
Клинически значимый стеноз – облитерация более 50% просвета сосуда.
ОБЛИТЕРИРУЩИЙ АТЕРОСКЛЕРОЗ
ПАТОГЕНЕЗ:
- гиперлипопротеинемия
- атеросклеротические бляшки на эндотелии
- сужение просвета артерии
- нарушение системы гемостаза (триада Вирхова)
- ишемия
- некроз
ОБЛИТЕРИРУЩИЙ АТЕРОСКЛЕРОЗ:
типичные сегменты поражения
- Окклюзия бифуркации аорты (синдром Лериша).
- Подвздошно- бедренный сегмент.
- Бедренно-подколенный сегмент.
- Периферический сегмент (окклюзия артерий голени).
- Сочетаные окклюзии (мультифокальный атеросклероз).
ОБЛИТЕРИРУЮЩИЙ ТРОМБАНГИТ
Хроническое системное заболевание проявляющееся вначале спазмом, а затем облитерацией и тромбозом мелких, а затем и более крупных артерий
ОБЛИТЕРИРУЮЩИЙ ТРОМБАНГИТ
ПАТОГЕНЕЗ:
спазм > ишемия стенки артерии > некроз стенки > склероз стенки > тромбоз и облитерация мелких, а затем крупных артерий.
ЖАЛОБЫ:
-повышенная чувствительность к низким температурам
-чувство усталости в больной конечности
-чувство онемения, парестезии, судороги
-синдром перемежающейся хромоты
-боль в покое; в поздних стадиях трофические расстройства
ОБЛИТЕРИРУЮЩИЙ ТРОМБАНГИТ
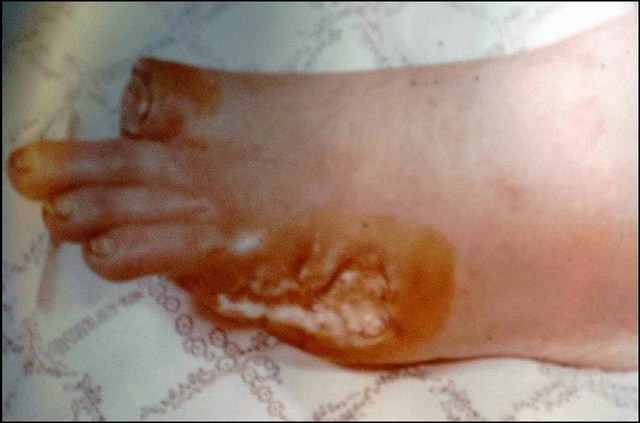
ОСМОТР:
-бледность кожных покровов
-атрофия мышц, кожи
-деформация ногтевых пластинок
-гиперкератоз
ПАЛЬПАЦИЯ:
-сухость кожи, снижение температуры
-снижение или отсутствие пульсации
ОБЛИТЕРИРУЮЩИЙ ТРОМБАНГИТ
Стадии функциональных расстройств
1. Спастическая - жалобы носят проходящий характер
2. Органических поражений и облитерации
По течению заболевания
1. Острое злокачественное (когда в срок от 3 мес. до 1 г. заболевание приобретает системный характер)
2. Хроническое - развитие в виде обострений и ремиссий)
Клиника облитерирующих заболеваний нижних конечностей
- Синдром перемежающейся хромоты.
- Похолодание, зябкость стоп; парестезии.
- Обеднение волосяного покрова.
- Бледность и истончение кожи конечностей.
- Снижение кожной температуры.
- Отсутствие или ослабление пульсации ниже уровня поражения.
ЛЕЧЕНИЕ
- коррекция факторов риска: лечебная физкультура, тренировочная ходьба;
- липидокоррегирующая терапия (ловастатин);
- прием тромбоцитарных дезагрегантов (тромбоАСС, кардиомагнил, клопидогрел);
- улучшение периферического
кровообращения (пентоксифиллин, трентал, курантил);
- метаболическая терапия (танакан, алликор);
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
РЕКОНСТРУКТИВНЫЕ ОПЕРАЦИИ:
- Эндартерэктомия с пластикой
- Шунтирование
-Протезирование
-Эндовазальная ангиопластика и стентирование
Эндартерэктомия с ангиопластикой
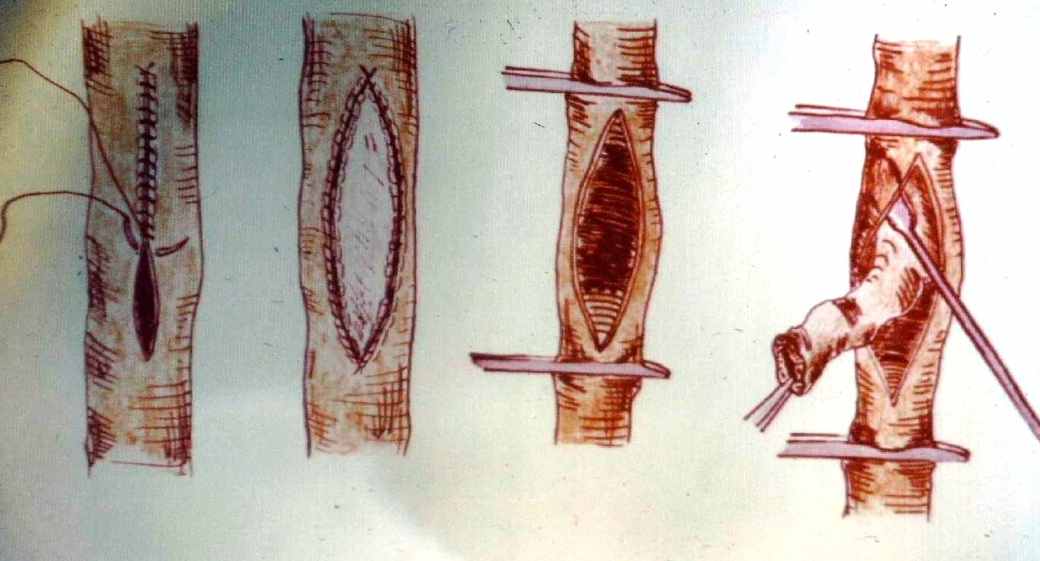
эндартерэктомия
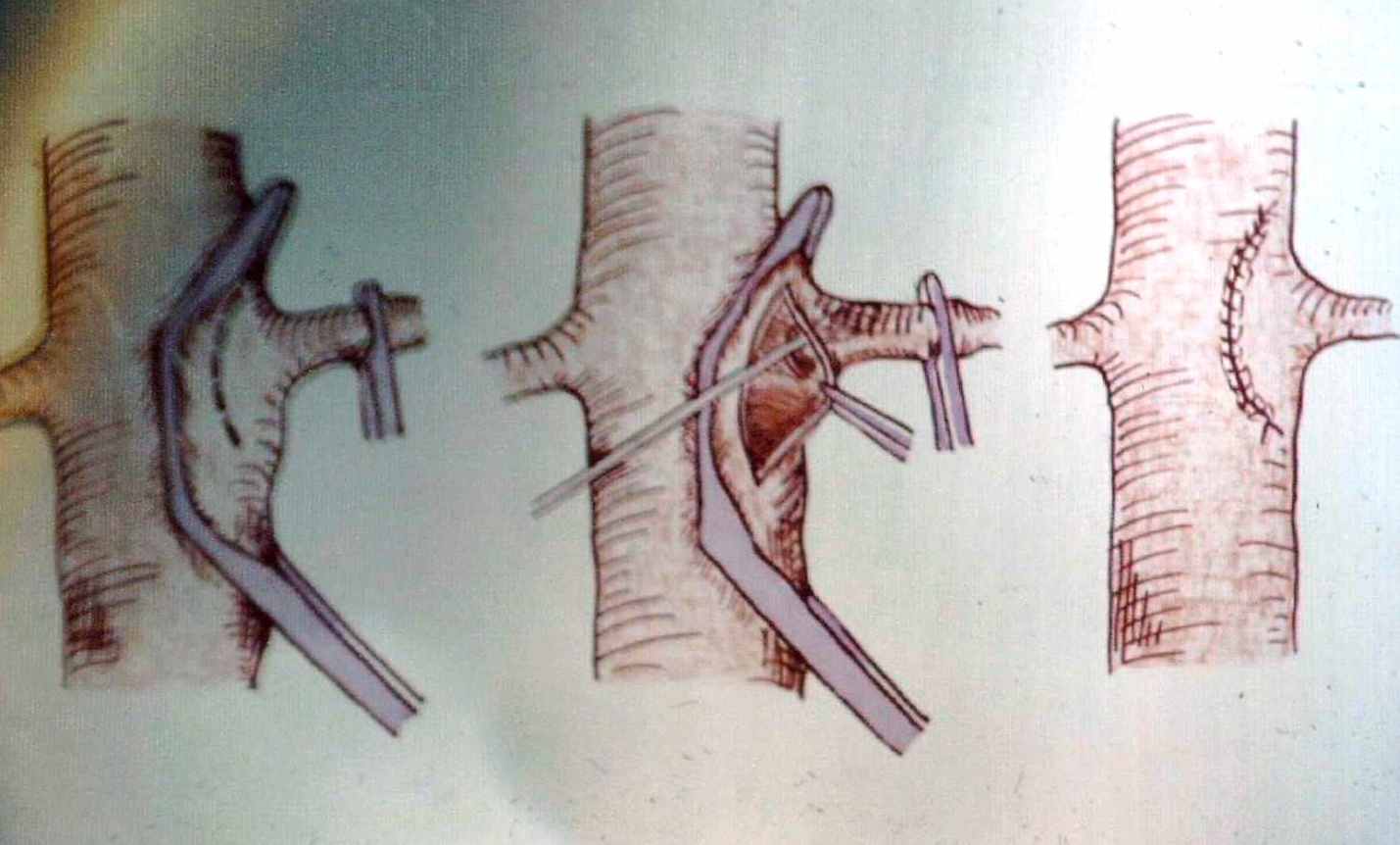
Подвздошно-бедренное шунтирование
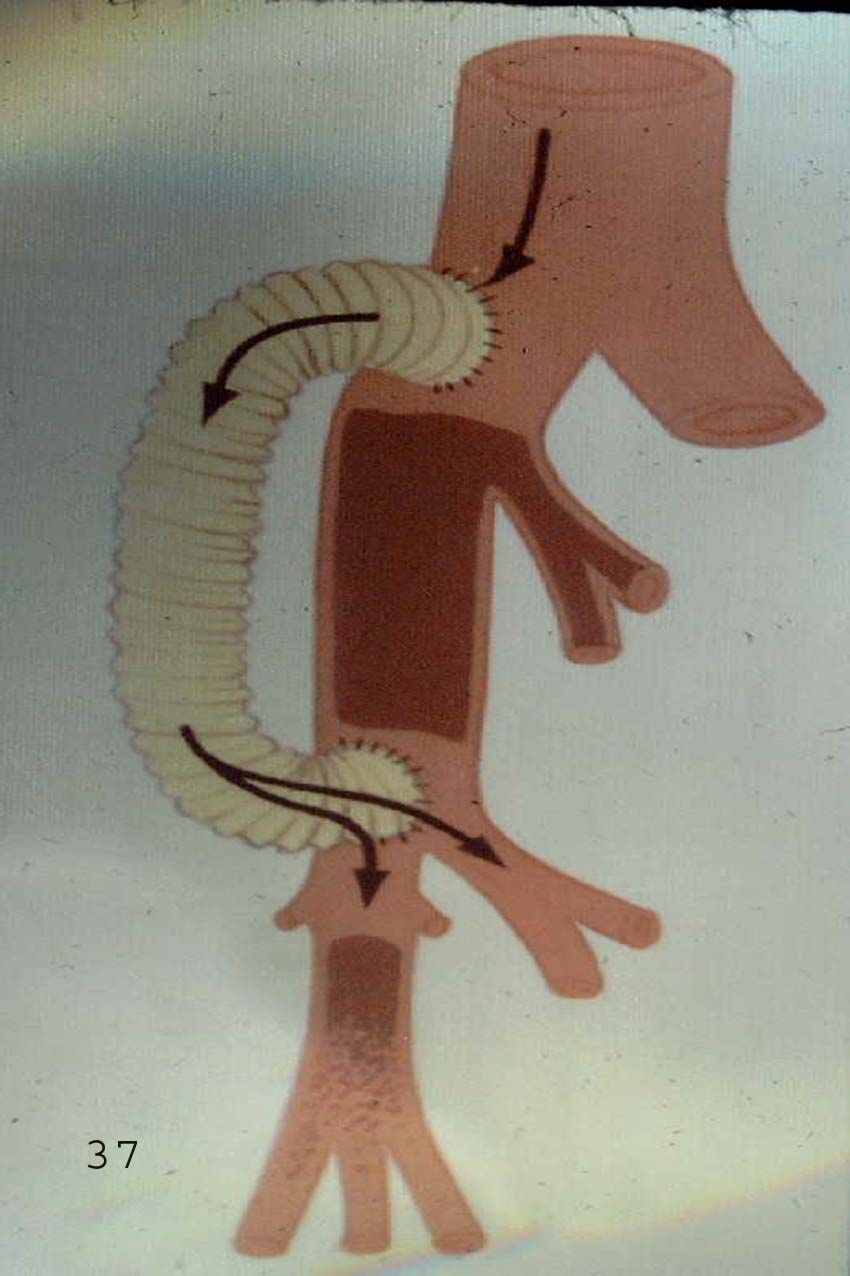
Сонно-подключичное шунтирование
Сонно-сонное шунтирование (справа)
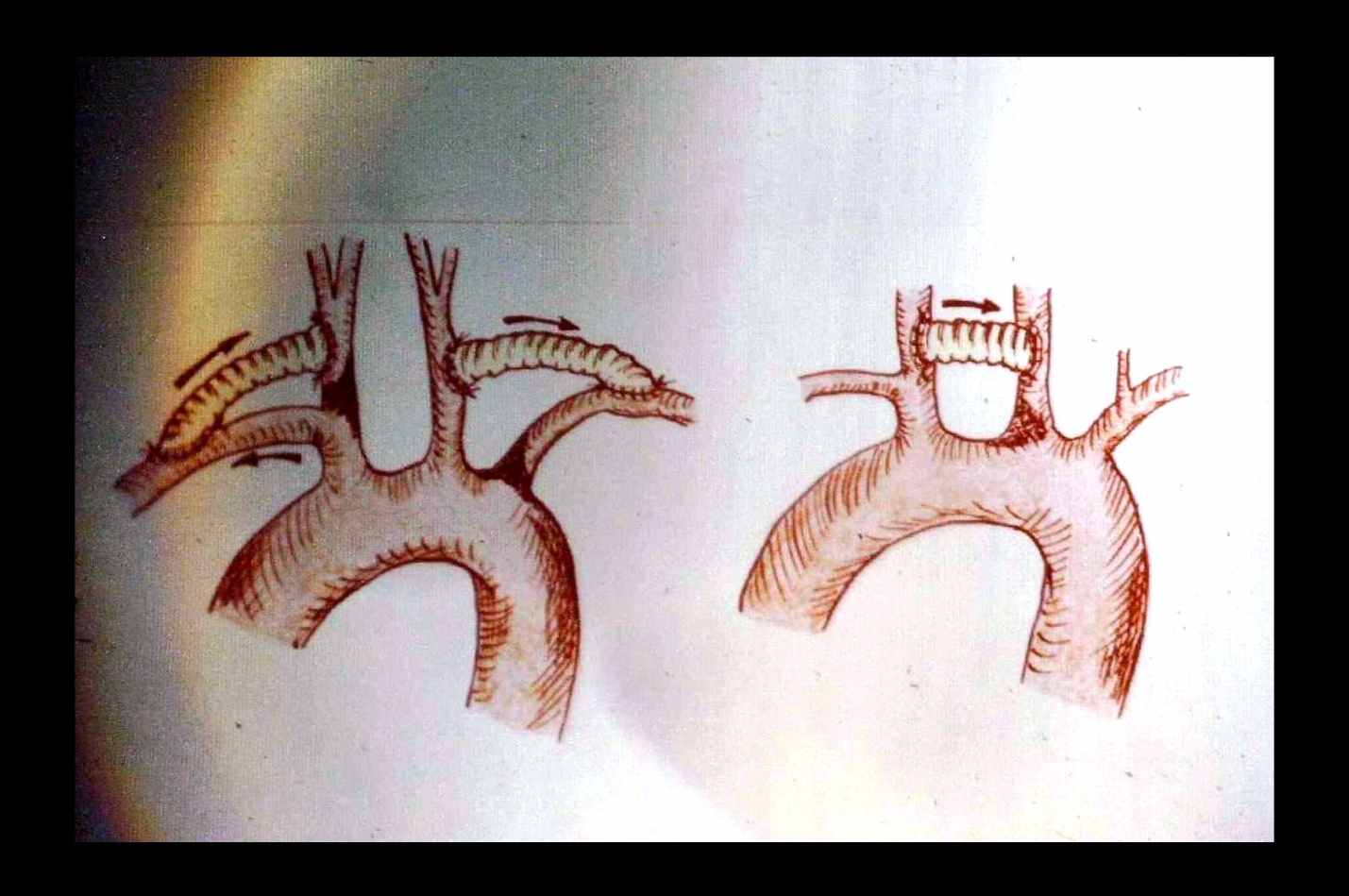
Подвздошно-бедренное протезирование
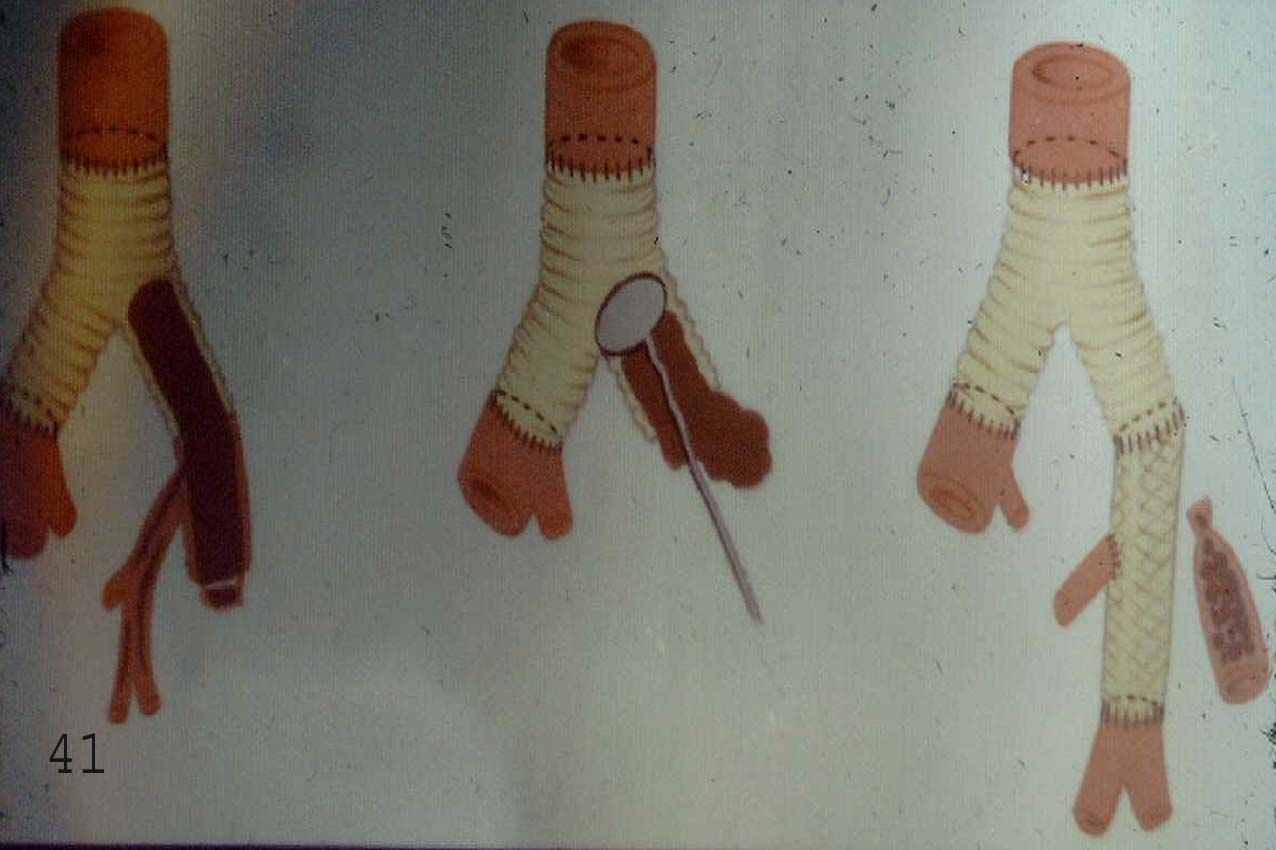
Бедренно-бедренное перекрестное шунтирование
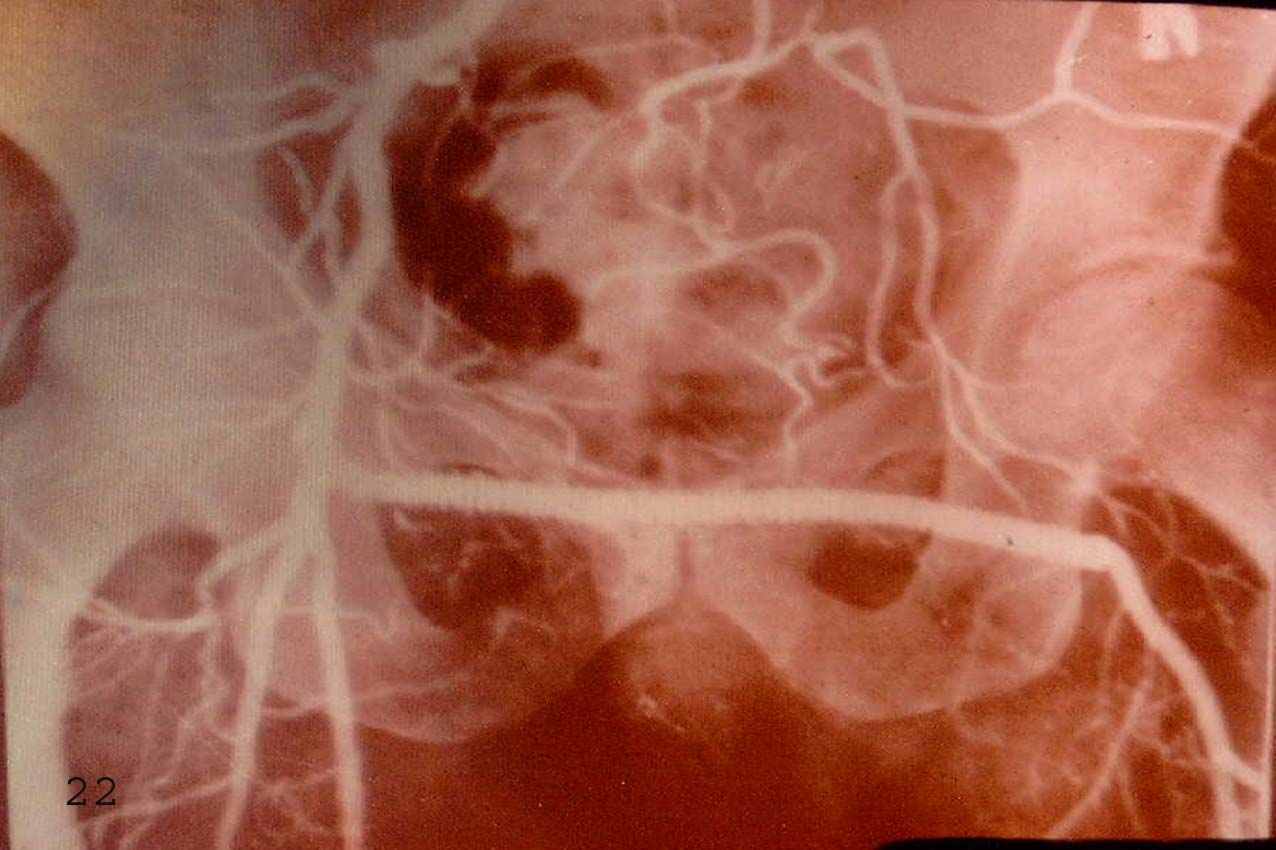
Бедренно-подколенное шунтированое
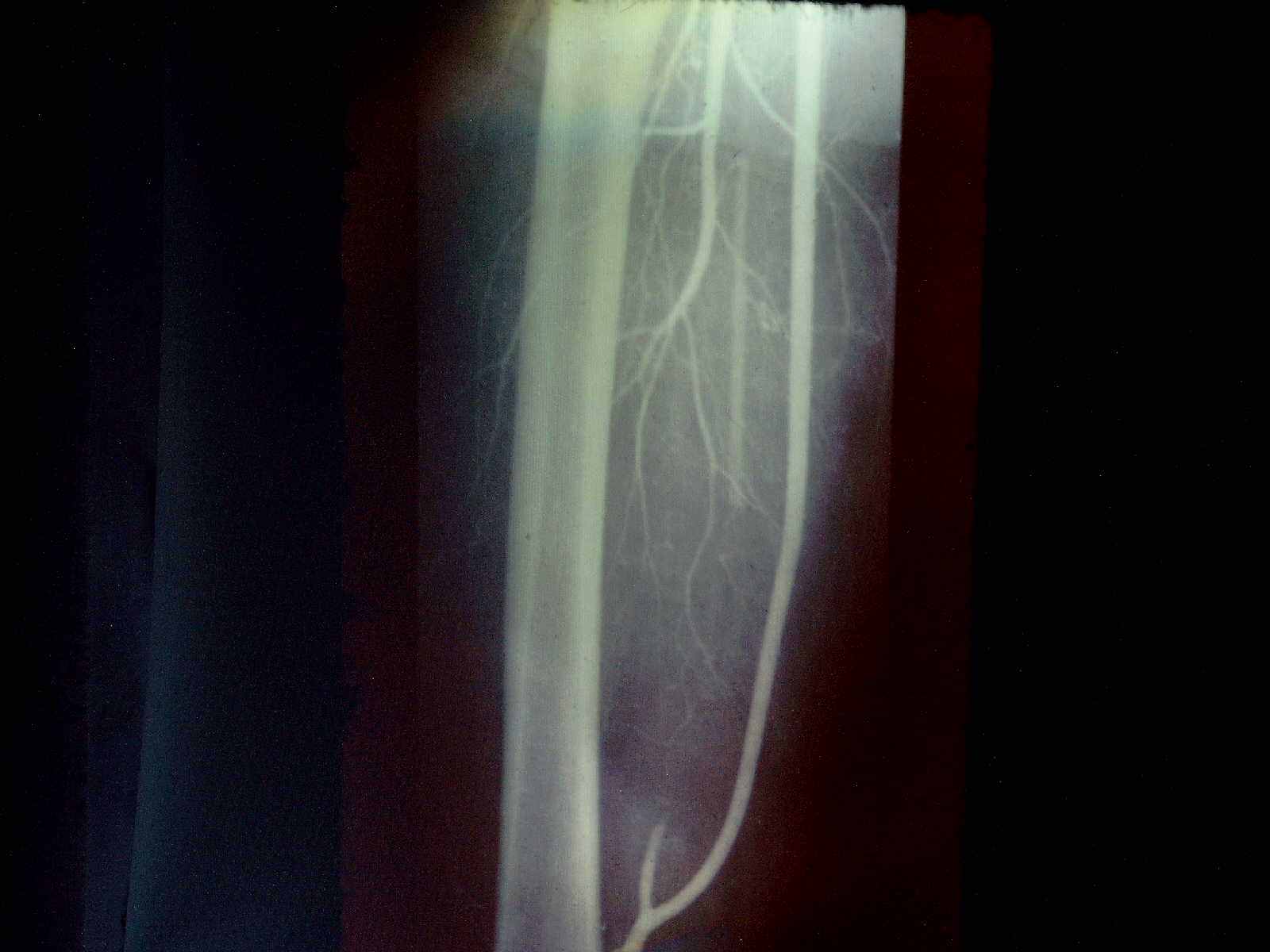
Эндовазальные баллонные катетеры-дилататоры
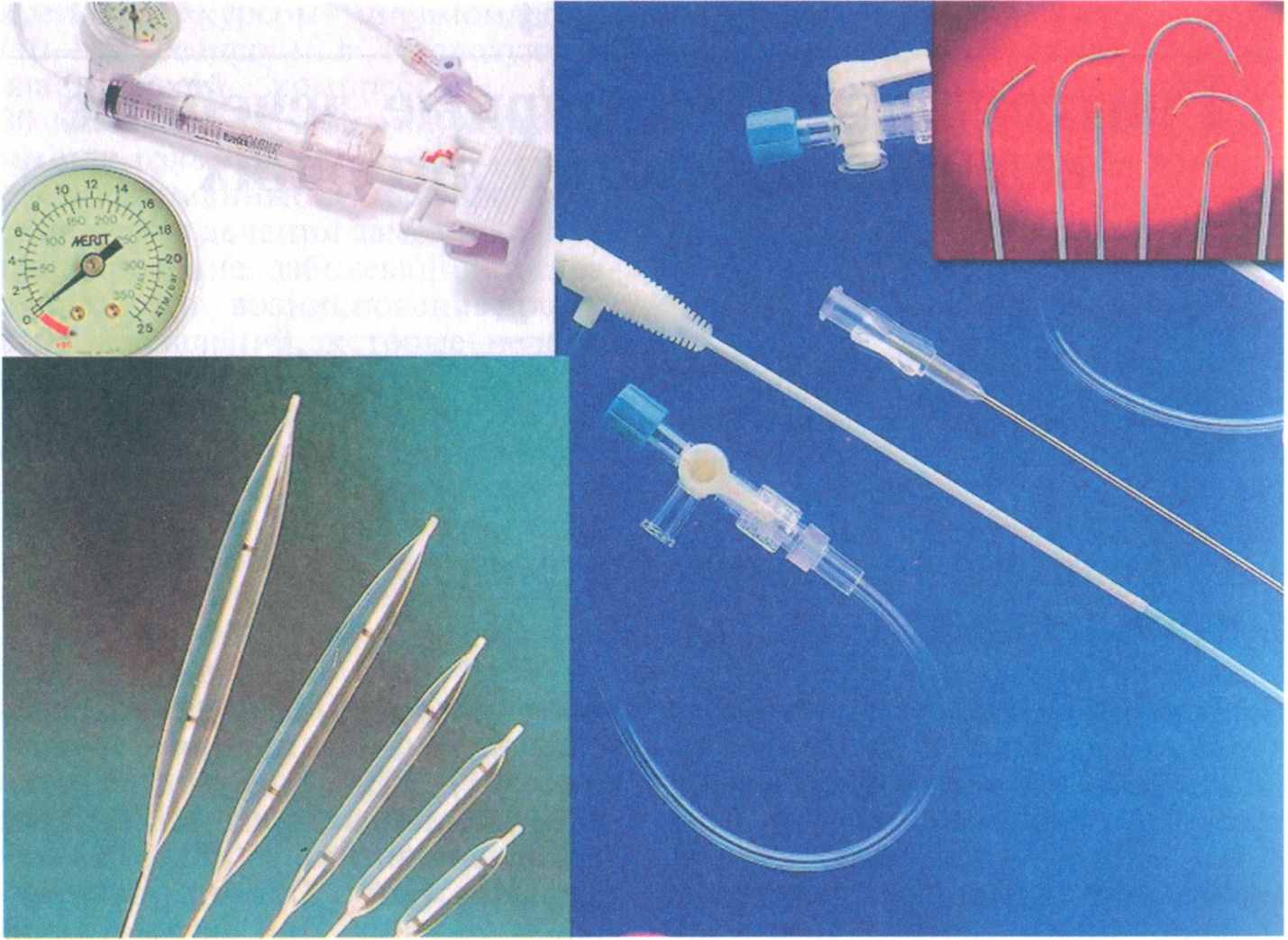
Эндовазальная реканализация окклюзии

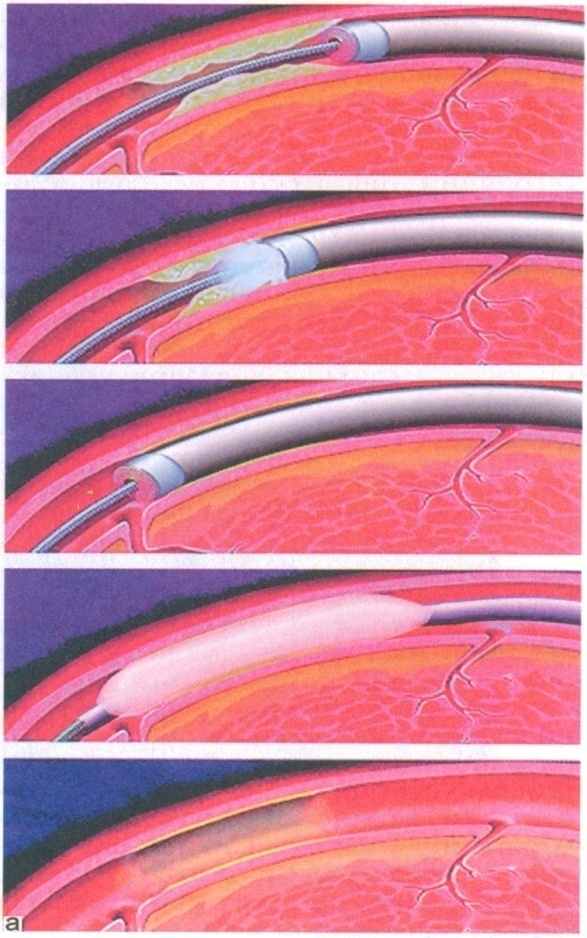
Артериальные стенты

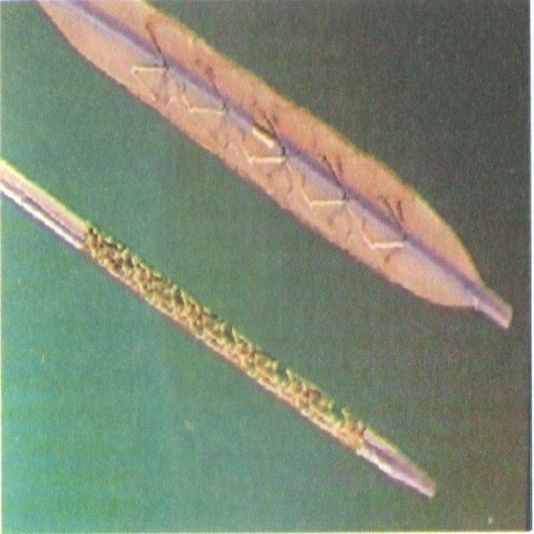

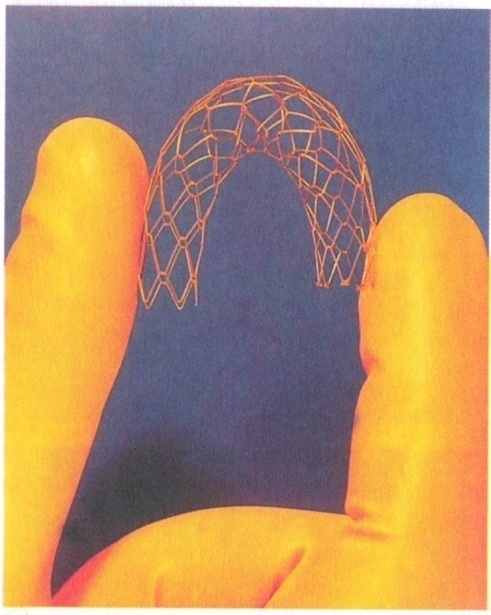
Стенты-графты
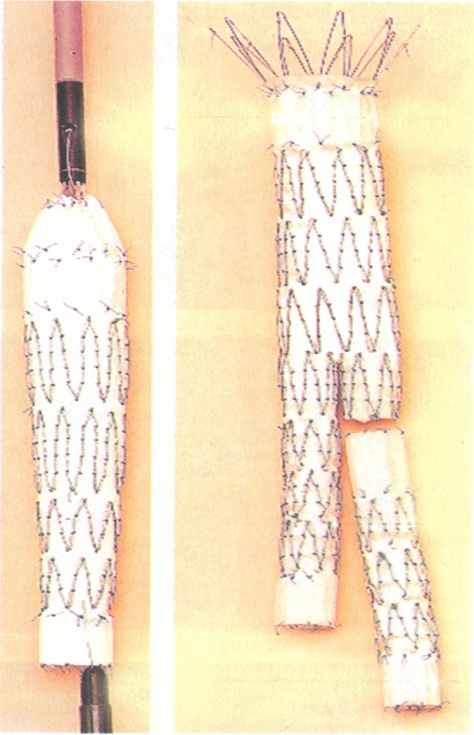

ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ:
- периартериальная симпатэктомия - операция Лериша (циркулярное удаление адвентиции магистральных артерий)
- поясничная симпатэктомия (Диеца)
- микрососудистая трансплантация большого сальника на голень - артериализация венозного русла (при окклюзии всех трёх магистральных артерий голени)
- Артериализация венозного кровотока стопы
- Реваскуляризирующая остеотрепанация
Неспецифический аортоартериит (болезнь Такаясу)
Различают следующие стадии:
острую
подострую
склеротическую.
Неспецифический аортоартериит (болезнь Такаясу)
А.В.Покровский выделяет:
стенозирующий
деформирующий
аневризматический (встречается
редко).
Неспецифический аортоартериит
- Поражение чаще носит сегментарный характер и границы поражения аорты могут быть четкими.
- Поражение артерий, отходящих от аорты, как правило, ограничивается их устьями и проксимальными сегментами.
Выделяют 10 клинических синдромов, характерных для этого заболевания:
1. синдром общевоспалительных реакций
2. синдром поражения ветвей дуги аорты
3. синдром стенозирования нисходящей грудной аорты или
коарктационный синдром
4. синдром вазоренальной гипертензии
5. синдром абдоминальной ишемии
Выделяют 10 клинических синдромов, характерных для этого заболевания
6. синдром поражения бифуркации аорты
7. коронарный синдром
8. синдром аортальной недостаточности
9. синдром поражения легочной артерии
10. синдром развития аневризм аорты.
Синдром поражения
ветвей дуги аорты
- Хроническая ишемия головного мозга.
- Хроническая ишемия верхних конечностей.
20 % - болезнь Такаясу
76 % - Атеросклероз
4 % - Врожденные гипоплазии
Симптомы:
Начальная стадия:
головокружение, головные боли.
Субкомпенсация:
Транзиторные ишемические атаки (эпизоды потери сознания, нарушения зрения вплоть до слепоты, преходящие парезы и параличи)
Декомпенсация:
Инсульты, трофические нарушения мягких тканей головы.
Синдром поражения
ветвей дуги аорты
Вторая группа симптомов:
ишемия верхних конечностей - похолодание, онемение и слабость рук, постепенное развитие их
гипотрофии, исчезновение пульса, снижение АД.
Коарктационный синдром.
Аортит поражает нисходящую грудную аорту дистальнее левой подключичной артерии вплоть до уровня диафрагмы, у части больных вовлекается и проксимальный сегмент брюшной аорты с ее ветвями.
Коарктационный синдром
Основной особенностью стенозирующего аортита грудной аорты является разница систолического АД, в верхней и нижней половине тела больного с развитием гипертензии в проксимальном сегменте.
Коарктационный синдром
Диагностика основана на определении пульсации, АД, и аускультации.
У всех больных ослаблена пульсация артерий нижних конечностей.
Измерение АД выявляет гипертензию на руках и более низкие уровни систолического АД на ногах.
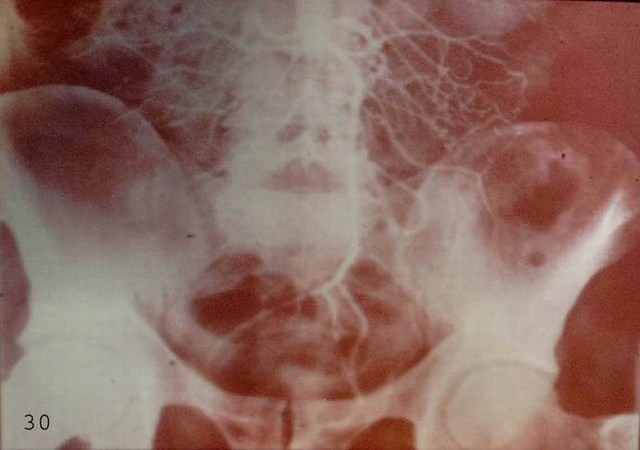
Синдром вазоренальной гипертензии.
Морфологической основой служит вовлечение в процесс устьев почечных артерий. Характерно повышение диастолического АД до 100-160 и систолического до 180-250 мм. рт.ст. Стеноз почечных артерий приводит к нарушению кровообращения и функции пораженных почек.
Синдром вазоренальной гипертензии.
Окончательный диагноз поражения почечных артерий можно сформулировать после УЗДГ и аортографии, которые выявляют характерную деформацию аорты, устья и первого сегмента почечной артерии. Зондирование почечных вен и определение в них содержания ренина радиоиммунным способом выявляют увеличение его количества на стороне поражения.
Синдром абдоминальной ишемии.
Клинически различают две формы абдоминальной ишемии: чревную и брыжеечную.
При первой преобладает болевой синдром, при второй - расстройства функции кишечника.
Синдром поражения
бифуркации аорты.
Поражение инфраренального сегмента, бифуркации аорты и подвздошных артерий, причем с одинаковой частотой наблюдается и окклюзия, и стеноз аорты.
Средства: мультимедийное оснащение, кодограммы, демонстрация больных.
Рекомендуемая литература:
1. Хирургические заболевания кровеносных сосудов. Сосудистый модуль: учебно-метод. пособие для студентов 5 курса лечеб., педиатр. и медико-профилакт. фак. / под ред. С. В. Иванова; ГОУ ВПО КГМУ Федерал. агентства по здравоохранению и соц. развитию, Каф. хирург. болезней №1. – Курск: КГМУ, 2006. – 83 с.
2. Евдокимов А.Г., Тополянский В.Д. Болезни артерий и вен. – М.: «Высшая школа» - 1999 г.
3. Белов Ю.В. Руководство по сосудистой хирургии с атласом оперативной техники. – М.: «Де Ново» - 2000 г.
4. Кохан Е.П., Заварин И.К. Избранные лекции по ангиологии. – М.: Наука – 2000 г.
