Индивидуальная реабилитация больных после эндопротезирования тазобедренного сустава 14. 00. 22. травматология и ортопедия
| Вид материала | Автореферат диссертации |
- Научное обоснование применения биомеханических методов в комплексной оценке и мониторинге, 347.62kb.
- Комбинированное применение артроскопии и метода чрескостного остеосинтеза при лечении, 328.95kb.
- Организация специализированной ортопедической помощи больным остеоартрозами тазобедренного, 840.56kb.
- Бакарджиева анна Николаевна Лучевая диагностика заболеваний и повреждений коленного, 257.67kb.
- Прогностическая оценка результатов лечения по методу илизарова детей с последствиями, 1074.46kb.
- Влияние оперативного удлинения врожденно укороченной нижней конечности на естественный, 411.61kb.
- Хирургическое лечение около и внутрисуставных переломов костей нижних конечностей 14., 645.95kb.
- Системный диагностический подход при патологических переломах позвонков на фоне остеопороза, 688.23kb.
- Новый способ хирургического лечения застарелых разрывов передней крестообразной связки, 243.7kb.
- Артроскопия в диагностике и лечении свежих повреждений коленного сустава 14. 01., 314.01kb.
Двигательная активность на 5 день:
- разрешено сидение на постели с опущенными ногами с опорой;
- несколько раз в день разрешен поворот на здоровый бок обязательно с реклинатором (или валиком) между ног;
- вставание с помощью инструктора и опорой на ходунки.
На 6 – 7 сутки ходьба по палате с ходунками, затем при помощи костылей с частичной опорой на оперированную ногу.
Двигательная активность на 8 - 20 день. Ходьба по коридору до 100 м с помощью костылей. Освоение спуска и подъема на 1 пролет лестницы приставным шагом. Разрешено сидеть на стуле высотой до уровня коленного сустава.
Методики физиотерапевтических мероприятий и сроки (в послеоперационных днях), их назначения после эндопротезирования тазобедренного сустава представлены в таблице 4.
Таблица 4
Методики и сроки физиотерапевтических процедур после эндопротезирования тазобедренного сустава
-
Процедура
Послеоперационный день
УФО малыми эритемными дозами (от 0,5 БД до 2 БД) №3-8 на область послеоперационных швов.
2-3
УВЧ или магнитотерапия (10-15 минут № 7 -10) на область оперированного сустава
2 -3
Массаж спины, грудной клетки и здоровой ноги №6-8
2-5
Электрофорез кальция-фосфора на область тазобедренного сустава (поперечное расположение электродов, плотность тока 0,1 мА, длительность 15-18 минут, №10-12 процедур)
10-12
ДДТ – электростимуляция четырехглавой и ягодичных мышц (Rs - ритм «синкопа» - 8-10 минут, курс 10-12 процедур)
14-20
Массаж оперированной ноги №8-10
13-15
Среднесрочный послеоперационный период начинается с момента выписки из стационара и продолжается до 3 месяцев после операции.
Физическая реабилитация в ближайшем послеоперационном периоде включает постепенное увеличение нагрузки на оперированную конечность с целью адаптации к новому суставу с учетом индивидуальных параметров. Постепенно увеличивается продолжительность ходьбы с дополнительной опорой на костыли, увеличивая дистанцию и темп ходьбы.
Через 4 – 5 недель после операции назначали более энергичные водолечебные процедуры: лечебные ванны (жемчужные, углекислые) и подводный душ-массаж. Использовали подводный массаж с давлением водной струи до 2 атм (длительность процедуры составляет 10 – 15 мин.), либо автоматический подводный массаж.
Отдаленный послеоперационный период начинается через 3 месяца и продолжается до года и более. Через 3 месяца после операции проводится контрольное рентгенологическое обследование, после чего врач-ортопед решает вопрос о возможности расширения двигательного режима. Однако, чтобы в отдаленном периоде после операции избежать целого ряда осложнений, следует знать и придерживаться ряда рекомендаций.
При отсутствии жалоб и рентгенологических признаков стабильности эндопротеза после ходьбы с костылями рекомендуется переходить на ходьбу с лыжными палками («нордическая ходьба») как лечебный элемент после костылей. Разрешается так же ходьба с опорой на трость, а в последующем, через 6 – 8 мес. после операции, – без дополнительных средств опоры.
С целью повышения эффективности лечения и предупреждения возможных отдаленных осложнений нами был разработан функциональный комплекс для реабилитации больного после эндопротезирования (патент № 66176). Обработанные данные о больном поступают на исполнительное устройство системы, при этом используют данные сравнения со здоровым симметричным суставом. По этим сравнениям и имеющимся параметрам производится оперативная корректировка реабилитационных мероприятий больного после эндопротезирования тазобедренного сустава. Разработанный функциональный комплекс позволил перейти от эмпирических рекомендаций при проведении восстановительного лечения к реабилитационным мероприятиям, учитывая индивидуальные, многофакторные показатели пациента.
Пятая глава посвящена определению индивидуальной весовой нагрузки на нижнюю конечность после эндопротезирования. При создании индивидуальной программы реабилитации нами разработан алгоритм определения нагрузки на оперированную конечность, основанный на индивидуальных показателях пациентов. С этой целью использованы следующие данные:
1. Информация о больном: пол, возраст, рост, масса больного.
2. Диагноз.
3. Болевой синдром.
4. Дополнительные методы исследования: рентгенограммы и КТ.
5. Статико-динамическая функция конечности.
6. Наличие контрактур.
7. Амплитуда движений в суставах.
8. Хирургический доступ.
9. Способы фиксации эндопротеза.
10. Наличие сопутствующей патологии, связанной с опорно-двигательной системой.
11. Социально – бытовые условия.
11.1 . Работа – профессия.
11.2. Семья
11.3. Этаж, наличие лифта
11.4. Использование транспорта
11.5. Инвалидность.
11.6. Двигательная активность.
Для предупреждения осложнений в разные сроки после эндопротезирования устанавливается оптимальная нагрузка на оперированную конечность пациента, в определении которой важную роль играет масса тела больного. При математическом моделировании с использованием метода линейной регрессии были определены следующие формулы зависимости оптимальной нагрузки (У) на оперированную конечность от массы тела по срокам операции:
У= 0,5К1 до операции (50% от массы тела),
У = 0,1К1 до 2 недель после операции (10% от массы тела),
У =0,25К1 от 3 до 4 недель после операции (25% от массы тела),
У =0,35К1 от 4 до 5 недель после операции (35% от массы тела),
У= 0,5К1 от 5 до 6 недель после операции (50% от массы тела),
У= 0,7К1 от 6 до 7 недель после операции (70 % от массы тела),
У = 0,8 К1 от 7 по 8 недель после операции (80% от массы тела),
У= 1,0К1 от 8 по 10 недель после операции,
где К1 – масса тела; У – нагрузка на оперированную конечность.
Далее, основываясь на клиническом опыте врачей и учитывая физиологические изменения организма по возрастным и половым показателям, была введена вычисленная методом регрессии таблица (табл.1)
Таблица № 1
Значение коэффициента (К2) зависимости оптимальной нагрузки от пола и возраста пациента
| Возраст | Пол | |
| Мужчина | Женщина | |
| До 60 лет | 1,00 | 1,00 |
| 61-70 лет | 0,95 | 0,90 |
| 71 и старше | 0,90 | 0,85 |
Влияние роста на степень нагрузки при эндопротезировании определяют по следующей формуле
У = (-0,25К3 + 140) /100
где К3 – рост пациента. Таким образом, при росте пациента 160 см коэффициент нагрузки равен 1(процент нагрузки от массы тела не меняется), при росте свыше 160 см - нагрузка уменьшается, при росте ниже 160 см – коэффициент нагрузки увеличивается.
При составлении коэффициентов для определения оптимальной осевой нагрузки на нижнюю конечность использовали принципы сравнения признаков и параметров (табл. 2). Используя все параметры, приведенные в таблице, определяли расчетную нагрузку - У, которая является произведением 19 переменных коэффициентов от К1 до К19.
Таблица 2
Параметры и коэффициенты для определения весовой нагрузки на оперированную конечность после эндопротезирования тазобедренного сустава
| Субъективные и объективные признаки | Оценка, баллы |
| Диагноз - коэффициенты К4 и К5: | |
| Асептический некроз головки бедренной кости – | 0,9 |
| Идиопатический коксартроз – | 1,0 |
| Диспластический коксартроз – | 0,8 |
| Ревматоидный артрит | 0,8 |
| I ст | 1,0 |
| II ст | 0,9 |
| III ст | 0,8 |
| Данные рентгенографии тазобедренного сустава - коэффициенты (К6 и К7): | |
| Высота суставной щели - К6 | |
| незначительное сужение до 4 мм | 1,0 |
| умеренное сужение до 2 мм | 0,9 |
| резкое сужение, деформация суставной щели | 0,8 |
| Состояние костной ткани - К7 | |
| склероз субхондральной пластинки | 1,0 |
| выраженный склероз субхондральных пластинок | 0,9 |
| склероз субхондральных пластинок, краевые костные разрастания, кистовидные изменения | 0,8 |
| Наличие сопутствующей патологии связанной с ОДС - К8: | |
| остеохондроз с корешковым синдромом | 0,9 |
| поражение контрлатерального сустава | 0,8 |
| деформирующий артроз смежных суставов на стороне поражения | 0,8 |
| Хирургический доступ - К9: | |
| Передний | 1,0 |
| Доступ по Кохеру (задний) | 0,9 |
| Латеральный доступ с отсечением большого вертела | 0,8 |
| Способы фиксации эндопротеза - К10 | |
| Цементная | 1,2 |
| Гибридная | 1,1 |
| Безцементная | 1,0 |
| Болевой синдром - К11: | |
| боли сильные, возникающие спонтанно | 0,8 |
| резкие при ходьбе, препятствующие всякой деятельности | 0,9 |
| умеренные, позволяющие выполнять некоторую работу | 1,0 |
| слабые, перемежающиеся, стартовые, проходящие в процессе ходьбы | 1,0 |
| Статико-динамическая функция конечности - К12 | |
| незначительное ограничение функции | 1,0 |
| умеренно выраженное ограничение | 1,0 |
| выраженное ограничение | 0,9 |
| значительно выраженное ограничение | 0,8 |
| Ограничение подвижности в сагиттальной плоскости - К13: | |
| Незначительное | 1,0 |
| Умеренное | 0,9 |
| Выраженное | 0,8 |
| Контрактура - К14: | |
| Легкая | 1,0 |
| Умеренная | 0,9 |
| Выраженная | 0,8 |
| Профессиональная деятельность- К15: | |
| работа связана с умеренной ходьбой | 1,0 |
| с интенсивной ходьбой | 0,9 |
| с физической нагрузкой | 0,8 |
| интеллектуальная работа | 1,0 |
| не работает | 1,0 |
| Семья – К16: | |
| живет в семье | 1,0 |
| живет один | 0,9 |
| Этаж - К17: | |
| лифт есть | 1,0 |
| нет | 0,9 |
| Транспорт - К18: | |
| ходит пешком | 0,8 |
| пользуется общественным транспортом | 0,9 |
| пользуется личным транспортом | 1.0 |
| Инвалидность - К19: | |
| не имеет | 1,0 |
| III группа | 1,0 |
| II группа | 0,9 |
| I группа | 0,8 |
В
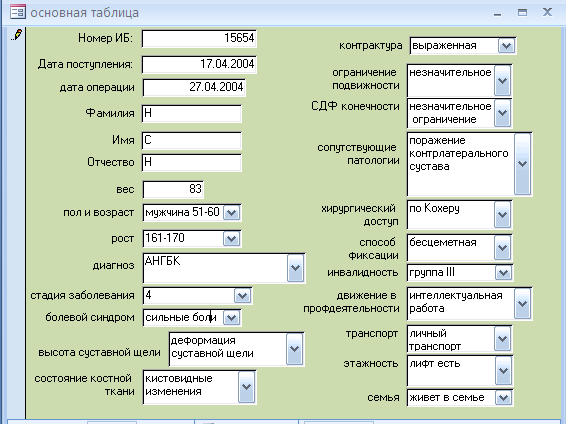
Рис.2. Окно ввода программы расчета оптимальной индивидуальной весовой нагрузки больному после эндопротезирования.
се эти данные вводятся в программу для расчета оптимальной индивидуальной весовой нагрузки больного после эндопротезирования тазобедренного сустава (рис.2).
Тогда,
У= (К1 К2К3)(К4 К5 К6 К7 К8)( К9 К10)( К11 К12 К13 К14)( К15 К16 К17 К18 К19).
Таким образом, в определении величины нагрузки учтены все компоненты патологического процесса и метод лечения:
У = Кмстр. Кпат. Клеч. Кфунк. Кбыт.
где Кмстр.- параметры морфометро-структуры, Кпат.- параметры патологии, Клеч.- параметры метод лечения, Кфунк.- параметры функции, Кбыт. – параметры социально-бытовых условий.
В предоперационном периоде расчетная нагрузка рассчитывалась исходя из следующих параметров:
У = Кмстр. Кпат. Кбыт.
В ближайшем периоде расчетная нагрузка рассчитывается исходя из следующих параметров:
У = Кмстр. Кфунк. Кбыт.
При увеличении нагрузок на нижние конечности без учета индивидуальных параметров возникают зоны экстремального напряжения, так как эмпирический подход к рекомендуемым нагрузкам не позволяет прогнозировать поведение имплантата в организме. Для этих целей нами разработана и запатентована техническая система для определения осевой нагрузки после эндопротезирования. Техническая система предназначена для диагностики, анализа и выбора оптимальной осевой нагрузки оперированной конечности после эндопротезирования тазобедренного сустава.
Разработано устройство для индивидуальных весовых нагрузок на нижнюю конечность (патент РФ № 64889), которое предназначено для точного дозирования и контроля оптимальной осевой нагрузки. Оно представляет собой ортопедические стельки, в которые вмонтирован электронный датчик и звуковой сигнализатор, закрепленный на внешней стороне обуви.
В шестой главе представлены результаты биомеханической оценки статики и локомоции при коксартрозе до и после эндопротезирования. результатов. Нами была проанализирована ходьба 63 больных одно- и двусторонним коксартрозом в предоперационном периоде с разной степенью боли в тазобедренных суставах. Исследование было проведено в отделе биомеханических исследований опорно-двигательной системы ФГУ «Санкт-Петербургский научно-практический центр медико-социальной экспертизы протезирования и реабилитации инвалидов им. Г.А.Альбрехта Федерального агентства по здравоохранению и социальному развитию» при помощи руководителя отдела ст.н.с. Белянина О.Л.
При коксартрозе, по данным статодинамометрии, усилие реакции опоры преобладало на здоровой конечности, составляя 59,5+ 4,3% веса тела и 44,2+3,5% - на пораженной стороне. При этом на непораженной стороне, как и на пораженной, наблюдалась тенденция к носково-плюсневому стоянию с КН:П =1,58 и КН:П=0,78 соответственно. Таким образом, прослеживалась отчетливая тенденция к нагружению здоровой конечности с наклоном туловища вперед вследствие порочного положения ноги на стороне пораженного тазобедренного сустава, особенно при наличие опорного укорочение более 3 см.
Как следствие такой биомеханической ситуации отмечали ротацию таза в пораженную сторону, усиление лордоза и сколиотического искривления поясничного отдела позвоночника. Все эти факторы способствовали развитию нестабильности звеньев кинематической схемы тела и неустойчивости стояния, что отчетливо проявлялось под действием функциональных нагрузок. При этом также выявлялись «паразитные» статические моменты в суставах позвоночника и конечностей (дисбаланс сил), что требовало усиления напряжения соответствующих, противодействующих им групп мышц, для удержания равновесного вертикального положения тела. Стабилографическое исследование динамики опорности, стабильности и устойчивости стояния показало, что в основном ритме эквилибрации (ОРЭ) увеличены частота до 0,98–1,2/с и амплитуда в 1,8–2,0 раза от нормы, т.е. система эквилибрации работала со значительным напряжением. Применение функциональных нагрузок показало повышение нестабильности в тестах с закрыванием глаз и Ромберга с учащением основного ритма эквилибрации до 1,2/с, увеличением его амплитуды в 2,4 раза. Реакция на пробу с закрыванием глаз показала выраженный тремор и нестабильность.
По данным статодинамометрии, через 6 месяцев после операции усилие реакции опоры слабо преобладало на непораженной или менее пораженной конечности, составляя там 51,9+1,3% веса тела и 48,1+2,5% – на контралатеральной стороне, с Ка=1,08 при небольшом разбросе данных (2–4%) и полной компенсацией зрением. Однако, при этом на обеих сторонах прослеживалась тенденция к носково-плюсневому стоянию с КН:П=1,68 и КН:П=1,58 соответственно. Дефицит пяточной опоры составлял 7–12%, т.е. имелась некоторая склонность к нагружению менее пораженной конечности с легким наклоном туловища вперед.
Ангулометрическое исследование объемов активной подвижности в суставах нижних конечностей в произвольном, индивидуально оптимальном режиме локомоции показало ее увеличение в тазобедренном (в 1,42–1,91 раза), коленном (в 1,98–2,64 раза) и голеностопном (в 1,16–1,67 раза) суставах. Если первый показатель прямо отражает увеличение подвижности в тазобедренных суставах больше нормы (гиперлюксация в среднем на 4%) вследствие оперативного снятия контрактурных ограничений, то последний является проявлением компенсаторной реакции опорно-двигательной системы, направленной на уменьшение степени хромоты, – изолокомоторная перестройка. Однако ее эффективность по показателю ангулометрической асимметрии ходьбы несколько (на 6%) недостаточна для полной ликвидации хромоты.
Под нагрузкой на тредмилле также выявлен прирост подвижности в тазобедренном (дефицит 12%) и коленном (дефицит 22%) суставах при компенсаторной гиперлюксации в голеностопном (на 33%) с соответствующим снижением показателя ангулометрической ассиметрии ходьбы до 0,84–0,93. Таким образом, стенолокомоторная перестройка подвижности в суставах нижней конечности после замещения тазобедренного сустава бесцементным эндопротезом фирмы «PLUS Endoprothetik» (Швейцария) носит в целом правильный, близкий к нормативному характер.
Исследование фазо-временных характеристик шага показало значительное их улучшение: полный период шага, период опоры и переноса нормализовались, хотя двухопорный период остался на 25% больше нормы («динамическое стояние»). Эти данные хорошо коррелируют с увеличением скорости ходьбы до 3,73– 4,86 и даже до 5,0 км/ч. Нормализуются также и коэффициент ритмичности Кr=0,97 и коэффициент динамического опоропредпочтения Кf=0,98, т.е. ходьба становится равномерной и более плавной.
Результаты биомеханических исследований были систематизированы, и с учетом разработанных критериев оценка статико-динамической функции опорно-двигательной системы была проведена у 51 пациента (28 - основной группы и 23 –контрольной группы) после эндопротезирования тазобедренного сустава по поводу коксартроза. У 23 (82,1%) больных основной группы не выявлено нарушения статико-динамической функции, незначительные нарушения статико-динамической функции конечности отмечены у 3 (10,7%); и умеренные у 2 (7,2%). В контрольной группе у 14 (60,8%) пациентов не выявлено нарушения статико-динамической функции, незначительные нарушения статико-динамической функции отмечены у 4 (17,4%), умеренные у 4 (17,4%) и у 1(4,3%) - пациента констатировали выраженные нарушения статико-динамической функции опорно-двигательной системы.
Сравнительный анализ результатов показывает, что у больных основной группы вследствие рассчитанной дозированной нагрузки на нижнюю конечность компенсаторные механизмы после эндопротезирования протекают более равномерно при увеличении скорости движений и эффективности увеличения амплитуда движений.
В седьмой главе приведены результаты лечения после эндопротезирования. Оценка результатов по Харрису показала, что у больных с переломами шейки бедренной кости в основной группе средний показатель по шкале составил 96,44±3,32, в контрольной группе - 86,32±2,43. В основной группе у больных с дегенеративно-дистрофическими заболеваниями тазобедренного сустава средний показатель по шкале Харриса через год после операции составил - 96,77±2,6, а в контрольной группе - 85,46±2,8.
Различия в исходном функциональном состоянии до операции в основной (27,39 баллов) и контрольной (28,45 баллов) группах не выявлены (t=0,1).
Различия в удельном весе результатов в основной (96,77 баллов) и контрольной (85,46 баллов) группах статистически достоверны (t=2,7).
Качество жизни (КЖ) пациентов оценивали по опроснику МОС SF-36. В качестве интегративной оценки КЖ - [QL] нами предложено среднее значение баллов по всем шкалам, популяционная норма которой для Санкт-Петербурга, согласно Межнациональному Центру исследования качества жизни (МЦИКЖ), - [QL] N=75,83.
Известная сложность взаимосвязей шкал оценки КЖ опросника SF-36 побудила нас провести факторный анализ в рандомизированной условно нормативной группе жителей Санкт-Петербурга (87 человек), а затем в группе больных коксартрозом (64 пациента) до и после эндопротезирования (для статистической достоверности).
КЖ жизни пациентов, имеющих инвалидность вследствие коксартроза, имеет невысокие показатели до операции и фактически нормативное восстановление после нее (табл. 5). Динамика параметров КЖ после эндопротезирования показывает его существенный положительный эффект и, прежде всего на ведущие факторы боли и физического недостатка опорно-двигательной системы. Фактор повреждения ликвидирован, самооценка по шкалам физического функционирования и ролевого физического функционирования повышается почти до нормы.
Таблица 5
Параметры КЖ инвалидов с коксартрозом до и после эндопротезирования тазобедренного сустава
| Наименования шкал КЖ | Норматив КЖ по МЦИКЖ (% от нормы по SF- 36) | Параметры КЖ инвалидов вследствие коксартроза | Изменения параметров КЖ после эндопротезирования |
| Физическое функционирование | 92,3±0,8 | 33,3±3,3 | 80,4±2.8 |
| Ролевое физическое функционирование | 77,7±2,2 | 50,24 ±1,3 | 75.6±2,3 |
| Шкала боли | 80,9±1,5 | 18,4±3,9 | 82.5±2.7 |
| Общее здоровье | 65,7±1,2 | 27.4±1,9 | 47,6± 1.2 |
| Жизнеспособность | 69,9±1,1 | 29,6±2,8 | 71,4±1.4 |
| Социальное функционирование | 78,6±1,4 | 30,2±2.4 | 98,8±1,9 |
| Ролевое эмоциональное функционирование | 74,2±2,2 | 50,2±3,0 | 83,5±2,5 |
| Психическое здоровье | 67,3±1,1 | 47,5±1,8 | 77.7±1,2 |
| Интегративный параметр | 75,82 | 32,48 | 77.19 |
| Ортонормированный модуль | 26,96±1,4 | 13,28±2,6 | 27,74±2,6 |
Из 257 наблюдений, представленных в данной работе, вывихи бедренного компонента возникли (в контрольной группе) в 2 случаях, что составило 0,7%. Они были обусловлены несоблюдением пациентом послеоперационного режима, т.е. грубым нарушением больными предписанного двигательного режима. Из поздних осложнений имелось 1 наблюдение асептического расшатывания ножки эндопротеза.
Целенаправленная индивидуально разработанная программа реабилитации, учитывающая все параметры пациента, показала отчетливое преимущество над традиционными способами реабилитации. При этом улучшаются не только локомоция передвижения, но и изменяются показатели, характеризующие количественные параметры ходьбы в сторону их увеличения. Параметры КЖ восстанавливаются до нормы.
ВЫВОДЫ.
- Для создания системы индивидуальной реабилитации пациента после эндопротезирования тазобедренного сустава необходимо учитывать анатомические, биомеханические и социально-бытовые характеристики пациента. Анатомические параметры (морфометроструктура) включают данные о поле, росте, возрасте, массе тела. Биомеханические показатели отражают активность основных скелетных мышц, обеспечивающих функцию сустава, временные характеристики реакции пациента на функциональные пробы, особенности статики и локомоции. Диагноз, тяжесть дегенеративно-дистрофического поражения, особенности операции, способ фиксации имплантата. Социально-бытовой аспект содержит сведения о характере работы, двигательной активности, используемом транспорте, интенсивности ходьбы, семейном статусе, наличии инвалидности и пр.
- Функциональный (аппаратурный) комплекс с учетом этой информации позволяет разработать индивидуальную программу реабилитации пациента на каждом из ее этапов с учетом типа и интенсивности упражнений, степени напряжения мышц, начала и величины осевой нагрузки на оперированную конечность, согласовать режим ЛФК с двигательным режимом и физиотерапевтическими процедурами. Эти расчеты позволили отказаться от эмпирических рекомендаций при проведении восстановительного периода и сделать их строго индивидуализированными.
- Алгоритм определения опорно-весовой нагрузки на оперированную конечность, основанный на индивидуальных показателях пациента, включает следующие релевантные параметры: (1) информация о больном (пол, возраст, рост, масса тела, (2) диагноз и тяжесть дегенеративно-дистрофического процесса, (3) интенсивность болевого синдрома, (4) данные инструментальных исследований, (5) функция пораженной конечности и СДФ, (6) ограничение подвижности в сагиттальной плоскости, (7) наличие контрактуры, (8) хирургический доступ, (9) эндопротез и способ его фиксации, (10) наличие сопутствующей патологии опорно-двигательной системы, (11) социально-бытовые условия (работа – профессия, семья, наличие лифта в доме, пользование общественным/личным транспортом, группа инвалидности).
- Расчетная нагрузка на оперированную конечность является произведением переменных коэффициентов, соответствующих релевантным признакам, и определяется с помощью разработанного технического комплекса, что позволяет учесть все необходимые данные о больном и точно определить величину нагружения в динамике реабилитации.
- Оптимальная величина нагрузки на оперированную конечность регулируется специальным устройством, содержащим вкладываемую в обувь пациента ортопедические стельку с вмонтированным в нее электронным датчиком и проводниками связи, выведенными на сигнализатор, закрепленный на тыльной или наружной стороне обуви. При избыточной нагрузке звуковой сигнал оповещает пациента о необходимости уменьшить ее до разрешенной.
- Режим индивидуальной реабилитации обеспечивает достоверное улучшение показателей локомоции по сравнению со стандартным восстановительным лечением. Существенно возрастают темп ходьбы и ее скорость; ходьба становится более равномерной и плавной. Улучшается статико-динамическая функция. Ее нарушения отсутствовали у 82,1% больных по сравнению с 60,8% в контрольной группе; незначительные нарушения констатированы у 10,7% и 17,4%, умеренные – у 7,2% и 17,4% пациентов соответственно. Выраженные нарушения СДФ (4,3%) имелись только после курса стандартной восстановительной терапии.
- Средний показатель по шкале Харриса у больных с переломом шейки бедра составил 96,44±3,32 балла в основной и 86,32±2,43 в контрольной группе, а у пациентов с дегенеративно-дистрофическими заболеваниями тазобедренного сустава – 96,77±2,6 и 85,46±2,8 баллов соответственно. Эти различия достоверно свидетельствуют о том, что применение системы индивидуальной медицинской реабилитации приводит к более высоким клиническим показателям в отдаленные сроки.
- Динамика параметров качества жизни после эндопротезирования показывает его существенный положительный эффект и, прежде всего, влияние на ведущие факторы боли и физической неполноценности опорно-двигательной системы. Фактор повреждения ликвидирован, и самооценка по шкалам физического функционирования и ролевого физического функционирования повышается почти до нормы. Значительно возрастают возможности социального функционирования.. Параметры здоровья даже превышают норму на 13%, что отражает эйфоричность пациента oт достигнутого результата и может потребовать психокоррекция.
Практические рекомендации
- Восстановительное лечение после операции тотального эндопротезирования тазобедренного сустава включает: двигательный режим, лечебную гимнастику, физиотерапевтические процедуры, массаж, дозированную ходьбу, соблюдение правильного режима нагрузки на оперированную конечность, тренировку навыков по самообслуживанию.
- Технология послеоперационной реабилитации базируется, в основном, на двигательном режиме, физических упражнениях и физиотерапевтических процедурах.
- Целесообразно выделить 4 этапа (периода) восстановительного лечения: ранний (до 21 дня), среднесрочный (до 3 месяцев), отдаленный (до года после операции). Каждый их них имеет свои особенности двигательного режима, физических упражнений и физиотерапевтических воздействий.
- Сохранению и упрочению реабилитационного эффекта операции эндопротезирования способствует индивидуальная реабилитационная программа, основанная на учете комплекса индивидуальных характеристик пациента.
- Использование функционального (аппаратурного) комплекса для составления подобной программы позволяет перейти от эмпирических рекомендаций при проведении восстановительного лечения к реабилитационным мероприятиям, учитывающим индивидуальные многофакторные показатели пациента.
- Важной составной частью программы индивидуальной реабилитации является определение расчетной нагрузки на оперированную конечность в динамике восстановительного процесса с помощью специального технического комплекса.
- Контроль оптимальной нагрузки обеспечивается специальным устройством, содержащим вкладываемую в обувь пациента ортопедические стельку с вмонтированным в нее электронным датчиком, связанным с сигнализатором, При избыточной нагрузке звуковой сигнал оповещает пациента о необходимости уменьшить ее до разрешенной. Это открывает перспективу создания специальной ортопедической обуви для реабилитации больных и контроля рекомендуемой нагрузки на ногу.
- При применении строго дозированной опорно-весовой нагрузки на оперированную конечность с учетом индивидуальных характеристик пациента происходит постепенная перестройка костной структуры соответственно изменяющимся условиям нагружения, снижается нагрузка на другие сегменты опорно-двигательной системы.
- После операции эндопротезирования для перестройки развившихся патологических стереотипов деятельности и снятия эйфории от завышенной удовлетворенности результатами вмешательства необходимы точные инструкции на дальнейшую жизнедеятельность с ограничениями передвижения, труда, и может потребоваться психокоррекция.
